Por lo general, los tumores pueden ser cancerosos (malignos) o no cancerosos (benignos). El cáncer de ovario se refiere a los tumores malignos que se originan en los ovarios y que pueden diseminarse (hacer metástasis) a otras partes del cuerpo. Hay tres tipos principales de tumores de ovario1.
Tumores epiteliales: estos tumores son el tipo más común de tumores de ovario. Estos tumores se originan a partir de células que forman la superficie externa (epitelio) de los ovarios.
Tumores de células germinales: estos tumores se originan a partir de células que producen óvulos.
Tumores estromales: estos tumores se originan a partir de células del estroma ovárico. Las células estromales conectan las partes del ovario y secretan hormonas femeninas.
El cáncer de ovario es la quinta causa principal de muerte en mujeres. Aproximadamente el 50% de las mujeres a las que se les diagnostica cáncer de ovario tienen más de 62 años. Las mujeres blancas tienen más probabilidades de padecer cáncer de ovario que las mujeres afroamericanas. La Sociedad Americana Contra el Cáncer estima que en 2016, en los EE. UU., habrá aproximadamente 22,280 nuevos casos de cáncer de ovario y aproximadamente 14,240 personas morirán de cáncer de ovario. 2
Visite las siguientes secciones para obtener más información sobre el cáncer de ovario:
- Anatomía de los ovarios
- Factores de riesgo
- Prevención o factores de protección
- Síntomas
- Detección y diagnóstico
- Clasificación
- Biología tumoral
- Tratamiento
- Fuentes de información
- Cáncer de ovario
Anatomía de los ovarios
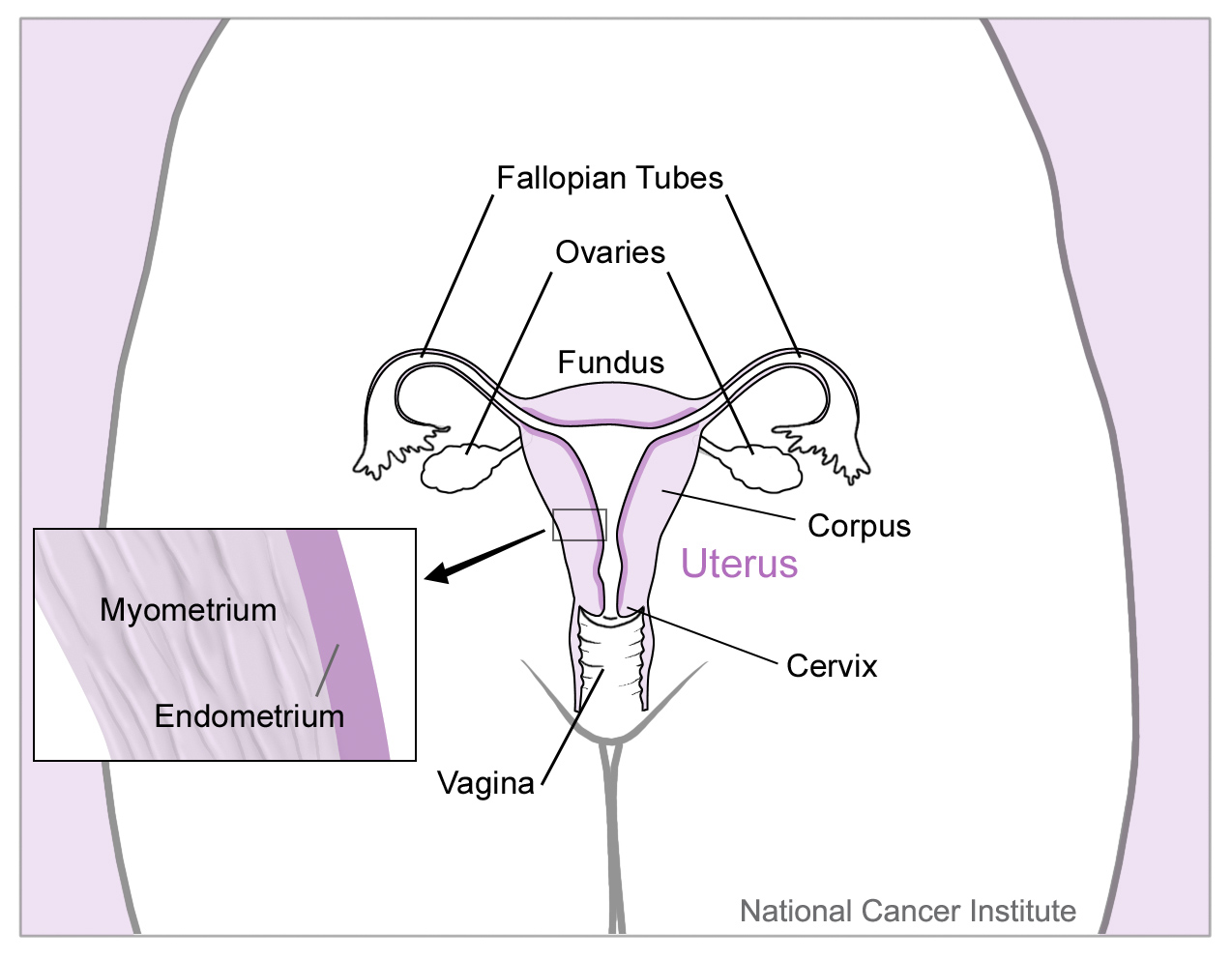
Los ovarios son órganos reproductores femeninos. Las mujeres tienen 2 ovarios, que se encuentran en la región pélvica, a cada lado del útero. Cada ovario tiene aproximadamente el tamaño de una almendra. Los ovarios juegan un papel crucial en el sistema reproductivo. Producen y liberan óvulos, que viajan a través de las trompas de Falopio y se adhieren al útero después de la fertilización por un espermatozoide. Los ovarios también son responsables de producir las hormonas sexuales femeninas, estrógeno y progesterona. 3 A continuación se muestra una imagen de los ovarios.
Los tres tipos principales de tejidos encontrados en los ovarios son:
- Capa epitelial - este tipo de tejido forma la superficie externa de los ovarios
- Capa germinal - este tipo de tejido está formado por células que producen óvulos
- Capa estromal - este tipo de tejido está formado por células que conectan las partes del ovario y secretan hormonas femeninas
También se muestra en la imagen:
- Útero – un órgano ubicado en la pelvis femenina. El útero es el lugar donde el feto se desarrolla dentro de la madre.4
- Trompas de falopio – se refieren a los dos tubos delgados que permiten que el óvulo pase del ovario al útero5
- Cérvix – es la parte inferior del útero que forma un pasaje entre el útero y la vagina.6
- Miometrio – la capa de músculo en el exterior del útero. 7
- Endometrio – es la capa de tejido que recubre el útero. 8
Factores de riesgo
Durante la vida de una mujer, tiene alrededor de un 1,4% de posibilidades de desarrollar cáncer de ovario invasivo y alrededor de un 1,0% de posibilidades de morir de cáncer de ovario invasivo. La siguiente es una lista de algunos de los factores de riesgo para desarrollar cáncer de ovario. Tenga en cuenta que tener un factor de riesgo no significa necesariamente que la persona desarrollará cáncer de ovario. Además, es difícil precisar exactamente qué importancia puede tener un determinado factor de riesgo en el desarrollo del cáncer de ovario.10
La siguiente es una lista de algunos factores de riesgo del cáncer de ovario. Estos factores de riesgo se amplían a continuación.
- Historial familiar
- Predisposición genética
- Edad
- Raza
- Historial reproductivo
- Terapia de Reemplazo Hormonal (HRT)
- Edad del primer período menstrual y menopausia
- Regularidad y duración del ciclo menstrual
- Identidad sexual
- Infertilidad
- Mujeres con endometriosis
- Residencia en norteamérica
- Índice de Masa Corporal (BMI)
Historial familiar
Las personas con uno o más miembros de la familia que tienen o han tenido cáncer de ovario tienen un mayor riesgo de contraer la enfermedad. Los antecedentes personales o familiares de otros cánceres, incluidos los de mama, útero, colon o recto, también aumentan la probabilidad de cáncer de ovario. Los asesores genéticos pueden ayudar a identificar si las personas tienen un mayor riesgo de cáncer de ovario. Si hay un fuerte historial familiar de cáncer de ovario, el asesoramiento/las pruebas genéticas pueden ser beneficiosos. El asesoramiento y las pruebas genéticas le permiten a la persona averiguar si tiene cambios genéticos que aumentan su riesgo de contraer cáncer de ovario. El proceso incluye la creación de antecedentes familiares completos y la realización de pruebas genéticas en una pequeña muestra de sangre. Para que alguien tenga antecedentes familiares de 'alto riesgo', la persona debe tener dos o más parientes de primer o segundo grado que hayan experimentado cáncer de ovario, cáncer de mama de aparición temprana (menores de 50 años), cáncer de mama bilateral o cánceres de mama masculino.Tenga en cuenta que los parientes de primer grado incluyen la madre/padre/hermanos/hermanas de una persona y los parientes de segundo grado incluyen abuelas, abuelos, nietos, tías, tíos, sobrinos, sobrinas o medio hermanos. 11
Predisposición Genética
Mutaciones hereditarias en los genes BRCA1 y/o BRCA2 incrementan el riesgo de desarrollar cáncer de ovario. 12
Edad
Mujeres mayores de 55 años pueden estar en un riesgo más alto. 11
Raza
En los EE. UU., las mujeres afroamericanas generalmente tienen un riesgo menor de desarrollar cáncer de ovario que las mujeres caucásicas 13
Historial reproductivo
Mujeres mayores (especialmente aquellas mayores de 55 años) que nunca han estado embarazadas o tenido hijos tienen un riesgo mayor de cáncer de ovario. 11, 13 Los estudios muestran que las mujeres que han estado embarazadas al menos una vez tienen un riesgo menor. El riesgo disminuye aún más con un número creciente de embarazos. Hay una reducción del 40% en el riesgo para las mujeres que han tenido cuatro o más partos. Las mujeres que dan a luz después de los 30-35 años tienen un 58% menos de riesgo.14
Terapia de Reemplazo Hormonal (HRT)
Mujeres que han utilizado una terapia de reemplazo hormonal (HRT) para tratar los síntomas menopáusicos por 10 años o más tienen un riesgo elevado para cáncer de ovario. 14
Edad del primer ciclo menstrual y menopausia
La menarquia temprana (primer período menstrual) y la menopausia tardía se asocian con un mayor riesgo. 14, 13
Identidad sexual
Se ha sugerido que la población homosexual femenina tiene un mayor riesgo de desarrollar cáncer de ovario debido a una disminución en el uso de factores protectores. Visita nuestra página en factores protectores para cáncer de ovario, para más información. 14
Infertilidad
Mujeres que son infértiles pueden estar en un riesgo mayor de cáncer de ovario. 14
Endometriosis
Las mujeres que tienen endometriosis (un trastorno en el que el tejido que recubre el útero crece fuera del útero) pueden tener un mayor riesgo de cáncer de ovario. 14
Residencia en norteamérica
La residencia en norteamérica está relacionada con un aumento de riesgo. 13
Duración y regularidad del ciclo menstrual
Mujeres que tienen un ciclo menstrual de corta duración o irregular tienen un riesgo mayor. 14
Índice de Masa Corporal (BMI)
Un índice de masa corporal alto (BMI; una medida de la grasa corporal) se asocia con un mayor riesgo de cáncer de ovario.
Uso de talco
El uso de talco está siendo investigado por su potencial para incrementar el riesgo de cáncer de ovario. 11
Prevención o factores protectores
La prevención o factores protectores contra el cáncer de ovario incluyen los siguientes:
Edad de la primera menstruación: El inicio tardío de la menstruación (el primer período menstrual también se llama menarca) se asocia con un menor riesgo de cáncer de ovario 15.
Edad de menopausia: El inicio de la menopausia a una etapa temprana está correlacionada con una reducción del riesgo de cáncer de ovario. 15.
Lactancia materna: Las mujeres que amamantan están en un menor riesgo de cáncer de ovario. 15.
Dieta: No se ha demostrado de manera concluyente que ningún alimento o suplemento reduzca el riesgo de cáncer de ovario, pero la investigación está en curso. Los resultados preliminares indican que determinados productos dietéticos pueden reducir el riesgo de cáncer de ovario. Estos elementos incluyen:
- Vitaminas A, C, D, E.
- Una dieta que incluye la cantidad recomendada de frutas y vegetales.
- Té, especialmente el té verde y negro. 15
Descargo de responsabilidad de CancerQuest
Histerectomía: Las mujeres que se someten a una histerectomía (extirpación de los ovarios) tienen un menor riesgo de desarrollar cáncer de ovario. Sin embargo, aún pueden desarrollar una forma rara de cáncer conocida como carcinoma peritoneal primario.15
Dispositivo intrauterino (IUD): el uso de IUD está relacionado con una reducción del riesgo de cáncer de ovario. 15.
Número de hijos:tener múltiples hijos (múltiples partos) está correlacionado con una reducción del riesgo de cáncer de ovario. 15.
Uso de anticonceptivos orales: Se ha demostrado que el uso prolongado de anticonceptivos orales reduce el riesgo de desarrollar cáncer de ovario. La investigación muestra que el uso de anticonceptivos orales reduce el riesgo de desarrollar cáncer de ovario en general. Sin embargo, esta reducción del riesgo se maximiza después de 5 años de uso. 15 Beneficios protectores persisten después de la descontinuación de OCP (anticonceptivos orales) durante al menos 10, y posiblemente 20 años y no depende de la dosis 15.
Actividad física y ejercicio: cantidades saludables de actividad física y ejercicio están asociadas con una menor incidencia de cáncer de ovario 15.
Exámenes regulares de salud para mujeres: el doctor conducirá un examen pélvico para revisar el tamaño y forma de los órganos femeninos. Los tumores de ovario de etapa temprana pueden ser difíciles de encontrar debido a su tamaño pequeño y ubicación en el interior del cuerpo 15.
Ligadura de trompas: mujeres que se someten a una ligación de trompas están en un riesgo menor de desarrollar cáncer de ovario. 15.
Síntomas
Las primeras etapas del cáncer de ovario generalmente no producen síntomas. Es más probable que el cáncer de ovario que se ha diseminado (hecho metástasis) a otras partes del cuerpo produzca síntomas. Los síntomas que se enumeran a continuación pueden deberse o no al cáncer de ovario; pueden ser causados por otras cosas. 10
- Hinchazón o inflamación abdominal – ésta puede deberse a una acumulación de líquido (ascitis) o por la presencia de un tumor.
- Aumento de la presión o dolor – generalmente en la mitad inferior del cuerpo, como la pelvis, espalda, abdomen o piernas. 16
- Indigestión
- Náusea
- Constipación o diarrea
- Una sensación de llenura o inhabilidad de comer normalmente
- Fatiga
- Micción (urinación) frecuente
- Cambios menstruales – este puede aparecer como sangrado después de la menopausia o sangrado abundante durante la menstruación.
- Disnea (falta de aliento)
- Dificultad para comer 16
Detección y diagnóstico
Si una persona sospecha que puede tener cáncer de ovario, debe consultar a un médico que se especialice en el tratamiento de mujeres con cáncer de ovario. Este tipo de médico se conoce como oncólogo ginecológico. Durante una visita con un oncólogo ginecológico, el médico le preguntará a la paciente sobre su historial médico y puede optar por realizar más pruebas para obtener más información. Los siguientes son algunos ejemplos de pruebas que puede realizar el oncólogo. 10 Para más información general acerca de la detección y diagnóstico, visita la página de detección y diagnóstico de CancerQuest.
- Exámenes físicos
Durante los exámenes físicos, los médicos sentirán (palparán) crecimientos e indicaciones de acumulación de líquido (ascitis) en el abdomen. Se pueden tomar muestras de líquido y examinar la presencia de células cancerosas de ovario. Un examen pélvico es un ejemplo de un examen físico que se puede utilizar para identificar bultos o cambios en la forma y el tamaño de los ovarios y órganos cercanos.
- Ultrasonido
Se puede usar una ecografía para detectar el cáncer de ovario. Una ecografía transvaginal es un tipo específico de ecografía en la que se inserta un instrumento (transductor) en la vagina para obtener una vista más precisa y clara de los ovarios.
Para más información, visita la página de ultrasonidos de CancerQuest.
- Biopsia
Si al médico le preocupan los bultos o los cambios en el tamaño / forma de un bulto existente, se puede realizar una biopsia para detectar células cancerosas. En este procedimiento, se extrae tejido o líquido de la pelvis o el abdomen. Hay dos formas principales de realizar una biopsia para el cáncer de ovario:
- Laparotomía: el cirujano realiza una incisión en el abdomen y examina los órganos abdominales. El paciente suele recibir anestesia general.
- Laparoscopia: el cirujano inserta un tubo delgado a través de una pequeña incisión en el abdomen. Este procedimiento se puede utilizar para extirpar pequeños quistes benignos o cáncer de ovario en sus primeras etapas. Además, se puede utilizar para ver si el cáncer se ha diseminado a otras áreas.
Para más información, visita la página de biopsias en CancerQuest.
- Exámenes de sangre
Algunos cánceres de ovario producen proteínas que pueden detectarse en la sangre. Las proteínas, que son indicadores de cáncer, se denominan "biomarcadores". Hay varios biomarcadores de cáncer de ovario que se están investigando actualmente.
- Ejemplos de otras pruebas que han sido aprobados por la FDA para asistir en la detección de cáncer de ovario:
o ROMA – Algoritmo de Riesgo de Malignidad de Ovario (ROMA) utiliza niveles de suero de proteína Epídimo Humano 4 (HE4) y CA125, que por lo general son sobreexpresados en el cáncer de ovario, para evaluar el riesgo de malignidad en pacientes con una masa pélvica confirmada.
o OVA-1 – OVA-1 combina resultados de cinco pruebas (CA-125 II, prealbúmina, apolipoproteína A-1, β2-microglobulina y transferina) para evaluar la probabilidad de malignidad en mujeres con una masa de ovario.
Para más información sobre la prueba CA-125, visita la página de prueba CA-125 en CancerQuest.
- Tomografía Computarizada CT
Para más información, visita la página de tomografía computarizada CT deCancerQuest.
- Resonancia Magnética RM
Para más información, visita la página de resonancia magnética de CancerQuest.
- Escáner PET
Para más información, visita la página de escáner PET en CancerQuest.
Si se encuentra cáncer, se pueden realizar pruebas adicionales para determinar la ubicación del cáncer y la extensión de su desarrollo.
Tenga en cuenta: los quistes de ovario se pueden desarrollar en la superficie externa o dentro de los ovarios; la mayoría de quistes no indican la presencia de cáncer. Los quistes generalmente reducen en tamaño con el tiempo; si un quiste continúa creciendo éste debe ser examinado por un médico y posiblemente examinado por biopsia para descartar la posibilidad de cáncer. Los pacientes siempre deben alertar a los doctores de cualquier anormalidad que hayan detectado y mencionar que ocurran con el tiempo.
Clasificación
La clasificación permite a los médicos determinar el grado de propagación (metástasis) del cáncer para que puedan asignar un curso de tratamiento adecuado. La estadificación se realiza con mayor frecuencia durante la cirugía, donde un oncólogo quirúrgico toma muestras de tejido de regiones específicas, como la pelvis y el abdomen, para su análisis. 10
Existen dos sistemas de clasificación utilizados para el cáncer de ovario. Estos sistemas categorizan el cáncer de ovario basados en la extensión del tumor.
- Clasificación TNM - para información acerca del sistema TNM, visita la página web en clasificación TNM de CancerQuest.
- Clasificación FIGO - para información acerca del sistema FIGO, visita la página web en clasificación FIGO del Instituto Nacional de Cáncer.
El siguiente es un resumen general de las etapas del cáncer de ovario. 10.
- Etapa I – células cancerosas se encuentran en la superficie externa de uno o ambos ovarios.
- Etapa II – células cancerosas se encuentran en uno o ambos ovarios y se han propagado (metastizado) hacia la vejiga, colon, recto o útero.
- Etapa III - la célula cancerosa se encuentra en uno o ambos ovarios y se diseminó (hizo metástasis) al revestimiento abdominal o los ganglios linfáticos.
- Etapa IV – ésta es la etapa más avanzada del cáncer de ovario. Las células cancerosas se encuentran en uno o ambos ovarios y se han diseminado (hecho metástasis) al pulmón, el hígado u otros órganos distantes.
Biología tumoral
Genes BRCA1 y BRCA2
Los cambios genéticos que ocurren en el cáncer incluyen mutaciones de genes reguladores clave, cambios en productos proteicos y cambios en la cantidad de producto producido por los genes (expresión génica). A medida que los cambios se acumulan, las células se vuelven más anormales y el cáncer progresa. Detalles de los cambios genéticos asociados con el cáncer se pueden encontrar en la sección Mutación.
Los genes que están más frecuentemente asociados con el cáncer de ovario son los genes BRCA1 y BRCA2. Mutaciones en los genes BRCA1 y BRCA2 también están implicadas en el cáncer de pecho (de hombres y mujeres), cáncer de próstata y cáncer pancreático. Tenga en cuenta que tener una mutación del gen BRCA no significa que una persona definitivamente vaya a desarrollar cáncer. Mas bien, estudios muestran que tener una mutación del gen BRCA incrementa el riesgo de desarrollar tipos específicos de cáncer.
- Información general de los genes BRCA1 y BRCA2
Los genes BRCA1 y BRCA2 son importantes genes supresores de tumores que están involucrados en la reparación de daños del ADN. Más información sobre los genes del cáncer se puede encontrar en la sección Genes del Cáncer.
Mutaciones de BRCA son responsables de 90% de los casos de cáncer de ovario hereditarios, así como del 84% de los casos de cáncer de pecho hereditarios 17. Sin embargo, los altos porcentajes no significan que las mutaciones BRCA son comunes; el riesgo de la población general de desarrollar cáncer de ovario es del 1-2%.
Las mutaciones de BRCA1 y BRCA2 son mutaciones de la línea germinal, lo cual significa que las mutaciones se encuentran en el ADN de los óvulos o espermatozoides y por lo tanto, pueden ser transmitidos de padre a hijo. Si una persona tiene una mutación de línea germinal en BRCA1, su riesgo de desarrollar cáncer de ovario incrementa en relación al de la población general (del 1-2%) a 24-40%. Si una persona tiene una mutación de línea germinal del gen BRCA2, su riesgo de desarrollar cáncer de ovario incrementa en relación al de la población general (del 1-2%) a 11-18%. Personas que tienen dos copias mutadas de BRCA1 o 2 copias mutadas de BRCA2 (homocigotos para una mutación BRCA1 o BRCA2) están en un riesgo más alto de desarrollar cáncer de ovario que las personas que tienen 1 copia mutada de BRCA1 o 1 copia mutada d BRCA2 (heterocigotos para una mutación BRCA1 o BRCA2). Estudios sugieren que aproximadamente el 10% de las mujeres que tienen cáncer de ovario epitelial tienen una mutación de línea germinal ya sea en BRCA1 o BRCA2. 18, 19
La penetrancia (riesgo de cáncer) de las mutaciones de la línea germinal en los genes BRCA1 y BRCA2 sigue siendo un área de investigación en curso. Esto se debe a la variación significativa que existe entre los casos de cáncer de ovario; algunas personas con mutaciones de línea germinal relacionadas al cáncer pueden nunca desarrollar cáncer o desarrollar cáncer a una edad avanzada, comparado con otras personas con la misma mutación de línea germinal relacionadas al cáncer.
- Prueba genética para BCRA: Descripción general
Las personas pueden elegir ser examinadas para mutaciones de BCRA. Haciéndolo, serían informados de sus riesgos de desarrollar cáncer de pecho, cáncer de ovario, etc., y serán educados en medidas preventivas que podrán ayudarles a reducir sus riesgos. Antes de cualquier exámen genético, un paciente debe proveer su consentimiento informado para que se pueda realizar la prueba. Asesores genéticos, que son proveedores de la salud entrenados, podrán estar presentes para ayudar a los pacientes a través del proceso de exámen genético. Las siguientes son algunas de las cosas que principalmente hacen los asesores genéticos:
· Consultar con el paciente para determinar si es necesario un exámen genético.
· Analizar e interpretar los datos de la prueba genética para evaluar el riesgo del paciente.
· Asistir a los pacientes con los efectos emocionales y psicológicos que podrían estar asociados con el exámen genético
- Prueba genética para BCRA: Etapas
El proceso de prueba BCRA está generalmente separado en dos etapas.
- Primera etapa – sangre es extraída del paciente. El ADN de los glóbulos blancos será posteriormente analizado en un laboratorio para identificar posibles mutaciones de BCRA.
- Segunda etapa – esta etapa es similar a la primera etapa, excepto que la sangre es extraída de los miembros de la familia del paciente. 20
Biomarcadores
Un biomarcador es algo que indica indirectamente la presencia de una enfermedad (o el potencial de una enfermedad). Un ejemplo de biomarcador es el colesterol que se encuentra en la sangre. Las mediciones de los niveles de colesterol en sangre sirven como indicadores de la salud cardiovascular.
Se están realizando estudios en curso en el campo de los biomarcadores de cáncer de ovario. Los siguientes son algunos ejemplos de posibles biomarcadores terapéuticos para el cáncer de ovario.
- FGF18 – el gen FGF18 codifica para la proteína FGF18, un factor de crecimiento involucrado en una variedad de actividades celulares. A pesar de que el mecanismo exacto de rol de FGF18 es aún desconocido, estudios lo han ligado a la sobreexpresión y amplificación génica de aproximadamente la mitad de casos de tumores serosos de alto grado. Estudios sugieren que nivelen elevados de la proteína FGF18 pueden promover el crecimiento tumoral mediante la regulación positiva de la vía de NF-kB – una de las vías implicadas en el desarrollo de cáncer de ovario. La regulación de la vía de NF-kB lleva a un incremento de citosinas y quimiosinas de señalización, lo cual puede conducir a un mejorado crecimiento tumoral. 21
- HE4 – el gen HE4 codifica para la proteína epidídimo humano, HE4. Estudios han encontrado que la proteína HE4 está sobreexpresada en el cáncer de ovario. Cuando se realizan exámenes para tumores de cáncer de ovario, el HE4 puede complementar el biomarcador para cáncer de ovario comúnmente utilizado, antígeno de cáncer 125 (CA 125), con el fin de incrementar la especificidad y sensibilidad de la técnica de detección por biomarcadores. 22, 23
El incremento en el interés en la epigenética ha llevado al descubrimiento de un nuevo biomarcador: biomarcador basado en la metilación del ADN. La metilación del ADN es un tipo de modificación epigenética del ADN que regula la expresión génica. A pesar de que los biomarcadores basados en la metilación del ADN muestran ser una promesa clínica, ésta área de investigación se ha enfrentado a varias dificultades. Con el objetivo de que los biomarcadores sean útiles en las técnicas de detección, deben cumplir con requerimientos de especificidad y sensibilidad específicos. En el caso de los biomarcadores basados en la metilación del ADN, estudios siguen en curso mientras que los investigadores tratan de descubrir formar para distinguir entre las metilaciones del ADN que están asociadas con el cáncer, de aquellas que están simplemente asociadas con la edad. 24Los siguientes son algunos ejemplos de biomarcadores basados en la metilación del ADN para el cáncer de ovario epitelial, la forma más prevalente de cáncer de ovario. 25
- BRCA1 – la hipermetilación del promotor de este gen es encontrada en 10-15% de los casos de cáncer de ovario esporádicos y está ligada a la pérdida de la expresión génica.
- HOXA9 – la hipermetilación del promotor isla CpG de este gen es encontrada en muchos tipos de cáncer, como el cáncer de ovario, cáncer de vejiga y neuroblastoma.
- MLH1 – la metilación del promotor de este gen es parcialmente responsable del deterioro de la vía de reparación de genes, lo cual resulta en la resistencia de las células del cáncer de ovario epitelial a los tratamientos basados en platino, como el cisplatino.
Tratamiento
El enfoque de CancerQuest es en la biología del cáncer y la biología de sus posibles tratamientos. Descripciones breves de algunos tratamientos de cáncer de ovario se pueden encontrar en la parte inferior. Para más referencias detalladas de los tratamientos y guías de cáncer de ovario visita:
- Cómo funcionan los tratamientos del cáncer: sección de Tratamientos del Cáncer de CancerQuest.
- Información detallada del tratamiento de cáncer de ovario: guía del cáncer de ovario para pacientes de la National Comprehensive Cancer Network.
- Información con respecto a ensayos clínicos
- Información general de ensayos clínicos de CancerQuest
- Ensayos clínicos del Instituto Nacional de Cáncer.
- Ensayos clínicos del Gerogia Clinical Trials Online.
- Ensayos clínicos del Winship Cancer Institute of Emory University.
Tratamientos para el cáncer de ovario incluyen: cirugía, quimioterapia y radiación. 11Los párrafos a continuación describen algunas opciones de tratamiento. El tratamiento que cualquier paciente en particular recibe será determinado tanto por el paciente como por el médico y depende de muchos factores.
- Terapia local
La terapia local incluye cirugía y cirugía combinada con otros tratamientos (ver más abajo). Se utiliza para eliminar el cáncer de pelvis. Además, si el cáncer de ovario se ha diseminado fuera del área pélvica, la terapia local también se puede usar para tratar el cáncer en regiones cercanas.
La cirugía es una opción para muchos pacientes. Existen 2 tipos principales de cirugía utilizadas para tratar cáncer de ovario.
- Laparotomía es un procedimiento en el que se hace una incisión en la pared del abdomen. Si se encuentra cáncer, se pueden extraer las trompas de Falopio / ovarios (salpingooforectomía), el útero (histerectomía), los ganglios linfáticos adyacentes, el epiplón (tejido adiposo que sostiene los intestinos) o muestras de tejido. Las mujeres en edad reproductiva con cáncer en estadio temprano pueden conservar un ovario y una trompa de Falopio para mantener la capacidad reproductiva.
- La citorreducción es la remoción de tanto cáncer como sea posible. Frecuentemente, esta cirugía no resulta en la remoción de todo el cáncer.
Para más información, visita la página de cirugía en CancerQuest.
- Quimioterapia
La quimioterapia es un tratamiento común para el cáncer de ovario. La quimioterapia se puede administrar de dos formas principales:
- Quimioterapia Intraperitoneal: fármacos son infundidos directamente en el abdomen/pelvis a través de un tubo delgado.
- Quimioterapia Sistemática: fármacos son tomados vía oral o intravenosa.
El momento y número de dosis (también llamados ciclos) dependen del paciente y de los fármacos que utiliza.
Para más información, visita la página de quimioterapia en CancerQuest.
- Radioterapia
La radioterapia, que utiliza rayos de alta energía para matar células cancerosas, no es comúnmente aplicada para tratamientos iniciales de cáncer de ovario. Ésta puede ser utilizada para calmar el dolor y otros síntomas.
Para más información, visita la página de radioterapia de CancerQuest.
Tratamiento por Etapas:
El tratamiento por etapas para cáncer de ovario es contingente sobre factores específicos, incluyendo: edad del paciente, etapa del cáncer y tipo de cáncer de ovario, y condiciones de salud generales. Las opciones de tratamiento personales deben ser discutidas con el médico. 26
- Tratamiento de Etapa 1
A menudo una histerectomía abdominal completa, remoción de los dos ovarios y trompas de Falopio (salpingooforectomía bilateral), omentectomía y remoción de tejidos en la pelvis y abdomen para realizar una biopsia, es sugerida para el tratamiento. Las personas que tienen cáncer en solo uno de los ovarios pueden remover sol el ovario y trompa de Falopio afectado (salpingooforectomía unilateral). Si el cáncer aparece ser más propenso a propagarse (alto grado), pueden haber tratamientos con quimioterapia adicionales. Si el cáncer aparenta ser menos propenso a propagarse (bajo grado) no es tratado con quimioterapia.
- Tratamiento de Etapa 2 y 3
El tratamiento incluye histerectomía, salpingooforectomía bilateral y citorreducción. Muestras son tomadas de nodos linfáticos vecinos y otros tejidos en la pelvis y abdomen para identificar si el cáncer se ha propagado. Después de la cirugía, los pacientes pueden ser tratados con quimioterapia sola o ambos, quimioterapia y radioterapia.
- Tratamiento de Etapa IV
El tratamiento incluye cirugía para extirpar tanto tumor como sea posible, seguida de quimioterapia.
Ciertos efectos secundarios típicos de la quimioterapia, la cirugía y la radioterapia ocurren durante el tratamiento del cáncer de ovario. Sin embargo, es importante tener en cuenta que todos somos diferentes y los pacientes responden de manera diferente al tratamiento.
Para más información visita la página de CancerQuest: Una Introducción a los Tratamientos del Cáncer.
- Efectos secundarios de la quimioterapia
Los efectos secundarios de la quimioterapia dependen de los medicamentos que se estén tomando. Los efectos secundarios que se observan incluyen una mayor probabilidad de infección, un aumento en la probabilidad de sufrir hematomas y sangrado con facilidad, fatiga, caída del cabello, disminución del apetito, náuseas, vómitos y diarrea. Haga clic aquí para encontrar más información sobre los efectos secundarios de la quimioterapia.
Para más información, visita la página de quimioterapia en CancerQuest.
- Efectos secundarios de la cirugía
Es típico algo de dolor después de la cirugía. El dolor se puede controlar con la medicación adecuada. El tiempo de curación varía de una mujer a otra y pueden pasar varias semanas antes de que se puedan reanudar las actividades cotidianas normales.
Para mujeres pre menopáusicas, la remoción quirúrgica de ovarios puede provocar síntomas de menopausia, incluyendo sofoco, sequedad vaginal y sudores nocturnos.
Para más información, visita la página de cirugía en CancerQuest.
- Efectos secundarios de la radioterapia
Los efectos secundarios dependen de la cantidad de radiación administrada y de la parte del cuerpo que se trata. La radioterapia puede causar náuseas, vómitos, diarrea o heces con sangre, y la piel irradiada puede enrojecerse, secarse y volverse sensible.
Para más información, visita la página de radioterapia en CancerQuest
Manteniendo la salud apropiada durante el tratamiento de cáncer de ovario
Aunque puede resultar difícil comer debido a los efectos secundarios del tratamiento, los pacientes deben esforzarse por mantener una dieta saludable y nutritiva. El ejercicio también es una parte importante del bienestar general después del tratamiento. Actividades como caminar, hacer yoga y nadar pueden ayudar a reducir la fatiga y desarrollar fuerza. Siempre consulte con su proveedor de atención médica antes de implementar cualquier régimen de alimentación o ejercicio.
Recursos
Recursos de Internet:
Winship Cancer Institute: Diagnóstico y Clasificación del Cáncer de Ovario
Coalición Nacional de Cáncer de Ovario
Alianza Nacional de Cáncer de Ovario
Publicaciones del Instituto Nacional de Cáncer:
Anticonceptivos orales y Riesgo de Cáncer Q&A
Lo que Necesitas Saber Acerca de: Cáncer de Ovario
Lo que Necesitas Saber Acerca de: Cáncer de Útero
Publicaciones de Otras Fuentes:
Iniciativas del Cáncer de Ovario (CDC)
Guías de Tratamiento para Pacientes (NCCN)
Recursos Internacionales:
Acción del Reino Unido de Cáncer de Ovario
Programa de Cáncer de Ovario de Australia
Red de Apoyo de Cáncer de Ovario UK
Sección De Resumen
Introducción
- El cáncer de ovario es la quinta causa principal de muerte en mujeres.
- Aproximadamente el 50% de las mujeres a las que se les diagnostica cáncer de ovario tienen más de 62 años.
Tipos de cáncer de ovario
- Hay tres tipos principales de tumores de ovario: tumores epiteliales, tumores de células germinales y tumores estromales.
- Los tumores epiteliales son el tipo más común de tumores ováricos y se forman en la superficie de los ovarios.
Factores de riesgo
- Mujeres que tienen uno o más miembros de la familia que tienen o han tenido cáncer de ovario, cáncer de pecho, cáncer uterino, cáncer de colon o cáncer rectal, están en un riesgo elevado de desarrollar cáncer de ovario.
- Las mujeres están genéticamente predispuestas al cáncer de ovario si tienen mutaciones hereditarias en los genes BRCA1 y/o BRCA2.
- Otros factores de riesgo incluyen: edad, índice de masa corporal (IMC), uso de terapia de reemplazo hormonal (TRH) y más.
Síntomas y detección
- Etapas tempranas del cáncer de ovario generalmente no producen síntomas.
- Varias pruebas médicas pueden ser utilizadas para detectar o descartar cáncer de ovario. Ejemplos incluyen: exámenes físicos, tomografías computarizadas, escaneos PET, ultrasonidos, escaneos MRI, biopsias y exámenes de sangre.
Etapificación y patología
- Dos sistemas de clasificación son utilizados para el cáncer de ovario. Sistema T/N/M y sistema FIGO.
- El sistema T/N/M asigna un grado de severidad basado en el tamaño y ubicación del cáncer.
- El sistema FIGO es otro sistema utilizado para clasificar el cáncer, basado en la histología del tumor y cómo el cáncer se ha propagado.
Tratamientos
- Los tratamientos dependen de la edad de la paciente, las condiciones de salud de la paciente, la etapa del cáncer y el tipo de cáncer de ovario.
- Los tratamientos pueden incluir terapia local, quimioterapia y radioterapia.
- 1 Kaku T1, Ogawa S, Kawano Y, Ohishi Y, Kobayashi H, Hirakawa T, Nakano H. Histological classification of ovarian cancer. Med Electron Microsc. 2003 Mar;36(1):9-17. [PUBMED]
- 2 American Cancer Society. Cancer Facts & Figures 2016. Atlanta: American Cancer Society; 2016. [http://www.cancer.org/acs/groups/content/@research/documents/document/acspc-047079.pdf]
- 3 Karlsen MA, Sandhu N, Høgdall C, Christensen IJ, Nedergaard L, Lundvall L, Engelholm SA, Pedersen AT, Hartwell D, Lydolph M, Laursen IA, Høgdall EV. Evaluation of HE4, CA125, risk of ovarian malignancy algorithm (ROMA) and risk of malignancy index (RMI) as diagnostic tools of epithelial ovarian cancer in patients with a pelvic mass. Gynecol Oncol. 2012 Jul 24. [Epub ahead of print] PubMed PMID: 22835718. [PUBMED]
- 4 Uterus. National Cancer Institute. [http://www.cancer.gov/dictionary?CdrID=46645]
- 5 "Fallopian Tube Cancer". National Cancer Institute. [http://www.cancer.gov/dictionary?CdrID=755773]
- 6 Cervix. National Cancer Institute. [http://www.cancer.gov/dictionary?CdrID=46133]
- 7 Myometrium. National Cancer Institute. [http://www.cancer.gov/dictionary?CdrID=46280]
- 8 Endometrium. National Cancer Institute. [http://www.cancer.gov/dictionary?CdrID=46108]
- 9 Uterus and Nearby Organs. Wikimedia. National Cancer Institute. [http://upload.wikimedia.org/wikipedia/commons/7/78/Uterus_and_nearby_organs.jpg]
- 10abcde Ovarian Cancer Overview 2014. American Cancer Society. [http://www.cancer.org/acs/groups/cid/documents/webcontent/003070-pdf.pdf]
- 11abcde What You Need To Know About¿ Ovarian Cancer ("National Cancer Institute." What You Need To Know About¿ Ovarian Cancer -. National Institute of Health, n.d. Web. 22 Sept. 2012. <http://www.cancer.gov/cancertopics/wyntk/ovary>.) [http://www.cancer.gov/cancertopics/wyntk/ovary]
- 12 Pavelka, J C, Li A J & Karlan B Y. "Hereditary Ovarian Cancer: Accessing Risk and Prevention Strategies." Obstretics and Gynecology Clnics of North America (2007): 34(4) 651-655. PMID: 18061862 [PUBMED]
- 13abcd Chobanian, N & Dietrich C S. "Ovarian Cancer." Surgical Clinics of North America (2008): 88(2) 285-299. [PUBMED]
- 14abcdefg Vo, Christine & Carney, Michael E. "Ovarian Cancer Hormonal and Environmental Risk Effect." Obstetrics and Gynecology Clnics of North America (2007): 34(4) 687-700 [PUBMED]
- 15abcdefghijkl Mironov S., Akin O., Pandit-Taskar N., Hann L E. "Ovarian Cancer." Radilogics Clinics of North America (2007): 45(1) 149-166. PMID: 17157627 [PUBMED]
- 16ab Andersen, R M et al."Combining a Symtoms Index with CA 125 to Improve Detention of Ovarian Cancer." Cancer (2008): v.113 (3) 1-6.
- 17 Marshall M, Solomon S. "Abstract Hereditary breast-ovarian cancer: clinical findings and medical management." Plast Surg Nurs. 2007 Jul-Sep;27(3):124-7. Review. [PUBMED]
- 18 Bolton KL, Chenevix-Trench G, Goh C, Sadetzki S, Ramus SJ, Karlan BY, Lambrechts D, Despierre E, Barrowdale D, McGuffog L, Healey S, Easton DF, Sinilnikova O, Benítez J, García MJ, Neuhausen S, Gail MH, Hartge P, Peock S, Frost D, Evans DG, Eeles R, Godwin AK, Daly MB, Kwong A, Ma ES, Lázaro C, Blanco I, Montagna M, D'Andrea E, Nicoletto MO, Johnatty SE, Kjaer SK, Jensen A, Hogdall E, Goode EL, Fridley BL, Loud JT, Greene MH, Mai PL, Chetrit A, Lubin F, Hirsh-Yechezkel G, Glendon G, Andrulis IL, Toland AE, Senter L, Gore ME, Gourley C, Michie CO, Song H, Tyrer J, Whittemore AS, McGuire V, Sieh W, Kristoffersson U, Olsson H, Borg Å, Levine DA, Steele L, Beattie MS, Chan S, Nussbaum RL, Moysich KB, Gross J, Cass I, Walsh C, Li AJ, Leuchter R, Gordon O, Garcia-Closas M, Gayther SA, Chanock SJ, Antoniou AC, Pharoah PD; EMBRACE; kConFab Investigators; Cancer Genome Atlas Research Network. Association between BRCA1 and BRCA2 mutations and survival in women with invasive epithelial ovarian ca [PUBMED]
- 19 Petrucelli N, Daly MB, Feldman GL. BRCA1 and BRCA2 Hereditary Breast and Ovarian Cancer. In: Pagon RA, Adam MP, Bird TD, Dolan CR, Fong CT, Stephens K, editors. SourceGeneReviews [Internet]. Seattle (WA): University of Washington, Seattle; 1993-2013. 1998 Sep 04 [updated 2013 Sep 26]. [PUBMED]
- 20 Mackay J, Taylor A. "Moving genetics into clinical cancer care: examples from BRCA gene testing and telemedicine." Breast. 2006 Dec;15 Suppl 2:S65-70. [PUBMED]
- 21 Wei W, Mok SC, Oliva E, Kim SH, Mohapatra G, Birrer MJ. FGF18 as a prognostic and therapeutic biomarker in ovarian cancer. J Clin Invest. 2013 Oct 1;123(10):4435-48. doi: 10.1172/JCI70625. Epub 2013 Sep 9. [PUBMED]
- 22 Simmons AR, Baggerly K, Bast RC Jr. The emerging role of HE4 in the evaluation of epithelial ovarian and endometrial carcinomas. Oncology (Williston Park). 2013 Jun;27(6):548-56. [PUBMED]
- 23 Van Gorp T, Cadron I, Despierre E, Daemen A, Leunen K, Amant F, Timmerman D, De Moor B, Vergote I. HE4 and CA125 as a diagnostic test in ovarian cancer: prospective validation of the Risk of Ovarian Malignancy Algorithm. Br J Cancer. 2011 Mar 1;104(5):863-70. doi: 10.1038/sj.bjc.6606092. Epub 2011 Feb 8. [PUBMED]
- 24 How Kit A, Nielsen HM, Tost J. DNA methylation based biomarkers: practical considerations and applications. Biochimie. 2012 Nov;94(11):2314-37. doi: 10.1016/j.biochi.2012.07.014. Epub 2012 Jul 27. [PUBMED]
- 25 Gloss BS, Samimi G. Epigenetic biomarkers in epithelial ovarian cancer. Cancer Lett. 2014 Jan 28;342(2):257-63. doi: 10.1016/j.canlet.2011.12.036. Epub 2012 Jan 12. [PUBMED]
- 26 Treatment of invasive epithelial ovarian cancers, by stage. American Cancer Society. [http://www.cancer.org/cancer/ovariancancer/detailedguide/ovarian-cancer-treating-by-stage]