
El cáncer que surge en el sistema linfático, llamado linfoma, es el cáncer de sangre que ocurre con más frecuencia. Aproximadamente 1000 personas en todo el mundo son diagnosticadas con linfoma todos los días. Las células afectadas por esta enfermedad forman parte del sistema inmunológico del organismo.1
A continuación se muestra una lista de la información que se encuentra en esta sección:
- Anatomía del sistema linfático
- Tipos de Linfoma
- Factores de riesgo
- Síntomas
- Detección y diagnóstico
- Reporte de patología y etapificación
- Biología tumoral
- Tratamiento
- Fuentes de información sobre el linfoma
- Resumen de la sección
Anatomía del sistema linfático
El sistema linfático está compuesto por una vasta red de tubos (vasos) y grupos en forma de uva llamados ganglios linfáticos. Los vasos transportan un líquido incoloro llamado linfa y células del sistema inmunológico (linfocitos) por todo el cuerpo. El sistema linfático se asemeja a un sistema fluvial. Tubos muy delgados (capilares) llevan la linfa a vasos más grandes que finalmente drenan en dos vasos linfáticos grandes que desembocan en vasos sanguíneos en la base del cuello. 2
El sistema linfático tiene muchos propósitos, incluida la filtración, el transporte de líquido y el inicio de respuestas inmunes. Los vasos del sistema linfático son responsables de absorber y filtrar el líquido que rodea las células y tejidos del cuerpo.2
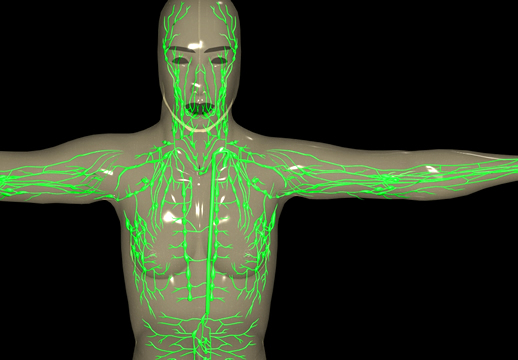
Los ganglios linfáticos son pequeñas estructuras en forma de saco ubicadas a lo largo de los vasos linfáticos. Son el hogar de los linfocitos, un tipo de glóbulo blanco. 2 Los ganglios linfáticos almacenan linfocitos y ayudan a controlar la respuesta inmunitaria al permitir que los linfocitos entren en contacto con materiales extraños (antígenos) de una manera que estimule su actividad.2
Todos los linfocitos se originan a partir de células madre en la médula ósea, pero no todos son iguales. 2Las dos categorías principales de linfocitos son las células B y las células T. Las células B se desarrollan completamente en la médula ósea. Las células T dejan la médula ósea en un estado inmaduro y continúan desarrollándose en el timo y otros órganos. Las células T y las células B desempeñan funciones diferentes en el sistema inmunológico y sus funciones se describen con más detalle en la sección de vacunas.2
La naturaleza extensa de la red linfática permite que sirva como una vía para que las células cancerosas se diseminen por todo el cuerpo. La metástasis del cáncer ocurre con frecuencia a través de la migración de células cancerosas a través del sistema linfático. 2Aprenda más sobre metástasis.
Tipos
Hay tres tipos de Linfoma:
1. Linfoma deHodkgkin (Enfermedad de Hodgkin)
2. Linfoma No-Hodgkin
3. Linfoma de Burkitt
Linfoma de Hodgkin
Las células cancerígenas de estos pacientes son usualmente células-B anormales conocidas como células de Reed Sternberg (R-S).3 Aunque se observa menos comúnmente, las células R-S puede desarrollarse también a partir de células-T.4 Las células R-S se desarrollan más corrientemente en nódulos linfáticos localizados en las regiones superiores del cuerpo y se esparcen a nódulos vecinos a través de los vasos linfáticos. Existen dos tipos de linfoma de Hodgkin: clásico y no clásico.3
- Linfoma de Hodgkin clásico: Este linfoma presenta células R-S con una apariencia clásica. Puede ser diagnosticado como Enfermedad de Hodgkin con Esclerosis Nodular, Enfermedad de Hodgkin con celularidad mixta, Enfermedad de Hodgkin rica en linfocitos o Enfermedad de Hodgkin de linfocitos empobrecidos.3
- Linfoma de Hodgkin no clásico: Este linfoma presenta células cancerosas más grandes que son una variante de las células R-S y es más común en los nódulos de la parte superior del cuerpo, brazos y cuello.3
Para más información detallada sobre las cinco variantes del linfoma de Hodgkin puede visitar la página de la Sociedad Americana Contra el Cáncer- sobre el Linfoma de Hodgkin.
Linfoma No-Hodgkin
Las células cancerígenas del linfoma No- Hodgkin pueden ser T o B. En los Estados Unidos, aproximadamente el 15% de los casos de linfoma No-Hodgkin se desarrollan de linfocitos T y 85% de linfocitos B.3 Las células blancas de la sangre normales pueden desarrollarse en hasta treinta diferentes variaciones anormales, cada una clasificada como un tipo distinto de linfoma No-Hodgkin.
La American Cancer Society estima que aproximadamente 65,540 (89%) de los 74,030 casos de linfoma diagnosticados en los Estados Unidos en el 2010 serán clasificados como No-Hodgkin.5
Linfoma de Burkitt
El linfoma de Burkitt es una forma agresiva del linfoma no-hodgkin que involucra a las células B. Este ocurre como resultado de una translocación cromosomal involucrando al gen Myx. La translocación altera la expresión del Myc llevando a un crecimiento y proliferación celular anormal. LA tasa de división celular en un linfoma de Burkitt es una de las más grandes entre los tumores humanos. Fue descrito por primera vez por el Dr. Benis Burkitt en 1958 mientras trabajaba en Uganda. Posteriormente se descubrió que el linfoma de Burkitt está muy asociado con el virus de Epstein-Barr; esta fue la primera vez que un virus fue relacionado con una forma de cáncer.
La OMS describe tres variantes clínicas para el linfoma de Burkitt: endémico, esporádico y asociado a inmunodeficiencia.
Linfoma de Burkitt endémico se refiere principalmente a los casos que ocurren en niños africanos. Este tipo usualmente involucra huesos faciales, especialmente la mandíbula, el maxilar superior y el orbital del ojo. El virus de Epstein-Barr (VEB) está asociado con el 90% de los linfomas de Burkitt endémicos.
Linfoma de Burkitt esporádico Se refiere a los casos que ocurren en una región geográfica o climática no específica. Este tipo usualmente involucra al abdomen. A diferencia del linfoma endémico, la infección con VEB sólo se encuentra en cerca del 20% de los casos. Representa el 40-50% de los linfomas no-Hodgkin en infantes, pero sólo el 1-2% de los linfomas en adultos en Europa Occidental y los Estados Unidos.
Linfoma de Burkitt asociado a inmunodeficiencia se refiere a casos que ocurren en pacientes infectados con VIH, pacientes de transplantes (más frecuentemente en órganos sólidos) o individuos con otros desordenes del sistema inmunológico. El linfoma de Burkitt representa 30-40% de los linfomas no-Hodgkin en individuos infectados con VIH. Sin embargo el VIH no está directamente relacionado con la formación de cáncer. VEB se encuentra en 30-40% de los casos de linfoma de Burkitt.6
Factores de riesgo
Se desconoce la causa de la mayoría de los casos de linfoma. Sin embargo, varios factores pueden influir en el riesgo de desarrollar linfoma. Los efectos relativos de estos factores en cualquier caso de cáncer son variables y muy difíciles de determinar con precisión en este momento. Algunos de estos factores de riesgo se analizan a continuación.
Género
Los subtipos específicos de linfoma no Hodgkin, como el linfoma folicular, son predominantes en las mujeres; sin embargo, el linfoma no Hodgkin es en general más común en los hombres. El linfoma de células del manto muestra la mayor predisposición en los hombres (el 70% de los casos son hombres).7
Geografía
El linfoma de no Hodgkin es más común en regiones desarrolladas del mundo, específicamente en Estados Unidos, Australia, Nueva Zelanda y Europa. 7El virus de Epstein Barr (VEB), un tipo de virus de herpes que infecta linfocitos B, aumenta el riesgo de que una persona desarrolle linfomas de rápido crecimiento. En África y el sureste de Asia, el VEB está relacionado con el desarrollo del linfoma de Burkitt y de Hodgkin.3
Genética
Como se discutió en la sección de Mutación , las mutaciones de ADN pueden causar cáncer aumentando la división celular y/o reduciendo mecanismos de supresores de tumor. El linfoma rara vez es causado por mutaciones hereditarias en la secuencia de ADN y no existe un mayor riesgo de linfoma en los hijos de pacientes con linfoma.3
Edad
La incidencia de linfoma alcanza su punto máximo en personas mayores de 70 años. 8El linfoma de no Hodgkin es raramente encontrado en niños y lo más común es que se desarrolle en adultos mayores. Menos del 1% de los diagnósticos de linfoma de no Hodgkin reportados en el 2001 ocurrieron en niños menores de 15 años. 8Los grupos de edad afectados con mayor frecuencia por el linfoma de Hodgkin son los adultos tempranos (15 a 40 años) y los adultos tardíos (mayores de 55 años).3
Aprenda más sobre la relación entre el cáncer y la edad.
Historia médica
El historial médico de una persona puede influir en su susceptibilidad al desarrollo de linfoma.9 Individuos con enfermedades autoinmunes tienen un alto riesgo de desarrollar linfoma. Las personas con enfermedades autoinmunes tienen un mayor riesgo de desarrollar linfoma. Los ejemplos de enfermedades asociadas con el riesgo de desarrollo de linfoma incluyen diabetes tipo 1 y artritis reumatoide. 10Las terpaias inmunosupresoras utilizadas para promover la aceptación de transplantes de órganos pueden aumentar el riesgo de linfoma.8
La infección con ciertos virus y bacterias están asociados con un aumento en el riego de linfoma. Éstos incluyen:
- Virus de inmunodeficiencia humana (VIH): este virus es el agente causante del SIDA.
- Virus de Epstein-Barr(VEB): la infección del VEB está asociada con un aumento en el riesgo de linfoma. En ciertas regiones geográficas, incluyendo África, la infección del VEB está asociada con el linfoma de Burkitt.
- Virus de la hepatitis C (VHC): el rol del VHC en el riesgo de linfoma no es muy claro.
- Virus linfotrópico de células T humano Tipo 1(HTLV-1): este virus está asociado tanto con linfomas como con leucemias.
- Helicobacter pylori (H. pylori): esta bacteria infecta el estómago y se piensa que causa úlceras. La infección también está asociada con un aumento en el riesgo de linfomas del estómago.11, 8
Síntomas
Síntomas
El linfoma hace que los ganglios linfáticos se inflamen. Los ganglios linfáticos cancerosos están inusualmente inflamados y pueden detectarse en la superficie del cuerpo. Sin embargo, los ganglios linfáticos inflamados pueden deberse a otras causas, incluidas infecciones, y no sirven como una indicación confiable de cáncer. Otros síntomas generalizados causados por el linfoma incluyen:3
- pérdida inexplicable de peso
- fiebre
- sudoración nocturna extrema
- comezón servera
Los tipos específicos de linfoma se manifiestan a través de diferentes síntomas. Las personas con linfoma de estómago o ganglios abdominales pueden experimentar calambres dolorosos, náuseas, pérdida de apetito y estreñimiento debido al bloqueo del intestino grueso por inflamación de los ganglios linfáticos. El linfoma de la piel se puede ver y palpar fácilmente. Las lesiones suelen aparecer como nódulos de color púrpura rojizo directamente debajo de la piel y, a menudo, pican.3
Detección y diagnóstico
Detección
Los cánceres que afectan a los linfocitos pueden detectarse mediante varios métodos diferentes. Algunos de estos métodos se analizan a continuación:
- Análisis de sangre: los linfocitos pasan algún tiempo en el torrente sanguíneo. Si hay muchos linfocitos presentes en la sangre, esto puede detectarse mediante un análisis de sangre de rutina, llamado hemograma completo o CBC. Obtenga más información sobre las pruebas de CBC.
- Resonancia magnética (RM) tiene una alta capacidad para definir claramente los detalles en los tejidos que rodean los órganos del cuerpo. Este método se utiliza a menudo para detectar anomalías y tumores en la médula ósea.12
- Gammagrafía esquelética o gammagrafía ósea, se utiliza en pacientes con linfoma para evaluar el daño óseo causado por tumores.13 En este procedimiento, se inyecta una sustancia química radiactiva en el paciente y se controla la absorción de la sustancia química. El uso de agentes que son absorbidos selectivamente por el hueso produce imágenes del sistema esquelético que se pueden usar para localizar el cáncer.
- Tomografía computarizada (CT) se puede usar para detectar linfomas por sí solo o en combinación con otras técnicas como la Tomografía de Emisión de Positrones.14, 12
- Tomografía de emisión de positrones (TEP) se puede usar para escanear el cuerpo completo de una persona para encontrar tumores. Los escaneos con TEP ayudan durante el tratamiento y permiten al médico determinar si los tumores linfáticos son malignos o benignos.14, 13
Aprende más sobre el diagnóstico y detección del cáncer.
Reporte De patología y etapificación
Reporte de patología
Si existe la sospecha de que un paciente puede tener linfoma, se puede tomar una muestra de tejido (biopsia) para su examen. Después de tomar una biopsia, el médico envía la muestra a un patólogo. El patólogo examina la muestra tanto a nivel macroscópico (visible a simple vista) como microscópico (que requiere aumento) y luego envía un informe patológico al médico. El informe contiene información sobre la apariencia del tejido, la composición celular y el estado de enfermedad o normalidad.
Aprenda más sobre el reporte de patología
Etapificación
La estadificación es importante para identificar las opciones de tratamiento adecuadas para el cáncer y el individuo en particular. Es importante tener en cuenta que aunque la etapa del cáncer es importante, el pronóstico puede verse afectado por otros factores, como la edad del paciente y otros factores relacionados con la salud.
El Sistema de etapificación de Ann Arbor es usado comúnmente para categorizar el diagnóstico de linfoma de no Hodgkin. Este sistema categoriza a los cánceres en alguna de las cuatro etapas disponibles. Los métodos para determinar la etapa pueden incluir: biopsia, rayos X, RM, PET y Gammagrafía ósea.3
Las etapas del linfoma de no Hodgkin. La siguiente información está citada directamente o ha sido parafraseada de las fuentes al final de la lista (ACS y NCCN):
- Etapa I: células cancerígenas son encontradas en un ganglio linfático o un área de un solo órgano fuera del sistema linfático.
- Etapa II: células cancerígenas son detectadas en dos ganglios linfáticos o los ganglios linfáticos de dos regiones del cuerpo o el cáncer puede extenderse de un solo grupo de ganglios linfáticos a órganos vecinos.
- Etapa III: los ganglios linfáticos de ambos lados del diafragma contienen células tumorales.
- Etapa IV: el linfoma se ha esparcido fuera del sistema linfático hacia órganos que no están situados adyacentes a un ganglio enfermizo.3, 15
Aprenda más sobre la etapificación del cáncer
Biología tumoral
Los cambios genéticos que ocurren en el cáncer incluyen la mutación de genes reguladores clave, cambios en productos proteicos y cambios en la cantidad de producto producido por genes (expresión génica). A medida que se acumulan los cambios, las células se vuelven más anormales y el cáncer progresa. Detalles sobre los cambios genéticos asociados con el cáncer pueden encontrarse en la sección de mutación. Algunos de los elementos genéticos que han demostrado ser importantes en el desarrollo del linfoma se analizan a continuación.
BCL-6
La porteína bcl-6 es un factor de transcripción que se adhiere al ADN y altera la actividad de genes específicos. La proteína bcl-6 ayuda a regular el crecimiento y desarrollo de las células B.16
Se piensa que las alteraciones en este gen, debido a mutaciones de base y anormalidades cromosómicas tienen un rol en el desarrollo de muchos casos de linfoma.16, 17
p53
p53 es un gen supresor de tumores cuya proteína es responsable de la regulación de la división (y muerte) celular en las células normales. En algunos pacientes, se piensa que la mutación del gen p53 contribuye al crecimiento celular descontrolado visualizado en el linfoma de Hodgkin. 18
Aprenda más sobre el desarrollo de cáncer de p53 anormal.
HDM2
La HDM2 es una proteína que regula la actividad de la proteína p53. En células normales, la HDM2 sólo interfiere con p53 cuando es necesario. Sin embargo, en el desarrollo de linfoma, las mutaciones del gen HDM2 pueden causar una continua producción de la proteína HDM2. La proteína previene continuamente que p53 suprima la división celular, contribuyendo a una proliferación fuera de control de las células cancerígenas.19
Tratamiento
Los planes de tratamiento específicos para el linfoma dependen del tipo y estadio de la enfermedad. Como nuestro enfoque está en la biología de los cánceres y sus tratamientos, no proporcionamos pautas de tratamiento detalladas. En cambio, nos vinculamos con organizaciones en los EE.UU. que generan las pautas de tratamiento.
La Red Nacional de Comprensión del Cáncer (NCCN) enlista los siguientes tratamientos para linfoma de no Hodgkin:
- Cirugía: Para más detalles sobre este tipo de tratamiento vea la Sección de Cirugía.
- Terapia de radiación: La radiación es utilizada para tratar la enfermedad limitada a un área del cuerpo, comúnmente visto en pacientes con linfoma de etapa I o II. La radioterapia usa rayos de alta energía para matar a las células de linfoma. Para más detalles vea la Sección de Terapia de Radiación.
- Quimioterapia: Comúnmente varios fármacos de quimioterapia se entregan en combinación. Una combinación adminsitrada comúnmente para tratar con linfoma de no Hodgkin es conocida como C.H.O.P., el cual incluye ciclofosfamida (Cytoxan®, o Neosar®), doxorrubicina o hidroxidoxorrubicina (Adriamycin®), vincristina (Oncovin®) y prednisiona. 3Para más detalles sobre este tratamiento, vea la Sección de Quimioterapia.
- Tratamientos basados en anticuerpos: Los anticuerpos son inyectados al paciente y reconocen, se adhieren a y destruyen a las células de linfoma. 3Rituximab (Rituxan®) es un anticuerpo híbrido (humano y ratón) que puede ser administrado a pacientes con linfoma. Se une a un subconjunto específico de linfocitos B y causa su muerte. 4Rituximab puede ser utilizado solo o en conjunto con quimioterapia. Para más detalles sobre este método vea la Sección de Tratamiento Basado en Anticuerpos. Aprenda más sobre este fármaco del fabricante aquí.
- Transplante de células madre: Para detalles sobre este tratamiento vea la sección de Transplantes de Células Madre.
La NCCN también enlista la quimioterapia y la radiación como tratamientos para linfoma de Hodgkin.
El sitio web del Instituto Nacional del Cáncer contiene información sobre tratamientos para linfoma de Hodgkin infantil y linfoma de Hodgkin adulto.
Para más información sobre cómo estos y otros tratamientos de cáncer trabajan, vaya a la sección de Tratamientos de cáncer
Información sobre ensayos clínicos:
- Información general de ensayos clínicos de parte de CancerQuest
- Haga clic aquí para información sobre ensayos clínicos del Instituo Nacional del Cáncer
- Haga clic aquí para información sobre ensayos clínicos de los ensayos clínicos en línea de Georgia.
- Haga clic aquí para información sobre ensayos clínicos del Instituto de Cáncer Winship de la Universidad Emory
Fuentes de información sobre el linfoma
Recursos del internet:
Winship Cancer Insisute: Diagnóstico y Clasificación del Linfoma Realiza una Cita
Noticias, soporte e información sobre el linfoma LymphomaInfo
Una red mundial de grupos de linfoma LymphomaCoalition
Ayudando a pacientes con cánceres sanguíneos a vivir mejor, vidas más largas Leukemia Society of America
Una fundación internacional dedicada a mejorar vidas y encuentrar una cura International Myeloma Foundation
Fundación de Linfoma de Canadá
Fundación de Investigación de Linfoma
Publicaciones de la Sociedad de Leucemia y Linfoma:
Reporte de Leuccemia, Linfoma y Mieloma
Lo Que Necesitas Saber Acerca de: Linfoma de Hodgkin
Lo Que Necesitas Saber Acerca de: Leucemia
Lo Que Necesitas Saber Acerca de: Linfoma de No Hodgkin
Publicaciones de otras fuentes:
Leucemia Linfocítica Aguda (ACS)
Leucemia Linfocítica Crónica (ACS)
Leucemia Mieloide Crónica (ACS)
Resumen de sección
Introducción
- El linfoma es el cáncer de sangre que se presenta con más frecuencia en los EE.UU.
- El linfoma es un cáncer de glóbulos blancos que surge en el sistema linfático.
Tipos de linfoma
- El linfoma de Hodgkin se desarrolla frecuentemente en células B, pero también puede ocurrir en células T.
- La mayoría de los casos de linfoma son linfomas no-Hodgkin.
Factores de riesgo
- El linfoma no-Hodgkin es más comúnen regiones desarrolladas del mundo y en hombres.
- Infección con el virus de Epstein Barr y otros virus similares aumenta el riesgo de desarrollar linfoma.
Síntomas
- Ganglios linfáticos inflamados, pérdida de peso inexplicable, fiebre, sudores nocturnos extremos y "picazón" intensa.
- Los síntomas varían según el lugar donde surge el cáncer.
Detección y diagnóstico
- Los tumores linfáticos se pueden detectar con IRM, escaneo de huesos, TC o TIP.
Reporte patológico y etapas
- Un patólogo examina muestras de tejido micro y macroscopicamente para determinar el reporte patológico.
- En el sistema de etapas Ann Arbor se usa comunmente para categorizar los linfomas no-Hodking en cuatro etapas.
Biología del tumor de linfoma
- Muchos cambios genéticos ocurren durante el cáncer. Puede encontrar más detalles en la sección de Mutación.
- BCL-6, p53, y HDM2 son genes involucrados en el desarrollo del linfoma.
Tratamiento
- Los planes de tratamiento específicos para el linfoma dependen del tipo y estadio de la enfermedad.
- El linfoma no-Hodgkin se puede tratar con cirugía, radioterapia, quimioterapia, trasplante de células madre o tratamientos dirigidos.
- La enfermedad de Hodgkin se trata con quimioterapia, radiación y trasplante de médula ósea.
- 1 American Cancer Society. Cancer Facts & Figures 2016. Atlanta: American Cancer Society; 2016. [http://www.cancer.org/acs/groups/content/@research/documents/document/acspc-047079.pdf]
- 2abcdefg Vander, Arthur J., James H. Sherman, Dorothy S. Luciano. Human Physiology, 6th Edition. McGraw-Hill, Inc. NY, NY (1994).
- 3abcdefghijklmn Learn About Lymphoma, Non-Hodgkin's type. American Cancer Society. Accessed October 2010. [http://www.cancer.org/cancer/non-hodgkinlymphoma/index]
- 4ab Long J, Versea L. "Treatment approaches and nursing considerations for non-Hodgkin's lymphoma." Semin Oncol Nurs. (2006 May);22(2):97-106. [PUBMED]
- 5 Cancer Facts and Figures 2010. American Cancer Society. [http://www.cancerquest.org/sites/default/files/assets/pdf/facts%26figures2010.pdf]
- 6 Jonathan L. Hecht, Jon C. Aster. Molecular Biology of Burkitts Lymphoma. Journal Clinical Oncology. 2000; 18(21):3707-3721. [PUBMED]
- 7ab Ekstrom-Smedby K. "Epidemiology and etiology of non-Hodgkin lymphoma--a review." Acta Oncol. (2006);45(3):258-71 [PUBMED]
- 8abcd Grulich AE, Vajdic CM. "The epidemiology of non-Hodgkin lymphoma." Pathology (2005 Dec);37(6):409-19. [PUBMED]
- 9 Landgren O, Bjorkholm M, Montgomery SM, Hjalgrim H, Sjoberg J, Goldin LR, Askling J. "Personal and family history of autoimmune diabetes mellitus and susceptibility to young-adult-onset Hodgkin lymphoma." Int J Cancer (2006 Jan 15);118(2):229-52 [PUBMED]
- 10 Landgren O, Engels EA, Pfeiffer RM, Gridley G, Mellemkjaer L, Olsen JH, Kerstann KF, Wheeler W, Hemminki K, Linet MS, Goldin LR. "Autoimmunity and susceptibility to Hodgkin lymphoma: a population-based case-control study in Scandinavia." J Natl Cancer Inst (2006 Sep 20);98(18):1321-30. [PUBMED]
- 11 National Cancer Instite Website. "What you need to know about Non-Hodgkin's Lymphoma." Accessed 2 June 2010. [http://www.cancer.gov/cancertopics/wyntk/non-hodgkins-lymphoma/page4]
- 12ab Schmidt GP, Schoenberg SO, Reiser MF, Baur-Melnyk A. "Whole-body MR imaging of bone marrow." Eur J Radiol (2005 Jul);55(1):33-40. [PUBMED]
- 13ab Sheth S, Ali S, Fishman E. "Imaging of renal lymphoma: patterns of disease with pathologic correlation." Radiographics (2006 Jul-Aug);26(4):1151-68. [PUBMED]
- 14ab Hicks RJ, MacManus MP, Seymour JF. Initial staging of lymphoma with positron emission tomography and computer tomography. (2005) Seminars in Nuclear Medicine. 35(3):165-75. [PUBMED]
- 15 National Comprehensive Cancer Network Website: Non-Hogkin's Lymphoma Stages. Accessed 2 June 2010. [http://www.nccn.org/patients/patient_gls/_english/_non_hodgkins/4_stages.asp]
- 16ab Migliazza A, Martinotti S, Chen W, Fusco C, Ye BH, Knowles DM, Offit K, Chaganti RS, Dalla-Favera R. "Frequent somatic hypermutation of the 5' noncoding region of the BCL6 gene in B-cell lymphoma." Proc Natl Acad Sci USA (1995 Dec 19);92(26):12520-4. [PUBMED]
- 17 Keller CE, Nandula S, Vakiani E, Alobeid B, Murty VV, Bhagat G. "Intrachromosomal rearrangement of chromosome 3q27: an under recognized mechanism of BCL6 translocation in B-cell non-Hodgkin lymphoma." Hum Path (2006 Aug);37(8):1093-9. [PUBMED]
- 18 Feuerborn A, Moritz C, Von Bonin F, Dobbelstein M, Trumper L, Sturzenhofecker B, Kube D. "Dysfunctional p53 deletion mutants in cell lines derived from Hodgkin's lymphoma." Leuk Lymphoma (2006 Sep);47(9):1932-40 [PUBMED]
- 19 Sanchez-Aguilera A, Garcia JF, Sanchez-Beato M, Piris MA. "Hodgkin's lymphoma cells express alternatively spliced forms of HDM2 with multiple effects on cell cycle control." Oncogene (2006 Apr 27);25(18):2565-74 [PUBMED]
