El Instituto Nacional de Cáncer define las disparidades del cáncer como "diferencias adversas en la incidencia (casos nuevos), la prevalencia (todos los casos existentes), la mortalidad, la supervivencia y en la carga que representa el cáncer u otras condiciones de salud similares que existen en una población específica." Algunas disparidades en el cáncer surgen de por cosas que se pueden controlar, como el uso del cigarrillo. Por otro lado, otras diferencias provienen de factores no controlables, como la raza y el género. Tanto para que los pacientes de cancer logren encontrar el tratamiento adecuado y como para que se pueda prevenir más casos de cáncer, se debe aprender acerca de los tipos de disparidades que existen y sus orígenes . 1
En esta página exploraremos varios factores que contribuyen a las disparidades del cáncer:
- Estatus socioeconómico
- Acceso a asistencia médica
- Cultura y creencias
- Disparidades globales
- Dieta y nutrición
- Biología
Estatus socioeconómico
El estatus socioeconómico es el estado o clase social al cual pertenece un individuo o grupo. Se mide mediante factores como la educación, los ingresos y profesión. El estatus socioeconómico de una persona se puede clasificar dentro tres categorías comunes: la clase baja, media y alta. Aquellos que pertenecen a la clase baja tienden a tener recursos limitados mientras que aquellos de la clase alta suelen gozar de ellos además de algunos privilegios.2
Existen muchas disparidades en el cáncer que surgen como resultado de un estatus socioeconómico bajo o falta de recursos.

Ingreso
Algunos cánceres son más comunes entre grupos de personas que tiene un acceso limitado a recursos económicos. Esta tendencia es evidente en casos de cánceres pulmonares y cervicales. Un estudio que analizó los historiales de más de 26,000 pacientes de cáncer entre 1973-2001 halló que:
- Tanto en hombres como en mujeres, las incidencias de cáncer pulmonar eran 1.7 veces mayores entre aquellos con ingresos familiares de menos de $12,500 que aquellos con ingresos familiares de $50,000 o más.
- Las mujeres pobres tienen mayor incidencia de cáncer de cuello uterino que aquellas con ingresos familiares mayores a la línea de pobreza.3
Por otro lado, algunos cánceres son más comunes entre gente con mayores ingresos que aquellos con ingresos menores. Esta tendencia es notable en casos de cáncer de próstata y de melanoma dermatológico. El estudio previo también reveló que:
- Los hombres con ingresos menores se encuentran menos expuestos al riesgo de desarrollar el cáncer de próstata en comparación a aquellos con ingresos familiares de $50,000 o más.
- Aquellos con ingresos familiares menores de $12,500 tenían menor incidencia de melanoma que aquellos con ingresos mayores.3
Con el paso del tiempo, la frecuencia de muertes causadas por el cáncer ha incrementado entre aquellos que son pobres. En el año 1975, la tasa de muerte causada por el cáncer era mayor por un 2% entre hombres en países pobres. En el año 1999, esta cifra subió a ser mayor por un 13% en hombres de países pobres al en comparación con hombres de países ricos.4
Educación
Las personas que tienen un nivel altos de educación tienden a tomar más medidas preventivas para mejorar su salud. Un nivel más alto de educación se asocia con una mayor probabilidad de realizarse mamografías y pruebas de detección del cáncer colorrectal y cervical (papanicolaou). El número de casos cáncer pulmonar, cervical y colorrectal es mayor entre aquellos que solamente han recibido educación hasta la escuela secundaria.3
El estatus socioeconómico y las disparidades raciales/étnicas
Para reiterar, el estatus socioeconómico se asocia un cáncer más severo, sin importar la raza o la etnia del paciente. Por ejemplo, en comparación con la cantidad de muertes causadas por todos los tipos cáncer combinados, los hombres que solamente han recibido 12 años o menos de educación suelen ser más vulnerables a la muerte ocasionada por el cáncer, con probabilidades tres veces más altas que hombres graduados de la universidad. Estos datos se mantienen aun sin importar la raza de los participantes del estudio.5
Sin embargo, el estatus socioeconómico agrava las disparidades raciales y étnicas. La tabla a seguir demuestra que las minorías raciales/étnicas suelen pertenecer a las poblaciones de estatus socioeconómico bajo5, aumentando la probabilidad de la muerte por el cáncer dentro de estos grupos. Adicionalmente, un estatus socioeconómico bajo contribuye a una falta de representación en las investigaciones científicas, ya que las personas con mayores ingresos suelen participar más en ensayos clínicos.6 De hecho, en un estudio, se halló que el estatus socioeconómico influyó y determinó la participación de sujetos en los ensayos clínicos; los investigadores intentaron tomar en cuenta las disparidades raciales/étnicas dentro del grupo de participantes, al incluir a sujetos de cada categoría de estatus socioeconómico. 7
Acceso al cuidado médico
El acceso al cuidado médico, que desempeña un rol importante en la prevención y tratamiento del cáncer se define como "el uso oportuno de servicios de salud personales para lograr la mejor salud posible." Esto incluye el acceso a un plan médico, centros médicos, profesionales puedan cumplir con las necesidades individuales de los pacientes y a cuidadores confiables.8
La etapa en la cual se diagnostica el cáncer es fundamental para la supervivencia, pues los pacientes tienen más opciones de las cuales elegir en relación a sus tratamientos cuando se los diagnostica temprano. Una vez el cáncer se encuentre avanzado, el cáncer es más difícil de tratar y la cantidad de opciones para el tratamiento se reduce.
El cáncer de seno es uno de los tipos de cáncer que fácilmente se pueden detectar temprano. Aquellos que tienen acceso a servicios médicos pueden realizarse una mamografía, un examen médico que utiliza los rayos-X para crear una imagen con fines de detectar la presencia de tumores en los senos. Las poblaciones con pocos recursos económicos están expuestas a un mayor riesgo de ser diagnosticadas con cánceres avanzados ya que tienen menos acceso a estos servicios médicos y a un cuidado general de la salud.
Dos estudios basados en Atlanta hallaron disparidades en la duración del viaje a los centros de tratamiento. Un estudio realizado en el año 2008 reveló que las mujeres afroamericanas tenían un riesgo de experimentar retrasos en sus tratamientos de 60 días o más, 4-5 veces mayor en comparación con las mujeres blancas. Asimismo, un estudio del 2013 demostró que las mujeres que vivían en áreas predominantemente afroamericanas se demoraban más en llegar a los centros médicos donde recibían radioterapia al compararlas con aquellas mujeres que vivían en áreas predominantemente blancas.
Por lo tanto, no es ninguna sorpresa que las incidencias más altas para cada tipo de cáncer se hallen en poblaciones afroamericanos. Con respecto al cáncer de seno, a pesar de que el número de casos es mayor en para las mujeres blancas, las afroamericanas están expuestas a un riesgo más alto de morir a causa de la enfermedad. Según el Instituto Nacional de Cáncer, esto se puede deber a la falta de cobertura médica, los obstáculos que dificultan la detección temprana y el acceso desigual a las mejoras en los tratamientos de cáncer.9
Cultura y creencias
Varios estudios interculturales demuestran que la cultura puede influir el estado general de salud una población. Por ejemplo, al comparar la mortalidad y el número de casos de cáncer entre cuatro razas distintas (blancos, negros, indígenas americanos/de Alaska e isleños Asiáticos/Pacíficos) e hispanos, se observa que el mayor número de casos se encuentra en las mujeres blancas, no obstante, las mujeres negras mueren con más frecuencia a causa del cáncer en comparación con los otros grupos.10
Las disparidades raciales son comunes para muchos tipos de cáncer: en cáncer del endometrio, de hígado, del riñón, pancreas, ovario y rectal. 11, 12, 13, 14, 15, 16, 17 La siguiente parte examina los factores sociales y culturales que agravan las disparidades en el cáncer cervical y de seno en los Estados Unidos.
Nota: Las pruebas de cáncer cervical incluyen al examen del Papanicolaou; las pruebas de cáncer de seno incluyen a las mamografías. El cáncer cervical es prevenible mediante la vacuna del virus del papiloma humano (VPH).
Las mujeres que pertenecen a una minoría étnica mueren a causa del cáncer de seno y cervical con más frecuencia en comparación con las mujeres blancas.18 La Asociación Americana de Cáncer estimó que en 2013, las afroamericanas tendrían la tasa de mortalidad a causa del cáncer de seno más alta de todos los grupos étnicos.19 Asimismo, esta comunidad posee la mayor incidencia de cáncer de seno invasivo en pacientes jóvenes al comparar las cifras con los otros grupos, aun cuando tenían el mismo nivel de acceso al cuidado médico.19 Igualmente, un estudio basado en Massachussetts encontró que la muerte a causa de cáncer cervical era dos veces más frecuente en las mujeres negra en comparación con las mujeres blancas--aun al recibir la misma atención médica y al someterse a una gran cantidad de pruebas de detección. 20Similarmente, las mujeres latinas tienen dos veces más propensas a morir a causa del cáncer cervical que las mujeres blancas,21 y las mujeres asiáticas generalmente se hacen pruebas de cáncer cervical con menos frecuencia que las mujeres blancas, negras e indígenas americanos/nativos de Alaska (NA/AN).22 Aunque la información empírica acerca del la comunidad NA/AN es muy poca, en parte porque los NA/AN a veces se identifican incorrectamente,5 la información existente revela que esta comunidad suele desarrollar el cáncer cervical más que las mujeres blancas.23
Por otro lado, dentro de cada subgrupos, también se presentan diferencias; entre las mujeres asiático-americanas, se ha visto que el cáncer cervical y la muerte consecuente es común qe- las coreanas y vietnamitas.24 Otro estudio demostró que as mujeres chinas e indias se realizan pruebas para detectar el cáncer cervical menos comúnmente que otros subgrupos asiáticos.22 Entre los subgrupos hispanos, se halló que aunque las las mujeres puertorriqueñas sin seguros médicos tienden a realizarse exámenes relacionados con el cáncer cervical con más mucha frecuencia que aquellos que detectan el cáncer de seno.25 Entre las mujeres negras, las jamaiquinas se hacían chequeos para cáncer cervical mucho más comúnmente que las haitianas. 20
Una de las metas del programa "Personas Saludables 2020" del Departamento de Salud y Servicios Humanos de los Estados Unidos es deshacerse de estas disparidades. El alcance de esta meta requiere comprender por qué estas disparidades existen. Varias investigaciones han descubierto a varios factores socioculturales que constituyen a estas disparidades:
Desinformación
Las diferencias relacionadas a la educación o a los niveles de ingreso que se manifiestan en distintos grupos raciales crean grandes contrastes en el conocimiento del cáncer y su prevención.26 Si la información acerca del cáncer no se adapta a las diferencias culturales y lingüísticas, lo cual es bastante frecuente,20, 24, 27, 18 las falsas creencias no se corrigen. La siguiente tabla resume algunos mitos acerca del cáncer cervical.
| Mito | Verdad |
|
Las mujeres mayores no necesitan realizarse el Papanicolaou si no están activas sexualmente.20 |
Después de una infección con el VPH, el virus puede permanecer inactivo por años, aun cuando el sistema inmune haya eliminado a la infección. Cualquier mujer que haya estado sexualmente activa en algún momento de su vida está expuesta al riesgo de desarrollar este tipo cáncer. |
|
Las mujeres jóvenes y vírgenes no tienen el riesgo de desarrollar un cáncer cervical ya que no están sexualmente activas.24
|
Algunas mujeres se podrían clasificar como vírgenes al no estar sexualmente activas porque nunca han tenido sexo vaginal. Sin embargo, el sexo anal también puede causar el desarrollo del cáncer. Adicionalmente, el sexo oral es un factor causante bastante común del cáncer de boca/garganta. |
|
El evitar las relaciones sexuales antes de matrimonio protege contra el cáncer cervical.24 |
Aun cuando un individuo se abstiene de relaciones sexuales antes del matrimonio, puede que su cónyuge no haya hecho lo mismo, exponiendo al individuo abstinente al riesgo de contraer el cáncer cervical.
|
|
Los padres que vacunan a sus hijos les están dando permiso para que tengan sexo.20, 27 ¿Los niños no deberían estar teniendo sexo, así que por qué vacunarlos?28 |
La vacuna en contra del VPH no aumenta la promiscuidad.29 Que un niño o adolescente reciba esta vacuna no equivale darles permiso a tener sexo.
|
|
Solo las niñas necesitan la vacuna en contra del VPH.27
|
Al ser infectados por VPH, los hombres también pueden transmitir el virus, aumentando la probabilidad de que la infección se propague. El VPH también puede contribuir al desarrollo del cáncer de ano, pene y boca/garganta.
|
|
Si una niña virgen se realiza un papanicolaou o si recibe la vacuna del VPH, ya no será una virgen.20
|
El papanicolaou y las vacunas no afectan a la virginidad. La virginidad depende solamente del comportamiento sexual. |
|
Un resultado anormal de un papanicolaou no es algo serio. ¿Aun así, cuantas personas en verdad mueren de cáncer cervical?20 |
Los papanicolaou tienen una sensibilidad de 93%.30 |
|
El seguimiento de unos resultados anormales de un papanicolaou puede perjudicar a la fertilidad de la mujer y/o a su vida sexual.20 |
El seguimiento a un resultado anormal de un papanicolaou usualmente consiste de varias pruebas genéticas que determinan la presencia o la ausencia del cáncer cervical. Estas pruebas no afectan la sexualidad.
|
|
El cáncer automáticamente resulta en la muerte (por lo tanto no quiero saber si lo tengo).20 |
Especialmente si el tratamiento comienza temprano, las células cancerígenas se pueden eliminar antes de que se hagan invasivas, promoviendo la supervivencia del paciente. |
Falta de familiaridad con las prácticas de cuidado preventivo
Algunas razas/grupos étnicos desarrollan el cáncer con más frecuencia porque no se realizan chequeos médicos como el papanicolaou con consistencia,27 provocando diagnósticos realizados en las etapas más avanzadas de la enfermedad 20, 31, 19 y en tratamientos menos exitosos. Por ejemplo, algunos inmigrantes vienen de países donde las prácticas preventivas no son comunes, y por ende se hacen chequeos rutinarios menos a menudo, pues solo van al doctor cuando sienten dolor o experimentan síntomas anormales. No sienten la necesidad a ir ya que como no tienen síntomas, presumen que no tienen enfermedades.20, 24, 27 Como resultado, las mujeres jóvenes y solteras sin hijos no sienten la necesidad de ir al médico rutinariamente,24 y atrasan las visitas al ginecólogo/obstetra hasta que estén en embarazadas.20
Sin embargo, con el tiempo, estas comunidades se familiarizan con el cuidado preventivo. Para agregar, a pesar de que aquellas personas pertenecientes a las minorías éticas, como los inmigrantes, suelen someterse a menos pruebas de detección para el cáncer de seno,18la residencia en los Estados Unidos por más de 10 años se asocia con un mayor uso de las mamografías.22Según estos datos, la frecuencia de las revisiones médicas aumenta con la cantidad de años de residencia en los Estados Unidos.25
Otras responsabilidades
Muchas mujeres negras, como sustentadoras de familias, priorizan los deberes familiares sobre la salud propia.20 Muchos inmigrantes de Afganistán hacen lo mismo, ya que su cultura enfatiza la importancia de los deberes familiares.18 Similarmente, las mujeres latinas retrasan las visitas a los doctores si interfieren con su trabajo. En una entrevista, una mujer latina dijo lo siguiente: "iremos al doctor cuando ya no podremos aguantar el dolor porque tenemos que preparar nuestras sopas o ir al trabajo."27 Igualmente, para los inmigrantes vietnamitas, los ingresos económicos son más importantes que la salud personal. En Vietnam, posiblemente eran muy pobres para faltar al trabajo e ir a un doctor, y por lo tanto traen esta mentalidad de que el dinero viene antes que la salud a los Estados Unidos.24
Prejuicio
Muchas mujeres negras han expresado que han sido víctimas del prejuicio y el racismo de parte de los profesionales médicos, agravando la sensación de desconfianza entre los médicos y el recelo a proceder con seguimientos constantes su salud.20 Los indígenas norteamericanos cuentan que también sienten este tipo de aprensión .32 Según el reporte "Hechos y Figuras del Cáncer 2016" hecho por la Asociación americana de cáncer, "las minorías raciales y étnicas tienden a recibir asistencia médica de menor calidad que las personas blancas no-hispanas, aun al equiparar la edad, plan de seguro, severidad de la enfermedad y estatus de salud. Las disparidades sociales incluyen las barreras de comunicación y los prejuicios generalizados de parte de los proveedores/pacientes y pueden afectar las interacciones entre los pacientes y los médicos. Esto puede afectar la comunicación y el cuidado del paciente."5
Tabús sobre el cáncer y la sexualidad
La influencia de las madres en el comportamiento sobre la salud de sus hijas es significativa.24 Los padres que no tienen conversaciones con sus hijos sobre la sexualidad y cáncer contribuyen a la creación de tabús asociados con estos temas; como resultado, es lógico que sus hijos se sientan incómodos al buscar ayuda médica. Asimismo, las conversaciones acerca del tema del cáncer no son comunes en algunas sociedades . En culturas tradicionales, como en Vietnam y en Corea, se cree que las palabras son semillas, es decir, "Si hablas de algo, te pasará a tí."24 Similarmente, las comunidades suelen evitar las conversaciones acerca de la sexualidad; como un inmigrante latino dijo, "En mi opinión, la educación sexual es tabú para la gente hispana." Las mujeres negras también reportan no haber aprendido sobre la salud sexual en sus familias.20
Modestía
Además de la falta de conversaciones abiertas y didácticas acerca del cáncer y la sexualidad, la cultura, por sí sola, también puede impedir las visitas a un ginecólogo o un obstetra. Por ejemplo, las mujeres musulmanes suelen preferir no tener un doctor hombre. Al ser entrevistada, una inmigrante mayor dijo, "el Islam no nos dice que no podemos visitar a un doctor hombre, pero soy de Afganistán y mi cultura dice que no es correcto."18 Algunas mujeres negras también han mencionado que en su país de origen, los problemas ginecólogos se resuelven en privado en el hogar, no públicamente en hospitales o clínicas.20
Religión
El fatalismo, una filosofía común en algunas religiones, desanima la lucha en contra de las de enfermedades, pues desde un punto de vista fatalista, Dios es el que dicta las enfermedades; el destino es así, y así será. El fatalismo se observa comúnmente en las comunidades hispanas, representando un obstáculo hacia los chequeos preventivos y la búsqueda de asistencia médica. Sin embargo, algunos expertos están en desacuerdo con estos hallazgos, argumentando, por ejemplo, que dichos estudios no toman en cuenta el estatus socioeconómico.33 Los participantes de estas nuevas investigaciones, cuya mayoría era constituida por católicos hispanos, creían que Dios desempeñaba un rol en la salud pero además de creer ellos debían cuidarse extensivamente.33 Similarmente, otro estudio halló que la mujeres musulmanes practicantes retrasaban la búsqueda de asistencia médica,34 mientras que otra investigación indica que las creencias islámicas promovían que las mujeres se eduquen por sí solas y que cuiden de la salud propia y de sus familias18
Problemas de representación
En general, la distribución demográfica de los participantes de muchos estudios no son representativos del ámbito demográfico de los Estados Unidos. Varias evidencias indican que a menudo las minorías se sub-representan en las investigaciones médicas,35 pues la probabilidad de que aquellos que pertenecen a estos grupos se matriculen como participantes de ensayos clínicos es pequeña,6 disminuyendo la universalidad de la información sobre ciertos medicamentos. Un estudio logro eliminar esta disparidad exitosamente al controlar el estatus socioeconómico.7
Sin embargo, estos reportes de sub-representación no son específicos a cada etapa de los ensayos clínicos, posiblemente debido a una cantidad limitada de la información acerca de estos grupos de minoría dentro del contexto de los estudios.36 En la primera etapa de una prueba clínico, a los participantes se les administró distintas dosis de un medicamento para evaluar la seguridad de cada dosis. Por otro lado, la tercera etapa de otros ensayos examina cuán efectivos son estos fármacos. Según una investigación, las minorías suelen ser sobre-representadas durante la primera fase, mientras que se ven sub-representadas en la tercera fase, indicando que aunque corren el riesgo de ingerir un medicamento cuya seguridad o eficacia se desconoce, sin garantía de poder gozar de los beneficios correspondientes.36
Disparidades globales
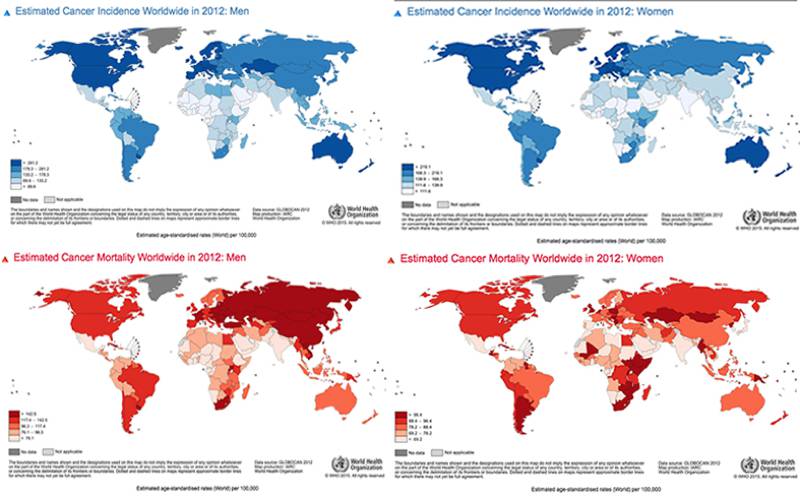
La cantidad de casos nuevos de cáncer que se diagnostican en una población específica dentro de un cierto periodo de tiempo (ej. 102.7 de 100,000 hombres afroamericanos fueron diagnosticados con cáncer pulmonar entre los años 2004-2008) se conoce como la incidencia del cáncer.
La incidencia (o tasa) de cáncer está incrementando alrededor del mundo. El numero de casos de cáncer en países económicamente desarrollados se está elevando a causa de un incremento de comportamientos que causan cáncer. Por otro lado, el aumento de esta misma cifra en los paises económicamente en desarrollo es causada por una población en crecimiento y envejeciente además de la adopción de estilos de vida que causan cáncer.
Algunos de los cánceres más frecuentes se detallan a seguir:
Cáncer de seno:
- Globalmente, es el cáncer y la causa de muerte por cáncer más común en las mujeres
- Las incidencias son más altas en el oeste y norte de Europa, Australia, Nueva Zelandia y en Norteamérica
- Los factores que agravan o disminuyen la severidad del cáncer pueden cambiar alrededor del mundo: factores reproductivos y hormonales, acceso a servicios de detección temprana y el consumo de alcohol.
- Recientemente, se ha demostrado que la terapia de hormonas pos-menopausia ha puede incrementar la probabilidad de desarrollar el cáncer de seno.
- La cantidad de muertes ocasionadas por el cáncer de seno están disminuyendo en Norteamérica y en Europa a causa del incremento de la detección temprana y mejoras en los tratamientos
- Para minimizar el riesgo de cáncer de seno: mantenga un peso de cuerpo adecuado, incremente su actividad física y reduzca el consumo de alcohol
- El cáncer de seno es mucho más común en mujeres que en hombres
- La incidencia del cáncer en regiones que históricamente han gozado de un pequeño número de casos, como en España y en países del este de Asia y Europa está creciendo debido a un cambio en los estilos de vida.
- Los Estados Unidos es el único país en el cual el número de casos está disminuye significativamente por la alta frecuencia de chequeos rutinarios que facilitan en la eliminación de crecimientos precancerosos.
- Algunos factores que incrementan el riesgo de desarrollar el cáncer de seno incluyen: fumar, inactividad física, sobrepeso, obesidad, consumo de carne roja y procesada y consumo excesivo de alcohol.37
Cáncer pulmonar:
- El cáncer pulmonar es uno de los cánceres y una de las causas principales de muerte más comunes en los hombres.
- En los hombres, las incidencias más altas pertenecen al sur y este de Europa, Norteamérica, Micronesia, Polinesia y al este de Asia.
- En las mujeres, las incidencias más altas pertenecen a Norteamérica, el norte de Europa y Australia/Nueva Zelandia.
- Las tendencias que se observan en las mujeres en relación al cáncer pulmonar suelen no estar actualizadas en comparación con las que se ven los hombres ya que el consumo del tabaco de las mujeres se popularizó varias décadas después que para los hombres.
- Varias medidas de precaución se pueden tomar para reducir la incidencia mundial del cáncer pulmonar, como incrementar el precio de cigarrillos y los productos de tabaco, prohibir el fumar en lugares públicos, restringir la venta de los productos de tabaco y administrar tratamientos para la dependencia del tabaco.37
Cáncer de próstata:
- Los números de casos más altos corresponden a Europa y Norteamérica, primordialmente a causa de la alta frecuencia de chequeos rutinarios que utilizan la prueba del antígeno específico a las próstatas (PSA) para detectar la presencia (o ausencia) de tumores pequeños
- La mortalidad en muchos países desarrollados está disminuyéndose por mejoras en el tratamiento de la enfermedad
- Los hombres de ascendencia africana que residen en la región del Caribe tienen las cifras más altas del mundo de la cantidad de muertes por cáncer de próstata, pues se presume que existe alguna susceptibilidad genética.
- Los factores que incrementan el riesgo incluyen: obesidad, vejez, raza africana y un historial familiar con la enfermedad37
Cáncer estomacal:
- Es dos veces más común en el hombre que en la mujer
- Las incidencias más altas se encuentran en el este de Asia y Europa y en sudamérica
- Las tasas de incidencia han bajado sustancialmente a causa de un incremento en el uso de la refrigeración, un mayor acceso a frutas y vegetales y menos dependencia de saladas, ahumadas o preservadas.
- Existe una asociación fuerte entre la presencia de la H. pylori, un patógeno encontrado en el linaje del estómago relacionado al desarrollo del cáncer de estómago. Aquellos que padecen de una infección con H. pylori tienen riesgo de desarrollar cáncer gástrico de 2 a 6 veces mayor en comparación con aquellos sin la infección, según el CDC.
- El cáncer estomacal es frecuente en países como Colombia y China, donde la H. pylori infecta a más de la mitad de la población en su niñez.37
Cáncer del Hígado:
- Dos veces más común en hombres que en mujeres.
- Las tasas más altas se encuentran en el este y sudeste de Asia y en medio y oeste de África.
- El alto número de casos en estos lugares se puede explicar por la incidencia alta de hepatitis B y hepatitis C
- Las tasas del cáncer de hígado están aumentando en muchas partes del mundo, posiblemente como resultado del número creciente de casos de obesidad y de infecciones con hepatitis C.37
Cáncer cervical:
- Más de un 85% de las muertes ocasionadas por el cáncer cervical ocurren en países en desarrollo.
- Esto se podría explicar por la falta o escasez de revisiones médicas (como el examen del papanicolaou) que pueden detectar crecimientos pre-cancerígenos.
- Existen vacunas disponibles para combatir el virus del papiloma humano (VPH), la causa principal del cáncer cervical, pero no se usa mundialmente.
- En los Estados Unidos, solo un tercio de las mujeres jóvenes (edades 13-17) reciben las 3 dosis de la vacuna del VPH. Sin embargo, se ha visto una reducción del 56% en los casos de VPH desde la introducción de la vacuna.
- La disponibilidad mundial de los servicios de revisión médica y de vacunación desempeña un rol sumamente importante en la reducción del cáncer cervical.37
Dieta y nutrición
La dieta y la nutrición pueden tener un impacto en la prevención del cáncer y en su recurrencia. La dieta de un individuo depende de varios factores, como el estatus socioeconómico, la región geográfica y las identidades culturales o religiosas.
Mientras algunas comidas pueden facilitar la prevención de cáncer, el consuma de otras puede elevar el riesgo de desarrollar un cáncer. Es muy difícil describir la relación entre la dieta y el cáncer con precisión ya que existen tantos factores que se deben tomar en cuenta cuando se la investiga, como la genética, los estilos de vida y el medioambiente.
Una variedad de alimentos y químicos se encuentran bajo investigación para evaluar su habilidad de reducir o incrementar las probabilidades de cáncer, de los cuales algunos se detallan a seguir y en nuestra página dedicada a la prevención de cáncer.

Vegetales
Existen sospechas de que el consumo de vegetales agrava el riesgo de desarrollar el cáncer de seno. Sin embargo, varios estudios indican que los químicos encontrados en la soya, llamados isoflavonoides, pueden contribuir a la prevención de cáncer. Un estudio demostró que el riesgo de contraer la enfermedad era menor por un 16% para aquellas mujeres que consumían 10 mg de isoflavonoides al día. Por ejemplo, una taza de habichuelas de soya (edamame) contiene 176 mg de isoflavonoides mientras que 4 onzas de tofu contienen 38 mg. El consumo frecuente de soya desde una edad temprana parece proveer un cierto tipo de protección contra el cáncer.38, 39

Lácteos
La relación entre el consumo de lácteos y el riesgo de cáncer es algo ambigua, pues los existe una gran variedad de productos lácteos. Por ejemplo, tan solo la leche tiene bastantes tipos, como la descremada, semi descremada, entera, la crema de leche, etc. Los productos lácteos también tienen distintas cantidades de grasa, proteína y calcio, lo cual influye a la salud del que los consume de distintas maneras, y por ende su riesgo de desarrollar el cáncer. Aunque algunos estudios han asociado al consumo de lácteos con un aumento en el riesgo de desarrollar el cáncer de próstata, otros no han logrado encontrar una correlación significativa entre estas dos variables.40, 41

Carne
El consumo de carnes rojas y procesadas está asociado con números elevados de casos de ciertos tipos de cáncer. Se le denomina carne roja a la "carne animal que tiene una proporción mayor de fibras de músculo rojas a fibras de músculo blancas.", como la carne de res, cabra, cordero y cerdo. Por otro lado, el término 'carnes procesadas' usualmente se refiere a aquellas carnes que se han preservado mediante el uso de sales, el ahumado o químicos como el nitrato de sodior; por ejemplo, el jamón, el tocino, el pastrami y el salami. El consumo de carnes rojas y procesadas se ha visto relacionado con un mayor riesgo de desarrollar un cáncer colorrectal, al igual que el cáncer del esófago, hígado, riñón y próstata. El consumo de 50g de carnes procesadas al día, o dos tiras de jamón, pueden aumentar el riesgo de cáncer por 18%, según la Organización Mundial de la Salud (OMS). El limitar el consumo de este tipo de carnes es recomendable para disminuir las probabilidades de contraer un cáncer, particularmente, el cáncer colorrectal. 42
Biología
Las mujeres negras son más propensas a morir a causa del cáncer de seno en comparación con las mujeres blancas por un 40%, aun al tomar en cuenta las diferencias de estatus socioeconómico y la calidad de asistencia médica.43 Aún al reconocer que existen disparidades en la frecuencia de revisiones médicas, un estudio con beneficiarios militares, quienes reciben la misma cantidad y calidad de asistencia médica, demostró que las mujeres negras se hacían la misma cantidad de revisiones médicas al igual cualquier otro grupo racial/étnico, pero aun así presentaban más casos de cánceres agresivos y en estados avanzados.19 Estos hallazgos indican que deben existir diferencias biológicas--diferencias genéticas encontradas en las mujeres negras--que desempeñan un rol importante en las disparidades de cáncer de seno. Según esto, las mujeres negras tienen incidencias altas para el cáncer de seno triple negativo, y experimentan mutaciones genéticas frecuentes en sus células tumorígenas de cerebro y otras versiones de genes que hacen que su cáncer sea más difícil de curar.43
Asimismo, las mujeres judías asquenazí suelen presentar mutaciones en los genes BRCA1 y BRCA2, genes que pueden provocar el cáncer de seno, más frecuentemente que otras etnias.5
Aunque puede ser que la biología contribuya a las disparidades relacionadas con el cáncer, su rol es mínimo en comparación con otros factores como el acceso médico y estatus socioeconómico.
- 1 'Cancer Health Disparities'. National Institutes of Health, Center to Reduce Cancer Health Disparities, Last reviewed March 2008 [http://www.cancer.gov/about-nci/organization/crchd/cancer-health-disparities-fact-sheet#q1]
- 2 American Psychological Association [http://www.apa.org/topics/socioeconomic-status/]
- 3abc Clegg LX, Reichman ME, Miller BA, Hankey BF, Singh GK, Lin YD, Goodman MT, Lynch CF, Schwartz SM, Chen VW, Bernstein L, Gomez SL, Graff JJ, Lin CC, Johnson NJ, Edwards BK. Impact of socioeconomic status on cancer incidence and stage at diagnosis: selected findings from the surveillance, epidemiology, and end results: National Longitudinal Mortality Study. 2009 May;20(4):417-35 [PUBMED]
- 4 Ward E, Jemal A, Cokkinides V, Singh GK, Cardinez C, Ghafoor A, Thun M. Cancer disparities by race/ethnicity and socioeconomic status. CA Cancer J Clin. 2004 Mar-Apr;54(2):78-93. [PUBMED]
- 5abcde American Cancer Society. Cancer Facts & Figures 2016, p. 50. Atlanta: American Cancer Society; 2016. [http://www.cancer.org/acs/groups/content/@research/documents/document/acspc-047079.pdf]
- 6ab Unger JM, Gralow JR, Albain KS, Ramsey SD, Hershman DL. Patient Income Level and Cancer Clinical Trial Participation: A Prospective Survey Study. JAMA Oncol. 2016 Jan;2(1):137-9. [PUBMED]
- 7ab Rachel Jimenez, MD, Baohui Zhang, MS, Steven Joffe, MD, MPH, Matthew Nilsson, BS, Lorna Rivera, PhD, Jan Mutchler, PhD, Christopher Lathan, MD, MS, MPH, M. Elizabeth Paulk, MD, and Holly G. Prigerson, PhD. Clinical Trial Participation among Ethnic/Racial Minority and Majority Patients with Advanced Cancer: What Factors Most Influence Enrollment? J Palliat Med. 2013 Mar; 16(3): 256-262.
- 8 Chapter 9. Access to Health Care. October 2014. Agency for Healthcare Research and Quality, Rockville, MD. [http://www.ahrq.gov/research/findings/nhqrdr/nhqr11/chap9.html]
- 9 Lund MJ, Brawley OP, Ward KC, Young JL, Gabram SS, Eley JW. Parity and disparity in first course treatment of invasive breast cancer. Breast Cancer Res Treat. 2008 Jun;109(3):545-57. Epub 2007 Jul 21. [PUBMED]
- 10 Centers for Disease Control and Prevention. Cancer Prevention and Control: Racial and Ethnic Variations. Last updated 08-20-2015. [http://www.cdc.gov/cancer/dcpc/data/ethnic.htm]
- 11 Terada K, Carney M, Kim R, Ahn HJ, Miyamura J. Health Disparities in Native Hawaiians and Other Pacific Islanders Following Hysterectomy for Endometrial Cancer. Hawaii J Med Public Health. 2016 May;75(5):137-9. [PUBMED]
- 12 Ha J, Yan M, Aguilar M, Bhuket T, Tana MM, Liu B, Gish RG, Wong RJ. Race/ethnicity-specific disparities in cancer incidence, burden of disease, and overall survival among patients with hepatocellular carcinoma in the United States. Cancer. 2016 May 19. [PUBMED]
- 13 Klaassen Z, DiBianco JM, Jen RP, Evans AJ, Reinstatler L, Terris MK, Madi R. Female, Black, and Unmarried Patients Are More Likely to Present With Metastatic Bladder Urothelial Carcinoma. Clin Genitourin Cancer. 2016 Apr 29. [PUBMED]
- 14 Steuer CE, Behera M, Berry L, Kim S, Rossi M, Sica G, Owonikoko TK, Johnson BE, Kris MG, Bunn PA, Khuri FR, Garon EB, Ramalingam SS. Role of race in oncogenic driver prevalence and outcomes in lung adenocarcinoma: Results from the Lung Cancer Mutation Consortium. Cancer. 2016 Mar 1;122(5):766-72. [PUBMED]
- 15 Foote M, Strickland R, Lucas-Pipkorn S, Williamson A, Lamers L. The High Burden of Cancer Among American Indians/Alaska Natives in Wisconsin. WMJ. 2016 Feb;115(1):11-6. [PUBMED]
- 16 Roche AM, Fedewa SA, Chen AY. Association of Socioeconomic Status and Race/Ethnicity With Treatment and Survival in Patients With Medullary Thyroid Cancer. JAMA Otolaryngol Head Neck Surg. 2016 Jun 2. [PUBMED]
- 17 Zeng C, Wen W, Morgans AK, Pao W, Shu XO, Zheng W. Disparities by Race, Age, and Sex in the Improvement of Survival for Major Cancers: Results From the National Cancer Institute Surveillance, Epidemiology, and End Results (SEER) Program in the United States, 1990 to 2010. JAMA Oncol. 2015 Apr;1(1):88-96. [PUBMED]
- 18abcdef Shirazi M, Bloom J, Shirazi A, Popal R. Afghan immigrant women's knowledge and behaviors around breast cancer screening. Psychooncology. 2013 Aug;22(8):1705-17. [PUBMED]
- 19abcd Oseni TO, Soballe PW. Breast cancer screening patterns among military beneficiaries: racial variations in screening eliminated in an equal-access model. Ann Surg Oncol. 2014 Oct;21(10):3336-41. [PUBMED]
- 20abcdefghijklmnop Nolan J, Renderos TB, Hynson J, Dai X, Chow W, Christie A, Mangione TW. Barriers to cervical cancer screening and follow-up care among Black Women in Massachusetts. J Obstet Gynecol Neonatal Nurs. 2014 Sep-Oct;43(5):580-8. [PUBMED]
- 21 Corcoran J, Crowley M. Latinas' attitudes about cervical cancer prevention: a meta-synthesis. J Cult Divers. 2014 Spring;21(1):15-21. [PUBMED]
- 22abc Shoemaker ML, White MC. Breast and cervical cancer screening among Asian subgroups in the USA: estimates from the National Health Interview Survey, 2008, 2010, and 2013. Cancer Causes Control. 2016 Jun;27(6):825-9. [PUBMED]
- 23 Campbell JE, Martinez SA, Janitz AE, Pate AE, Erb-Alvarez J, Wharton DF, Gahn D, Tall VL, Snider C, Anderson T, Peercy M. Cancer incidence and staging among American Indians in Oklahoma. J Okla State Med Assoc. 2014 Mar;107(3):99-107. [PUBMED]
- 24abcdefghi Lee J, Carvallo M. Socioecological perspectives on cervical cancer and cervical cancer screening among Asian American women. J Community Health. 2014 Oct;39(5):863-71. [PUBMED]
- 25ab Shoemaker ML, White MC. Breast and cervical cancer screening among Hispanic subgroups in the USA: estimates from the National Health Interview Survey 2008, 2010, and 2013. Cancer Causes Control. 2016 Mar;27(3):453-7. [PUBMED]
- 26 Polite BN, Cipriano-Steffens T, Hlubocky F, Dignam J, Ray M, Smith D, Undevia S, Sprague E, Olopade O, Daugherty C, Fitchett G, Gehlert S. An Evaluation of Psychosocial and Religious Belief Differences in a Diverse Racial and Socioeconomic Urban Cancer Population. J Racial Ethn Health Disparities. 2016 Mar 16. [PUBMED]
- 27abcdef Warner EL, Lai D, Carbajal-Salisbury S, Garza L, Bodson J, Mooney K, Kepka D. Latino Parents' Perceptions of the HPV Vaccine for Sons and Daughters. J Community Health. 2015 Jun;40(3):387-94. [PUBMED]
- 28 Joseph NP, Shea K, Porter CL, Walsh JP, Belizaire M, Estervine G, Perkins R. Factors Associated with Human Papillomavirus Vaccine Acceptance Among Haitian and African-American parents of Adolescent Sons. J Natl Med Assoc. 2015 Jun;107(2):80-8. [PUBMED]
- 29 Smith LM, Kaufman JS, Strumpf EC, Lévesque LE.Effect of human papillomavirus (HPV) vaccination on clinical indicators of sexual behaviour among adolescent girls: the Ontario Grade 8 HPV Vaccine Cohort Study. CMAJ. 2015 Feb 3;187(2):E74-81. [PUBMED]
- 30 Cobucci R, Maisonnette M, Macêdo E, Santos Filho FC, Rodovalho P, Nóbrega MM, Goncalves A. Pap test accuracy and severity of squamous intraepithelial lesion.Indian J Cancer. 2016 Jan-Mar;53(1):74-6. [PUBMED]
- 31 Ginsburg OM, Fischer HD, Shah BR, Lipscombe L, Fu L, Anderson GM, Rochon PA. A population-based study of ethnicity and breast cancer stage at diagnosis in Ontario. Curr Oncol. 2015 Apr;22(2):97-104. [PUBMED]
- 32 Ramirez AG, Chalela P, Gallion KJ, Muñoz E, Holden AE, Burhansstipanov L, Smith SA, Wong-Kim E, Wyatt SW, Suarez L. Attitudes Toward Breast Cancer Genetic Testing in Five Special Population Groups. J Health Dispar Res Pract. 2015 Fall;8(4):124-135.
- 33ab Leyva B, Allen JD, Tom LS, Ospino H, Torres MI, Abraido-Lanza AF. Religion, fatalism, and cancer control: a qualitative study among Hispanic Catholics. Am J Health Behav. 2014 Nov;38(6):839-49. [PUBMED]
- 34 Vu M, Azmat A, Radejko T, Padela AI. Predictors of Delayed Healthcare Seeking Among American Muslim Women. J Womens Health (Larchmt). 2016 Jun;25(6):586-93. doi: 10.1089/jwh.2015.5517. Epub 2016 Feb 18. [PUBMED]
- 35 Ashing K, Rosales M, Fernandez A. Exploring the influence of demographic and medical characteristics of African-American and Latinas on enrollment in a behavioral intervention study for breast cancer survivors. Qual Life Res. 2015 Feb;24(2):445-54. [PUBMED]
- 36ab Jill A. Fisher, PhD and Corey A. Kalbaugh, MS, MA. Challenging Assumptions About Minority Participation in US Clinical Research. Am J Public Health. 2011 December; 101(12): 2217-2222.
- 37abcdef Farin Kamangar, Graca M. Dores, and William F. Anderson. Patterns of Cancer Incidence, Mortality, and PrevalenceAcross Five Continents: Defining Priorities to ReduceCancer Disparities in Different Geographic Regions of the World. Journal of Clinical Oncology. Volume 24. Number 14. May 10 2006 [PUBMED]
- 38 Messina M, Wu AH. Perspectives on the soy-breast cancer relation. Am J Clin Nutr. 2009 May;89(5):1673S-1679S. Epub 2009 Apr 1. [PUBMED]
- 39 Wu AH, Yu MC, Tseng CC, Pike MC. Epidemiology of soy exposures and breast cancer risk. Br J Cancer. 2008 Jan 15;98(1):9-14 [PUBMED]
- 40 Shin MH, Holmes MD, Hankinson SE, Wu K, Colditz GA, Willett WC. Intake of dairy products, calcium, and vitamin d and risk of breast cancer. J Natl Cancer Inst. 2002 Sep 4;94(17):1301-11. [PUBMED]
- 41 Elwood PC, Givens DI, Beswick AD, Fehily AM, Pickering JE, Gallacher J. The survival advantage of milk and dairy consumption: an overview of evidence from cohort studies of vascular diseases, diabetes and cancer. J Am Coll Nutr. 2008 Dec;27(6):723S-34S. [PUBMED]
- 42 Abid Z, Cross AJ, Sinha R. Meat, dairy, and cancer. Am J Clin Nutr. 2014 Jul;100 Suppl 1:386S-93S [PUBMED]
- 43ab Keenan T, Moy B, Mroz EA, Ross K, Niemierko A, Rocco JW, Isakoff S, Ellisen LW, Bardia A. Comparison of the Genomic Landscape Between Primary Breast Cancer in African American Versus White Women and the Association of Racial Differences With Tumor Recurrence. J Clin Oncol. 2015 Nov 1;33(31):3621-7. [PUBMED]
