
Existe una amplia variedad de medicamentos para tratar el cáncer. Muchos de ellos tienen efectos secundarios que pueden ser graves y duraderos.
El motivo detrás de esta tendencia es que las células cancerígenas no son tan diferentes a las células sanas. Debido a esta gran similitud, los fármacos, cuya función consiste en destruir a las células cancerígenas, también pueden ejercer sus efectos en las células normales. Elija un tema de la lista a continuación para obtener más información acerca de un efecto secundario en particular y los tratamientos/métodos de prevención relacionados.
Las consecuencias psicológicas comunes que se presentan en los pacientes de cáncer, como la depresión, se detallan en nuestra página dedicada a la supervivencia del cáncer.
El Instituto Nacional del Cáncer proporciona una guía acerca de cómo lidiar con muchos de los efectos secundarios mencionados en esta página. Lea la guía pos-tratamiento del NCI.
- Alopecia (pérdida de cabello)
- Anemia
- Anorexia (inhabilidad de comer)
- Coágulos de sangre
- Tejido dañado por la quimioterapia
- Diarrea
- Fatiga
- Problemas de fertilidad
- Gastrostomía (tubo gástrico)
- Hipercalcemia
- Infecciones
- Insomnio (dificultad para dormir)
- Niveles bajos de sangre
- Linfedema
- Mastectomía y reconstrucción de los senos
- Problemas con la memoria y la concentración (quimiocerebro)
- Síntomas de la menopausia
- Náuseas
- Neuropatía
- Neutropenia
- Problemas en la cavidad oral
- Dolor
- Problemas sexuales
- Hinchazón
- Cambios en el peso y en los hábitos alimenticios
Alopecia (pérdida de cabello)

La alopecia (caída del cabello) es un efecto secundario vinculado a la quimioterapia. Aunque la pérdida del cabello no provoque ningún dolor o malestar físico, suele ser uno de los síntomas más angustiantes para los pacientes.1, 2, 3, 4, 5, 6
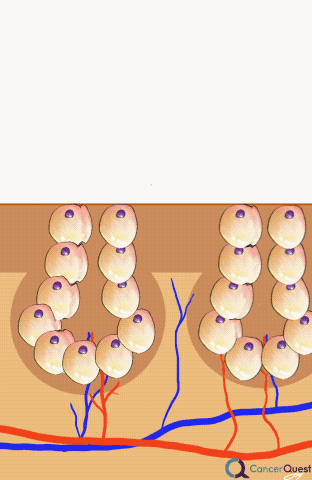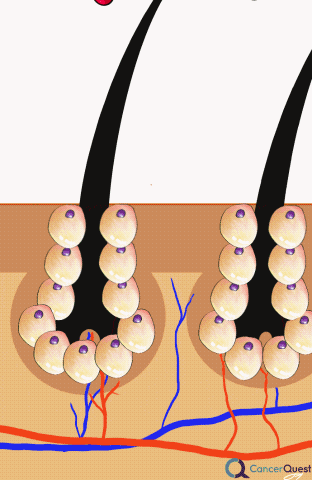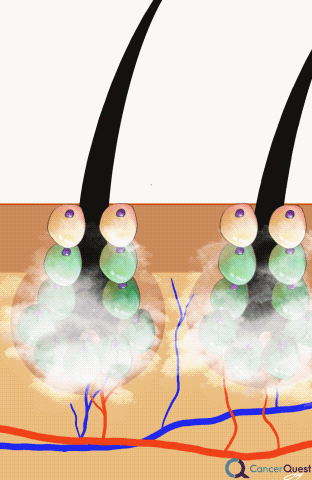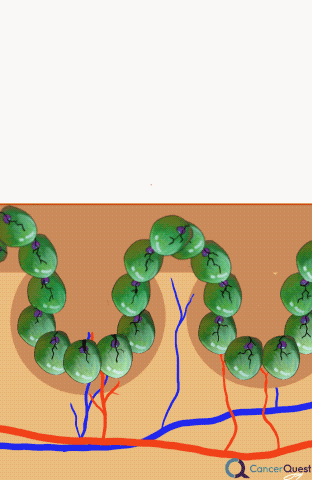
Desde los 1970s, se ha popularizado el método de enfriamiento del cuero cabelludo para prevenir la caída del cabello.3 El enfriamiento limita el flujo sanguíneo de los folículos pilosos y evita que los fármacos quimioterapéuticos lleguen a esta parte del cuerpo.1 El procedimiento exacto y la duración de la sesión varía de un hospital a otro, pero generalmente se administra el tratamiento 30 minutos antes de la quimioterapia y durante 90 minutos después de terminar con la infusión.2 Según un estudio holandés que examinó a 1411 pacientes del Registro Holandés de Enfriamiento del Cuero Cabelludo, alrededor del 50% de los pacientes estaban lo suficientemente satisfechos con los resultados del tratamiento como para no usar gorros o pelucas. La gran mayoría de los pacientes del registro eran mujeres con cáncer de mama y la eficacia del enfriamiento del cuero cabelludo dependía en gran medida del tipo de quimioterapia administrada. En este estudio, 94% de los pacientes que tomaban docetaxel estaban lo suficientemente satisfechos con los resultados como para no usar gorros o pelucas, mientras que solamente el 8% de los pacientes con bajo un protocolo de quimioterapia TAC no utilizaban cobertores (TAC=docetaxel/Taxotere®, doxorubicin/Adriamycin®, ciclofosfamida).3 En otro estudio holandés que analizó cuán económico era enfriamiento del cuero cabelludo, se halló que como resultado del tratamiento la compra y el uso de pelucas o cubierta para la cabeza se redujo por un 40%.2
Los efectos secundarios del enfriamiento del cuero cabelludo más comunes según un grupo de pacientes fueron el dolor de cabeza y la incomodidad por el frío.4 Pocos estudios han examinado las consecuencias a largo plazo de este tratamiento. En teoría, el enfriamiento del cuero cabelludo previene la llegada de fármacos quimioterapéuticos a las regiones tratadas. Desafortunadamente, esto podría facilitar la supervivencia de las células cancerígenas ocultas dentro de estas partes del cuerpo. En una revisión de un estudio realizado en el 2005, se detectaron tejidos metastáticos en la piel del cuero cabelludo en 9 pacientes de 2500. Este número es muy difícil de interpretar ya que la mayoría de los estudios no se diseñaron para examinar este posible efecto secundario.5
En otra revisión de otro estudio realizado en el 2013, no se encontraron evidencias que demuestren que el cáncer se metastatizó hacia el cuero cabelludo en pacientes con cáncer de mama que se sometieron al enfriamiento del cuero cabelludo. Es posible que las células cancerígenas ubicadas en estas partes del cuerpo migren a otra parte del cuerpo como resultado del frió, y que comiencen a crecer allí.7
Hasta la fecha no se han desarrollado investigaciones significativas que evalúen los efectos del enfriamiento del cuero cabelludo en la supervivencia del paciente.
Antes de tomar cualquier decisión al respecto, reconozca los riesgos asociados con el enfriamiento del cuero cabelludo y converse con su médico acerca del tema.
Para evitar acomplejarse por la pérdida de grandes cantidades de cabello, muchos pacientes deciden cortarse el cabello con frecuencia a medida de que avanza el tratamiento. Este proceso permite que los pacientes se acostumbren gradualmente a tener el cabello corto y permite que las personas que los rodean se acostumbren a verlos con menos pelo. El cabello más corto también puede disminuir la impresión que resulta de la caída del cabello, pues la cantidad de cabello que se desprende mientras uno se lo cepilla o que permanece en la almohada sería menos. Algunos pacientes optan por afeitarse la cabeza a cierto punto durante la quimioterapia. Independientemente del punto al cual el paciente decida llegar, la decisión de cortarse el cabello logra brindar una sensación de control sobre el proceso.6
Anemia

Anemia
La anemia es una una condición médica en la cual la cantidad de glóbulos rojos que circulan por el cuerpo es menor a la necesaria. Los glóbulos rojos (también conocidos como eritrocitos) se producen en la médula ósea y contienen grandes cantidades de la proteína hemoglobina. La hemoglobina conduce al oxígeno desde los pulmones hacia resto del cuerpo mientras se deshace del dióxido de carbono del cuerpo. La NCCN recomienda que se diagnostique la anemia según la cantidad de hemoglobina en la sangre. Una cantidad de 10-11 g/dL señala que el paciente padece de una anemia en desarrollo, mientras que una cantidad de 8-10 g/dL corresponde a una anemia moderada y menos de 8 g/dL a una anemia severa. 8

Desarrollo y síntomas
La anemia puede desarrollarse a causa del cáncer o de la terapia, y puede limitar las opciones de tratamiento, la calidad de vida del paciente y la supervivencia del paciente. Por lo tanto, es importante informarle al médico si alguno de los siguientes síntomas se presentan. 9
- Piel inusualmente pálida o hipersensibilidad al frío
- Mareos, dolores de cabeza o cambios en el humor
- Falta de aliento o dificultad al respirar
- Latidos cardíacos rápidos
- Anorexia o indigestión
- Irregularidades menstruales o pérdida de la libido.
- Fatiga, que incluye falta de energía, debilidad, dificultad para concentrarse, irritabilidad o alteraciones en el sueño.
Los tratamientos para la anemia incluyen:
Anorexia (inhabilidad de comer)
La anorexia, la pérdida del apetito y del deseo de comer pueden surgir de varias situaciones. En cuanto a los pacientes de cáncer, la cirugía o los medicamentos que se emplean para tratar la enfermedad pueden afectar la alimentación y reducir el apetito. Los factores emocionales y psicosociales también pueden contribuir al desarrollo de la anorexia. En algunos casos, es posible que el paciente no esté anoréxico, pues quiere comer, pero no puede hacerlo. Algunas cosas que evitan que los pacientes con cáncer coman incluyen:
- Tratamientos a base de fármacos quimioterapéuticos que pueden provocar náuseas, dificultando la alimentación.
- Cirugías que pueden hacer que el comer sea difícil y/o doloroso. Por ejemplo, las operaciones en la cabeza/cuello pueden complicar la alimentación o el tragar, y las cirugías en el abdomen o en los intestinos pueden perjudicar la digestión y causar dolor después de comer.
- Los propios tumores pueden interferir con el funcionamiento normal de los órganos digestivos (estómago, intestinos, colon, páncreas), provocando la pérdida del apetito. Los tumores también pueden causar dolores que reducen el apetito del paciente.
- La ansiedad y el estrés psicosocial asociados con el diagnóstico y el tratamiento del cáncer pueden tener un gran impacto en el deseo de disfrutar de una variedad de actividades, incluyendo la comida.10, 11, 12, 13
Los tratamientos para la anorexia dependen del origen del problema. Podría ser necesario más de un enfoque para solucionar el problema. Por ejemplo, la administración de suplementos nutricionales es común ya que realza el valor nutricional de los alimentos que se consumen. El consumo de comidas pequeñas y frecuentes también puede ayudar.
La náusea que esta asociada con la quimioterapia se pueden tratar con una variedad medicamentos. Obtenga más información acerca de los tratamientos para la náusea.
En muchos casos pueden llegar a requerir la alimentación de la persona con anorexia por medio de un tubo o una vía intravenosa; el tubo gastrointestinal deposita comida directamente dentro del estómago. Aprenda más en este documental acerca del tubo gastrointestinal de la siguiente página.
Coágulos sanguíneos

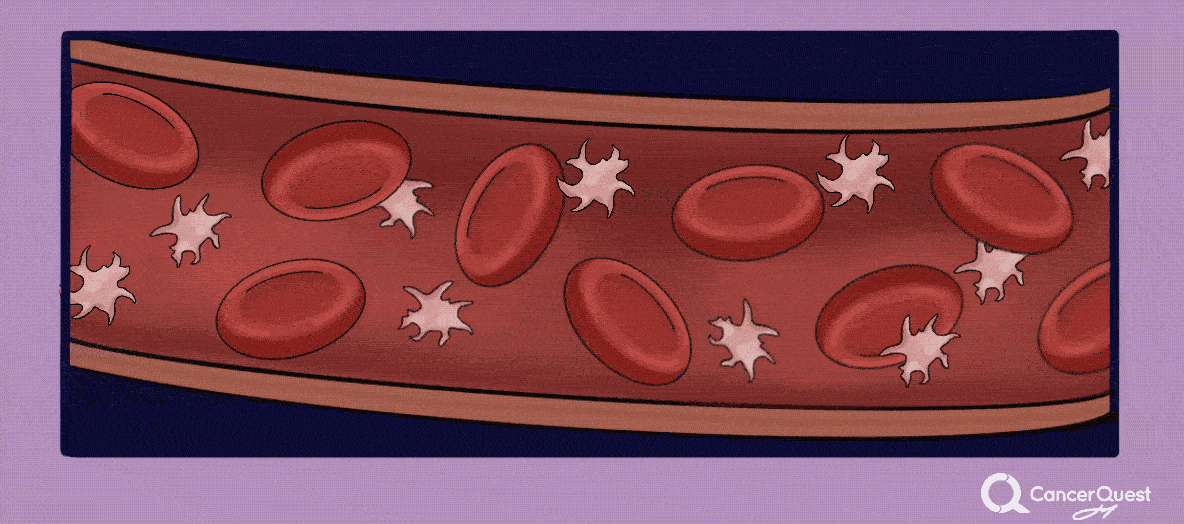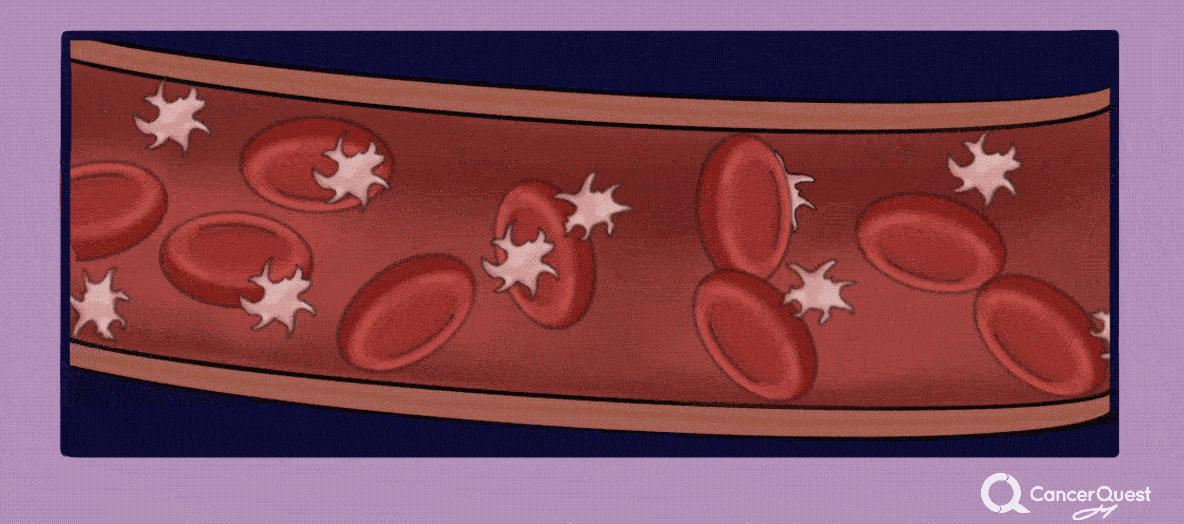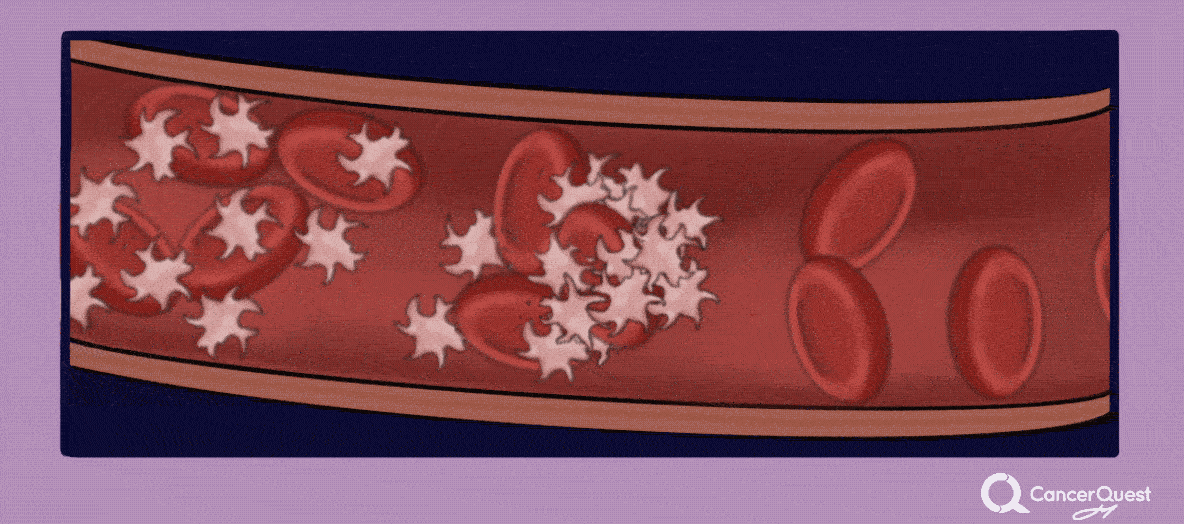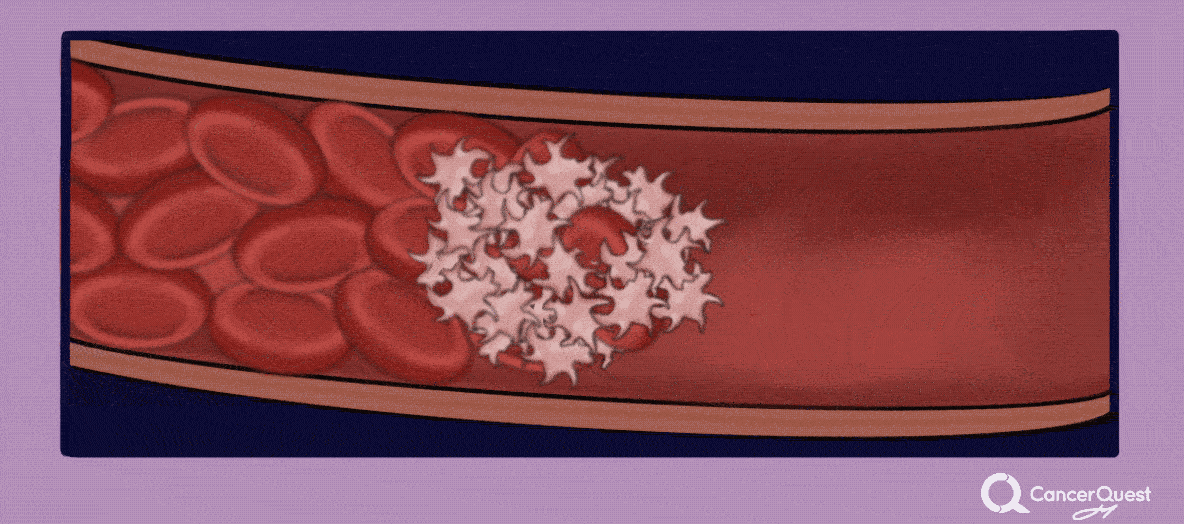
Los pacientes con cáncer están expuestos a un alto riesgo de desarrollar coágulos en la sangre (también llamados trombosis o trombosis venosa profunda). Las causas pueden ser varias, como por ejemplo la cirugía, la quimioterapia y los mismos efectos perjudiciales del cáncer en el sistema de coagulación. La probabilidad de desarrollar un coágulo también depende de la estructura genética de cada paciente. Los coágulos de sangre pueden moverse por el cuerpo y atascarse, cortando el flujo sanguíneo hacia los órganos vitales. El movimiento de un coágulo de sangre se llama embolia, y puede ocasionar la discapacidad o incluso la muerte del paciente, por lo cual es importante mantenerse atento a cualquier cambio en el cuerpo que pueda indicar la presencia de un coágulo. Los síntomas varían según la ubicación del bloqueo. Por ejemplo, los coágulos de sangre que migran a los pulmones pueden provocar dificultad para respirar, ansiedad, dolor que a menudo empeora con la inhalación, mareos o incluso pérdida de conciencia. 14, 15
Existen tratamientos que pueden reducir las posibilidades de que se forme un coágulo y/o tratar a un coágulo que se forma.15 Muchos de estos medicamentos actúan al reducir la coagulación no deseada de la sangre. La heparina es una proteína natural cuya función consta de para controlar la coagulación sanguínea. Asimismo, la warfarina se deriva de la cumarina, un grupo de sustancias químicas provenientes de las plantas. 16
Los tratamientos para reducir la formación de coágulos incluyen
Dalteparina (Fragmin®) Esta es una forma de la heparina.
Warfarina (Coumadin®, Jantoven®, Marfarin®)
Tejidos deteriorados por la quimioterapia
Los medicamentos quimioterapéuticos suelen ser muy tóxicos. Durante las infusiones intravenosas, el fármaco se introduce dentro del cuerpo para causar daños a los tejidos cancerígenos. Sin embargo, el medicamento se puede propagar hacia las áreas próximas a la inyección, (infusión) y así ejerce sus efectos dañinos en tejidos no indicados; esto ocurre cuando la infusión se sale del torrente sanguíneo, un proceso denominado extravasación. Como resultado, los tejidos sanos en el área de la inyección se pueden irritar o sufren daños graves. Tome en cuenta que el tipo de medicamento que se fuga del flujo sanguíneo, y la dosis administrada puede cambiar la severidad de este efecto secundario .17
Tratamientos de la quimioterapia que inducen daño a los tejidos:
Diarrea
Debido a sus efectos sobre las células en división, incluidas las que recubren los órganos digestivos, los tratamientos contra el cáncer, como la quimioterapia y la radioterapia, pueden causar problemas gástricos como la diarrea.18 Se ha demostrado que el consumo de sustancias que contienen bacterias beneficiosas reduce la aparición y la gravedad de la diarrea.19
Tratamientos para la diarrea: 18, 20
- Difenoxilato y la atropina (Lomotil)
- Loperamida (Imodium)
Fatiga
Introducción
La fatiga es un síntoma común que se presenta en pacientes de casi cualquier tipo de cáncer 21, 22 y puede reducir la cantidad de actividad física.23 Aproximadamente el 88% de los pacientes de quimioterapia y el 76% de los pacientes de radioterapia experimentan fatiga 24, que se define comúnmente como una combinación de sentirse agotado, cansado, débil y lento. Esta sensación puede ser tanto aguda como crónica. La fatiga aguda comienza rápidamente y dura poco tiempo. Por otro lado, la fatiga crónica es una debilidad persistente que está presente durante largos períodos de tiempo.
La única manera que los médicos pueden saber si el paciente está fatigado es por medio de la comunicación, así que no tenga miedo de hablar. Para agregar, la causa específica de esta aún no se define por completo, pero está asociada con el estrés de la enfermedad y sus tratamientos. 25
Importancia
La fatiga puede llegar a ser bastante perjudicial para los pacientes con cáncer, pues su motivación para ir a trabajar, a visitar a amigos, para continuar con el tratamiento u otras actividades normales se ve afectada. Un estudio ha demostrado que de los pacientes con cáncer que tienen empleos y experimentan fatiga, el 75% se vio obligado a modificar su horario de trabajo y el 28% dejó de trabajar por completo.26 La fatiga relacionada con el cáncer es más grave, más estresante mentalmente y es menos probable que se alivie con el descanso en comparación el cansancio cotidiano.27 Algunos estudios demuestran que la fatiga puede ser más angustiosa para los pacientes que el dolor, las náuseas y los vómitos ya que este efecto secundario no se puede tratar fácilmente con medicamentos.28 La fatiga puede empeorar a causa del dolor, la angustia emocional, los hábitos alimenticios, los patrones de sueño, la disminución de la actividad física y/u otras enfermedades.28
Tratamiento
El ejercicio (según la mayoría de médicos) y las intervenciones psicosociales (grupos de apoyo, manejo del estrés, educación e intervención acerca del comportamiento) a menudo ayudan a aliviar la fatiga causada por la quimioterapia y la radioterapia.29, 30
Algunas sugerencias para lidiar con la fatiga:
- planifique sus eventos (citas, etc.) para los momentos en que anticipe tener más energía
- tome siestas cortas durante el día
- deje que sus amigos y familiares le ayuden
- continúe haciendo lo que le gusta mientras supervisa sus niveles de energía y reduce la cantidad de tiempo que dedica a estas actividades en consecuencia.
- considere unirse a un grupo de apoyo
Vea la entrevista completa con Jan Niles.
Problemas de fertilidad
Se recomienda que los pacientes que estén en edad reproductiva conversen acerca de los problemas de fertilidad con su oncólogo. Es posible que los efectos secundarios de la cirugía, quimioterapia y/o la radioterapia conlleven a la infertilidad del paciente. Por ende, aquellos que desean tener hijos deben hablar con sus médicos para identificar las mejores opciones de tratamiento. 31, 32, 33, 34
Los hombres sexualmente maduros pueden hacer depósitos en un banco de esperma, y los niños que no han pasado por la pubertad pueden congelar su tejido testicular para conservar el esperma. Desafortunadamente, los problemas de fertilidad son más complejos para las hembras, sin embargo existe la posibilidad de es extraer y congelar óvulos y embriones. 31, 33
En el caso de las mujeres, los procedimientos deben adaptarse específicamente al paciente y sus necesidades. Es importante que todas los pacientes con el potencial y el deseo de tener hijos consulten con un especialista en reproducción antes de comenzar su tratamiento.31, 32, 34, 35
Gastrectomía (tubo gástrico)
Los pacientes con cánceres de cabeza/cuello (por ejemplo, cáncer de lengua o de garganta) a menudo se tratan con radioterapia y/o quimioterapia y mediante una cirugía. En estos casos, los tratamientos pueden causar dolor en la boca o la garganta, dificultando el consumo de alimentos suficientemente adecuado para mantener la salud. Existe la posibilidad de nutrir al paciente por medio de un tubo gástrico, que se puede introducir dentro del cuerpo del paciente antes del tratamiento si es que esta molestia se presenta. Un beneficio de esta inserción preventiva es que el paciente no experimenta ningún dolor en la garganta/boca que podría empeorar con el proceso de inserción. También son saludables en términos de su estado nutricional y es probable que se curen rápidamente.
La introducción de los tubos gástricos se pueden llevar a cabo por distintas maneras. Normalmente se los inserta mediante un procedimiento quirúrgico mínimamente invasivo, en el cual el tubo se coloca dentro del estómago a través de la boca. Luego, un cirujano crea una pequeña incisión en la pared abdominal y en el estómago para poder sacar el tubo. Como resultado, el tubo se queda anclado en el estómago y en el exterior del cuerpo.36, 37
El siguiente video describe el cuidado y el mantenimiento de los tubos gástricos e incluye una entrevista con un paciente de cáncer que se sometió al tratamiento.
Eritrodisestesia palmo-plantar
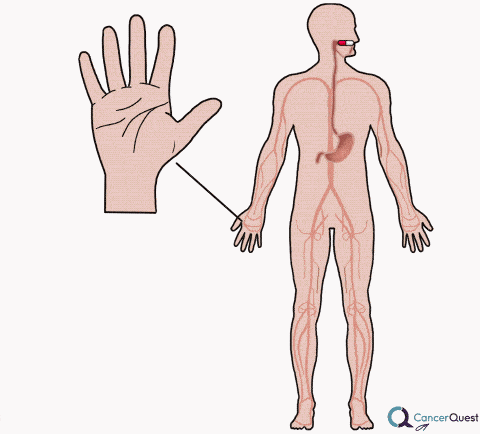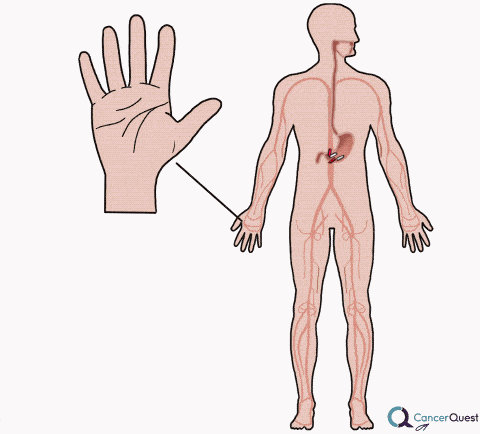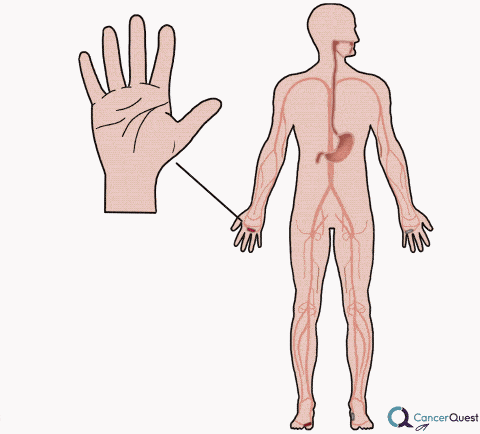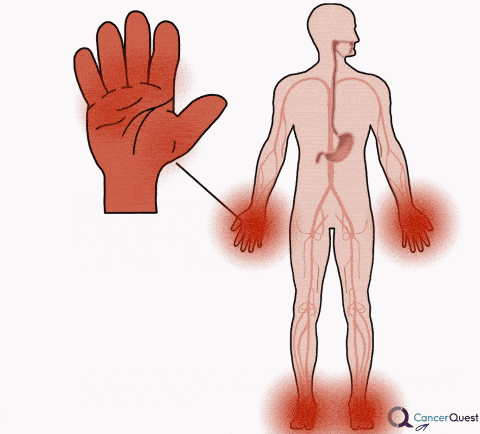
Existen medicamentos de quimioterapia o de terapias dirigidas que son la causa de la formación de ampollas o del enrojecimiento de las palmas de las manos y/o de las plantas de los pies; las áreas afectadas también se pueden hinchar. El término médico de esta condición es la eritrodisestesia palmo-plantar. Los síntomas pueden incluir sarpullidos, amortiguación, picazón y sensibilidad tactilar (dolor al tocar). Los síntomas se suelen presentar cuando cantidades pequeñas del fármaco se salen del torrente sanguíneo. 38, 39, 40
El tratamiento de esta condición incluye a cremas y pomadas tópicas que se aplican a las áreas afectadas y medicamentos orales para el dolor.38
Hipercalcemia

La hipercalcemia es el exceso de calcio en la sangre. El calcio es una parte integral del componente principal de nuestros huesos (fosfato de calcio). Una cantidad excesiva de calcio puede incitar una amplia gama de síntomas, incluyendo problemas que afectan al sistema nervioso, al riñón y al corazón; una de las causas comunes de estas complicaciones es un cáncer en el cual las células cancerígenas que están dentro y fuera del hueso provocan daños directos o estimulan a otras células óseas (osteoclastos) que desintegran al hueso. 41, 42

Para agregar, la posibilidad de que los mismos medicamentos del cáncer estén ocasionando la destrucción del hueso también existe. Este fenómeno se ha observado con el fármaco hormonal tamoxifen.43, 43

Los mecanismos funcionales de los tratamientos para la hipercalcemia aun no se definen por completo. Estos medicamentos pueden actuar de diferentes formas. Por ejemplo, el fármaco se puede adherir a los osteoclastos, deteniendo su actividad destructiva. Asimismo, la muerte de los osteoclastos también se puede inducir, reduciendo la cantidad de estas células y su habilidad de deteriorar el hueso.41, 42, 44
Medicamentos para tratar la hipercalcemia:
Pamidronato disódico (Aredia®)
Ácido zoledronico (Zometa®)
Aprenda más sobre la hipercalcemia de la base de datos de la NCI.
Infecciones


Desafortunadamente, la quimioterapia y la radiación, los tratamientos más comunes contra el cáncer, pueden afectar otras células por encima de las cancerígenas. La producción de glóbulos blancos, un grupo de células perteneciente a nuestro sistema inmunológico, se ve afectada con frecuencia. Los glóbulos blancos provienen de las células que viven en la médula ósea (área interior de los huesos). Cuando la radiación o la quimioterapia causan daños dentro de estas células precursoras (células madre), es posible que la producción de glóbulos blancos maduros para combatir o eliminar las infecciones no sea suficiente. Los pacientes que reciben quimioterapia y algunos tipos de radioterapia deben tener mucho cuidado para evitar cualquier infección.45, 46
Existe una multitud de cosas que los pacientes pueden hacer para prevenir una infección, como el uso de desinfectante de manos, el mantenerse alejado de multitudes de personas y utilizar una mascarilla facial. Los Centros de Control y Prevención de Enfermedades (CDC por sus siglas en inglés) ha desarrollado un sitio web interactivo para ayudar a los pacientes y a sus cuidadores con la prevención de una infección. A los pacientes también se les puede recetar antibióticos para cumplir con esta meta.45
También es común que los pacientes reciban transfusiones y medicamentos que estimulan la médula ósea con fines de que produzca más glóbulos blancos. Ya que otras células madre también viven dentro de la médula ósea, estos tratamientos también pueden perjudicar a otras células sanguíneas.
Lea acerca otros efectos secundarios relacionados: Conteos sanguíneos bajos, Anemia, y Neutropenia.
Insomnio (dificultad de dormir)
El insomnio se refiere a la incapacidad de conciliar el sueño o permanecer dormido. Cuando el insomnio dura 3 o más días a la semana, se denomina síndrome de insomnio. El síndrome de insomnio puede continuar durante semanas, meses o más. Ya que las personas con insomnio no descansan lo suficiente, se les dificulta las actividades diarias y el estrés mental se empeora.
El insomnio en los pacientes de cáncer suele surgir por varios motivos:
- Las células cancerígenas pueden producir estímulos químicos y otros efectos secundarios en el cuerpo que fastidian la conciliación del sueño.
- Muchos tratamientos contra el cáncer, incluyendo a la quimioterapia, pueden resultar en algunas complicaciones físicas (náuseas, diarrea, vómitos) que impiden el sueño.
- El estrés que se produce a raíz del diagnóstico de cáncer dificulta el sueño de muchos pacientes (y de sus cuidadores)
- Cafeína. El consumo de alimentos que contienen cafeína puede causar o empeorar el insomnio. Los alimentos que contienen cafeína incluyen café, té, chocolate y algunos refrescos.47
Existen exámenes que los doctores pueden utilizar para evaluar si los pacientes sufren de insomnio.
Tratamientos:
- Hay cambios de estilo de vida que los pacientes con insomnio pueden hacer para mejorar su condición:
- Despertarse a la misma hora todos los días (sin importar por cuántas horas se durmió, aun durante los fines de semana)
- Exponerse a la luz del día después de despertarse. Esto le acostumbra al cuerpo a un patrón de dormir y despertarse a horas definidos.
- Algunas personas no logran dormir por no dejar de pensar en los problemas o preocupaciones de sus vidas. El establecimiento de un tiempo diario en la noche para pensar acerca de estos problemas y cómo solucionarlos puede ser útil para dormir durante toda la noche, libre de preocupaciones.
- Separe unos 90 minutos antes de dormir para relajarse por medio de actividades que ayudan a deshacerse de tensiones mentales y físicas, por ejemplo: escuchar música, leer un libro y un baño caliente. Al contrario, el ejercicio cerca de la hora de dormir puede impedir la conciliación del sueño.
- Acuéstese solamente cuando se sienta soñoliento (tenga la hora en cuenta) y no dedique tiempo extra para intentar dormir.
- Utilice su habitación únicamente para dormir y para tener relaciones sexuales. Trate de no realizar otras actividades diarias en la cama (el uso de la computadora, teléfono, videojuegos, etc.)
- Si no logra dormirse después de estar entre 20-30 minutos en la cama, es útil levantarse y hacer algo más hasta que le dé sueño.
- El mantenimiento de un horarios de sueño normales y saludables es la mejor forma de deshacerse de las preocupaciones acerca de la insomnio. Se recomienda que los adultos duerman durante entre 7-9 horas cada noche. Con el pasar del tiempo, es normal despertarse con más frecuencia durante la noche. Tome en cuenta que las personas con insomnio no suelen ser capaces de volverse a dormir después de que se despiertan.
- No tome muchas siestas durante el día. Si tiene en mente tomarse una siesta, trate de hacerlo antes de las 3pm. Las siestas más tarde en la noche pueden privarlo del sueño durante la noche.
Fuente - A Una guía Canadiense práctica: prevención, cribado, evaluación y tratamiento de los trastornos de sueño en adultos con cáncer.48
Si insomnio no se mejora con cambios en algunos aspectos de la vida cotidiana, existe la posibilidad de tomar medicinas para facilitar el sueño.
Zolpidem (Ambien® - página web del fabricante)
Eszopicione (Lunesta® - página web del fabricante)
Ramelteon (Rozerem® - página web del fabricante)
Conteos bajos en la sangre
La quimioterapia y algunos otros tratamientos contra el cáncer pueden tener efectos negativos sobre la producción de células sanguíneas. Estas células tienen varias funciones, incluida la defensa contra enfermedades y el transporte de oxígeno a todas las demás células de nuestro cuerpo. Cuando el tratamiento del cáncer reduce la capacidad de nuestro cuerpo para generar estas células, puede sobrevenir la fatiga y la susceptibilidad a las enfermedades.
Los miles de millones de células sanguíneas que se mueven a través de nuestro sistema circulatorio (venas, arterias, capilares) se originan a partir de precursores que se encuentran dentro de nuestros huesos. Estas células precursoras tienen la capacidad de dividirse continuamente. Dado que la mayoría de las células en circulación tienen una vida corta, las células precursoras (o madre) pueden reemplazar a las que mueren y se eliminan del cuerpo.
La animación debajo muestra la formación de varios tipos de células sanguíneas de una célula precursora. Las células ilustradas (en el sentido de las manecillas del reloj empezando desde arriba) incluyen dos tipos de células polimorfonucleares (éstas incluyen los neutrófilos), los linfocitos B y T, un megacariocito (hacen plaquetas) y una célula roja sanguínea.
Muchos tratamientos contra el cáncer funcionan previniendo la división de las células. Desafortunadamente, a menudo afectan tanto a las células normales como a las cancerosas. Las células que se dividen rápidamente dentro de la médula ósea suelen ser objetivos no deseados de estos medicamentos. La reducción en la actividad de las células madre en la médula ósea conduce a dos efectos secundarios comunes que se observan en pacientes con cáncer:
- Anemia: una reducción en el número de células sanguíneas rojas.
- Leucopenia: una reducción en el número de glóbulos blancos en la sangre.
- Neutropenia: una reducción en el número de los glóbulos blancos en la sangre.
- Trombocitopenia: una reducción en el número de plaquetas de la sangre.
La mayoría de las células que se ven afectadas en la quimioterapia son las que protegen al cuerpo humano de otras enfermedades. Los medicamentos pueden ocasionar que se debiliten los mecanismos de defensa. Aprenda más sobre el sistema inmunológico.
Linfedema
El linfedema es una condición caracterizada por la acumulación de líquido en el tejido que rodea los capilares. La acumulación de líquido define la primera etapa del linfedema. Las siguientes etapas son el resultado de la acumulación y pueden incluir a la inflamación, el crecimiento del tejido graso y a un desarrollo excesivo de tejidos conectivos. Estos cambios pueden producir un mayor riesgo de contraer infecciones graves y de sufrir una desfiguración o disminución en la movilidad.
Este video presenta un resumen del linfedema y sus tratamientos.
Resumen
El sistema linfático desempeña un papel importante en la regulación del movimiento de fluidos a través del cuerpo. Específicamente, controla el movimiento de la linfa, un fluido incoloro compuesto por oxígeno, proteínas, azúcar (glucosa) y linfocítos (cito = célula). Existen varias semejanzas y diferencias entre el sistema circulatorio y linfático.
Los vasos linfáticos pequeños se unen para formar vasos más grandes, cuyos contenidos se vacían en los ganglios linfáticos, un grupo de tejidos que tienen forma de frijol que se organizan en racimos, como las uvas, ubicados en varias partes del cuerpo. La activación del sistema inmunológico y la proliferación (crecimiento) de las células inmunes se dan en los ganglios linfáticos.
En condiciones normales, un fluido transparente y aguado suele fugarse de los capilares del sistema sanguíneo. Este líquido contiene oxígeno, nutrientes y otras sustancias importantes necesarias para las células. Los capilares sanguíneos reabsorben aproximadamente el 90% de este líquido. El 10% restante (linfa) lo absorbe el sistema linfático y es transportado de vuelta al sistema circulatorio sanguíneo. Normalmente, existe un equilibrio en la cantidad de fluido que se filtra por el sistema circulatorio y que se absorbe dentro del sistema linfático. Cuando el sistema linfático experimenta daños o defectos, este equilibrio se puede alterar. Como resultado del desequilibrio, se puede dar la acumulación de fluidos, la hinchazón y, finalmente, el linfedema.49, 50
El linfedema es una condición caracterizada por la acumulación de líquido en el tejido que rodea los capilares. La acumulación de líquido define la primera etapa del linfedema. Las siguientes etapas son el resultado de la acumulación y pueden incluir a la inflamación, el crecimiento del tejido graso y a un desarrollo excesivo de tejidos conectivos. Estos cambios pueden producir un mayor riesgo de contraer infecciones graves y de sufrir una desfiguración o disminución en la movilidad.49, 50
Tipos de Linfedemas
Linfedema primario
El linfedema primario surge de una anomalía (congénita) presente en el nacimiento. Este tipo de linfedema no se conoce bien, pero se presume que es una irregularidad hereditaria del sistema linfático.
Linfedema secundario
Este tipo de linfedema es el resultado de la interrupción o destrucción de un sistema linfático normal por causa de una lesión, enfermedad, infección, o como efecto secundario de un procedimiento médico. La causa más común en todo el mundo es una infección parasitaria del sistema linfático, obstruyendo los vasos linfáticos e interrumpiendo el flujo linfático. Sin embargo, en los Estados Unidos casi todos los casos están relacionados con el cáncer o su tratamiento. A menudo, esta condición se vincula con el cáncer de mama, próstata, del área pélvica, linfomas y melanomas. El tratamiento del cáncer de mama es la causa más común del linfedema asociado con el cáncer. 50, 51, 52, 53
Linfedemas relacionados con el cáncer
Ya que el sistema linfático se expande por todo el cuerpo al transportar líquidos y células, puede servir como una "autopista" para las células cancerosas que migran desde un tumor. Cuando se extirpa un tumor, es común que también se extirpen los ganglios linfáticos de la región y se examinan para detectar la presencia de células tumorales. Para muchos cánceres, esta es una parte rutinaria del proceso de etapificación y tratamiento. La radioterapia a menudo se enfoca en los ganglios linfáticos como esfuerzo de destruir cualquier célula cancerígena que se haya alejado del tumor. Desafortunadamente, este método puede provocar daños en el sistema linfático y dar como resultado la acumulación de líquido linfático en los tejidos corporales y la hinchazón de los brazos, las piernas o el tronco. 50, 54, 55, 56
Etapas de los linfedemas
El linfedema se puede categorizar en cuatro etapas, sin embargo, la enfermedad no necesariamente progresa de una etapa menor a una mayor. Actualmente no existen curas contra el linfedema, no obstante, con el cuidado adecuado se logra controlar la enfermedad y prevenir su progresión.
Etapa 0 - El linfedema está presente pero no causa síntomas (subclínico). La hinchazón no es evidente aunque exista aunque la función linfática se encuentre reducida. Pueden pasar meses o años antes de que aparezca la hinchazón.
Etapa I - Acumulación temprana de fluido con un contenido proteico relativamente alto. La hinchazón puede bajar si se eleva el miembro afectado. Se puede presentar la fóvea en la piel.
Etapa II - La fóvea puede o no aparecer con la fibrosis de tejido. La elevación del miembro afectado por sí sola rara vez es suficiente para reducir la hinchazón del tejido.
Etapa III - Puede desarrollarse un aumento severo en la hinchazón junto con cambios en la piel tales como el engrosamiento de la piel, un aumento en los depósitos grasos, y crecimientos verrugosos. A esta etapa de linfedema se le conoce como la elefantiasis linfática.
Diagnóstico del Linfedema
El linfedema es difícil de diagnosticar y diferenciar de otras causas de hinchazón en sus etapas tempranas. En casi todos los casos, un historial clínico y un examen físico completo son suficientes para realizar un diagnóstico.
Se pueden utilizar las siguientes técnicas para descartar coágulos de sangre u otras anomalías:
La linfogammagrafía: utiliza una inyección que contiene un marcador radiactivo (coloide radiomarcado) en la región afectada. Las imágenes se toman después de que los contenidos se haya extendido por el área. Las imágenes resultantes proporcionan información sobre la estructura y función del sistema linfático en el área.
Resonancia magnética: una resonancia magnética puede detallar el sistema linfático sin el uso de radiación y es muy preciso al confirmar un diagnóstico. Los síntomas clásicos del linfedema se pueden observar en la resonancia magnética, como el engrosamiento de la piel, la formación de un tejido parecido a un panal de abejas en la región subcutáneo y la ausencia del edema dentro de los músculos.
Tomografía computarizada (TC): las tomografías se utilizan cuando la resonancia magnética o la linfogammagrafía no están disponibles. Es muy precisa pero no tiene la capacidad de obtener de imágenes detallada en comparación con otros métodos.
Tratamiento para el linfedema
Actualmente, no existen curas para el linfedema. Sin embargo, se recomienda que las personas que tienen un alto riesgo de desarrollar el linfedema intenten prevenir el desarrollo de la condición y que aquellas que presentan síntomas que adopten métodos para controlarlos.
Existen distintos tipos de tratamientos conservadores para el linfedema. Estos son tratamientos que no involucran ningún tipo de cirugía u otra técnica invasiva. Recuerde que las técnicas conservadoras solo aliviarán los síntomas del linfedema y no tratarán su causa. Por lo tanto, los pacientes deben continuar sus cuidados en casa una vez finalizado el tratamiento para obtener resultados duraderos.
Terapia Decongestiva Compleja (CDT)
La terapia decongestiva compleja es el método más común de tratar el linfedema. Este tratamiento consta de poner presión al área afectada, expulsando el fluido de linfa de la región. También se la conoce como compresión mediante vendas y prendas de ropa especiales.
Este tipo de terapia es la más efectiva dentro de los tratamientos del linfadema, pues combina el uso de la compresión con el drenaje linfático manual, el ejercicio, el cuidado de la piel y el cuidado personal. Esta combinación logra reducir la hinchazón y mantener la salud de la piel y sus estructuras secundarias. Este tipo de terapia brinda beneficios a casi todos los pacientes cuando se la realiza correctamente, sin embargo toma mucho tiempo y puede ser muy cara. Además, la persona que administre el tratamiento debe ser un terapista capacitado para hacerlo; desafortunadamente, es difícil encontrar un centro médico en donde uno trabaje. Para más información, visite la página de la Sociedad de Linfología de Norteamérica.
Máquinas de compresión neumática: estas máquinas aprietan las áreas afectadas con aire para desplazar el exceso de fluido. Aunque logran mover el fluido alrededor del área focalizada, la mayoría del fluido no regresa al sistema linfático. Por ende, el uso de estas máquinas no brinda beneficios significativos a largo plazo. No obstante se han desarrollado aparatos nuevos de compresión neumática, que sí han logrado devolver el fluido al sistema linfático.
Fármacos y suplementos: este tipo de tratamientos ha tenido buenos en algunos estudios, pero en otros no, por lo cual su validez general sigue bajo investigación57.
Cirugía: no es un tratamiento común contra el linfedema. Estos procedimientos sólo deben utilizarse cuando los tratamientos conservadores han fallado de manera continua. Si al paciente se le recomienda la cirugía, debe de asegurarse de estar bien informado. Como con cualquier tipo de procedimiento médico, es importante recibir una segunda opinión.
La extirpación quirúrgica, es un procedimiento que extirpa la piel y el tejido excesivo. Esta técnica no intenta reparar los ganglios o vasos linfáticos. Por lo tanto, el problema principal permanece y el edema puede regresar. Este tipo de cirugía es bastante controvertido, y algunos casos han demostrado que puede causar discapacidades serias y desfiguramientos permanentes.
Por otro lado, la microcirugía intenta corregir la causa del linfedema, trasplantando los ganglios linfáticos y reestructurando los vasos linfáticos. Este tipo de procedimiento es experimental y existe poca información sobre el éxito o sobre los efectos secundarios del mismo.
Prevención del linfedema
El linfedema puede ocurrir inmediatamente después de una cirugía o puede surgir semanas, meses, o hasta años después. .54Por lo tanto, los pacientes que tienen un riesgo elevado de desarrollar el linfedema deben conversar acerca de medidas preventivas o hacerse un examen preventivo con su médico. Un examen preventivo del linfedema incluye a los siguientes elementos: 55, 58, 59
- Comparación del peso real con el peso ideal
- Medidas de brazos y piernas
- Niveles de proteína en sangre
- Evaluación de la capacidad para realizar "actividades diarias"
- Las enfermedades médicas, como la diabetes y las enfermedades cardíacas, deben considerarse al determinar el riesgo de contraer linfedema.
Si se produce una infección, es necesario tener un cuidado especial para prevenir el desarrollo del linfedema.58
El ejercicio después de la cirugía (en consulta con un médico o terapeuta) tiene muchos beneficios ya que aumenta el drenaje linfático. Los médicos recomiendan que los pacientes con cáncer de mama, a quienes a menudo se les extirpan los ganglios linfáticos de las axilas, realicen ejercicios de sus manos y brazos.60 Dependiendo del tipo de cáncer que se tiene y si ha afectado a los ganglios linfáticos locales, se recetan ejercicios físicos para reducir el riesgo de desarrollar el linfedema. Tome en cuenta que el ejercicio excesivo también puede contribuir al desarrollo de linfedema. Por ende debe consultar a un profesional médico para determinar el nivel apropiado de ejercicio. Algunos pacientes tienen miedo a hacer ejercicio al intentar evitar el linfedema, sin embargo las investigaciones más recientes indican que lo contrario puede ser verdadero; una cantidad apropiada de ejercicio puede prevenir el linfidema. 60, 61, 62
Si nota algún cambio en su cuerpo o experimenta algún síntoma, llame a su médico y busque asistencia médica.
Preguntas frecuentes: Linfedema
Si usted considera estar expuesto a un alto riesgo de desarrollar el linfedema, hay ciertas cosas que debe mantener en mente:
- Tenga cuidado para evitar lesionar el miembro o brazo afectado
- Use guantes para sus quehaceres en el hogar
- Evite calor, baños calientes, piscina portátil de agua caliente (hot tub) o sauna
- Evite quemaduras solares
- Evite prendas apretadas/ajustadas
- No permita que le tomen la presión en el brazo afectado
- No permita que le saquen muestras de sangre ni que le puncen con agujas en el brazo afectado
- Evite aumentar de peso en exceso
- No levante objetos pesados (no levante cosas que pesen más de 10-15 libras o 4.5-7 kilogramos)
- Hable con su médico o terapeuta sobre recomendaciones específicas
Recursos
Para aprender más visite:
Página acerca de los linfedemas del Instituto Nacional del Cáncer
Página acerca de los linfedemas de la Sociedad Americana de Cáncer
Página acerca de los linfedemas de Mayo clinic
Página acerca de los linfedemas de la Sociedad Americana del Cáncer de Mama
Página acerca de los linfedemas Cáncer Ginecológico Oncolink
Página acerca de los linfedemas Ejercicio Oncolink
Aprender más acerca del Sistema Linfático (Esta liga lo llevará a otra sección de esta página web)
La mastectomía y la reconstrucción de los senos
Una mastectomía profiláctica se realiza en mujeres que tienen un alto riesgo de desarrollar el cáncer de mama, y por ende se remueve el tejido mamario. Estas mujeres suelen tener familiares que tienen cáncer de mama, estar diagnosticadas con el cáncer de mama, o se han hecho una prueba genética que confirma la presencia de los genes asociados con el cáncer de mama (BRCA1 o BRCA2). El propósito de la cirugía consiste de remover el tejido mamario saludable antes de que surja la oportunidad de que se desarrolle el cáncer.63, 64, 65, 66Por otro lado, la mastectomía terapéutica se realiza en mujeres que ya tienen un diagnóstico positivo para el cáncer de mama. Por ende, la cirugía remueve el tejido cancerígeno del seno afectado por el cáncer. La mastectomía profiláctica y la terapéutica se pueden realizar mediante una sola cirugía si la paciente desea la remoción del tejido mamario de ambos senos para prevenir el desarrollo del cáncer en el seno saludable y extraer el tejido cancerígeno del seno afectado.63
Existen dos tipos de cirugías de reconstrucción mamaria:
- El primer tipo de cirugía emplea un implante de suero fisiológico o de gel de silicona que se coloca debajo del músculo pectoral. Comúnmente se utiliza un implante de expansión como primer paso para hacer espacio dentro para preparar al tejido para la colocación del implante final. Esta expansión eficazmente reduce la probabilidad de tener cualquier problema con el implante.
- El segundo tipo de cirugía utiliza la piel, grasa y el músculo del mismo paciente para reconstruír el seno. Estos tejidos suelen provenir de varios sitios, como la espalda, los glúteos, los muslos y el abdomen.
Estas técnicas se pueden combinar para obtener el mejor resultado posible.66, 68
Por otro lado, los riesgos asociados con la reconstrucción que utiliza los tejidos del paciente son los siguientes: infección de la mama y/o de la zona donante, moretones (hematomas), acumulación de fluidos corporales cerca de la incisión quirúrgica (seroma), deterioro del tejido donante y la posibilidad de tener que reemplazar la piel utilizada para cubrir el seno nuevo.
Existen varios motivos por los cuales una paciente no se somete a una reconstrucción mamaria. Una alternativa para la cirugía es el uso de una prótesis, un objeto suave, curvado y hecho de silicona que se puede colocar dentro de bolsillos especiales en algunos sostenes, en la ropa, y en los trajes de baño. La prótesis puede brindar una sensación de simetría y equilibrio pacientes que se han quedado con un solo seno, lo cual ayuda a mantener la buena postura. Las prótesis mamarias se pueden hacer a la medida y suelen estar cubiertas por el seguro médico.68
Problemas con la memoria y la concentración (quimiocerebro)
A veces, el tratamiento contra el cáncer (quimioterapia o radioterapia en la cabeza a dosis altas o estándar) ocasiona un cierto tipo de "neblina mental", fenómeno que se conoce como "quimiocerebro" y que causa complicaciones con la atención y la memoria. La comunidad médica reconoce la existencia de los varios efectos que ejercen los tratamientos del cáncer en el sistema nervioso, incluyendo al "quimiocerebro". 71, 72
En algunos casos, no está claro si este problema está relacionado con el tratamiento en sí o con el de envejecimiento del paciente. Por lo tanto, los sobrevivientes de cáncer deben hablar con un médico si se presentan problemas de memoria o de confusión, o si creen que un tratamiento puede estar causando o empeorando un problema de memoria o concentración.73, 74
En la siguiente lista se encuentran algunas maneras de lidiar con estos efectos secundarios relacionados a memoria y la concentración (de la guía de NCI):
- anote información importante; lleve un cuaderno a sus citas médicas
- utilice recordatorios (con el correo electrónico, en las aplicaciones del celular, via mensaje de texto etc...)
- para recordarse largas secuencias de números, agrupe los números individuales
- regule sus niveles de estrés
- repase lo que quiera decir
- repita en voz alta lo que quiera recordar
Síntomas de la menopausia
La quimioterapia y otros medicamentos para el tratamiento del cáncer pueden retrasar o detener el ciclo menstrual de una mujer.75 Algunos tratamientos contra el cáncer funcionan reduciendo la cantidad o la actividad de las hormonas sexuales femeninas que provocan los síntomas de la menopausia.76 La extirpación quirúrgica de los ovarios llamada ooforectomía también da como resultado el inicio de la menopausia. Los ovarios son una fuente importante de hormonas sexuales femeninas, estrógeno y progesterona.

Algunos síntomas comunes de la menopausia:
- menstruación irregular
- sofocos; una sensación periódica de calor intenso acompañada por el sudor
- problemas con la vagina y/o la vejiga: los tejidos en estas áreas se pueden secar y debilitar, lo cual los hace propensos a infecciones; pueden producirse infecciones en las vías urinarias o la incontinencia de la orina
- falta de interés en el sexo y otros problemas sexuales, incluyendo a la lubricación inadecuada y el coito doloroso
- fatiga y dificultad al dormir
- problemas de memoria, depresión, cambios drásticos en el ánimo, irritabilidad
Muchos de los síntomas de la menopausia se pueden tratados. 77, 78
Náusea
Muchos agentes quimioterapéuticos y otros tratamientos contra el cáncer ejercen efectos negativos en el sistema digestivo. Estos pueden ser efectos directos, como la destrucción de las células que recubren la boca, el estómago y los intestinos, o indirectos. Muchas personas descubren que es más fácil prevenir la náusea que tratarla cuando ya se ha manifestado. Por lo tanto, es importante que hable con su médico sobre cuándo y cómo debe tomar los medicamentos.79, 80, 81
Neuropatía
Los medicamentos quimioterapéuticos suelen ocasionar una variedad de efectos secundarios, incluso dentro del sistema nervioso. La neuropatía periférica es un defecto que se siente en las manos, en los pies, y en los dedos de ambas extremidades. Los síntomas comunes de la neuropatía son el dolor, ardor, la amortiguación y el hormigueo. Tome en cuenta que no todos los agentes quimioterapéuticos están asociados con la neuropatía periférica. La probabilidad de que se desarrollen síntomas y su gravedad depende del tipo de quimioterapia que se administra, el número y la cantidad de las dosis, la salud del paciente, la composición genética del paciente y otros factores. 82 Algunos pacientes experimentan síntomas que son lo suficientemente graves como para interrumpir el tratamiento. Esta deficiencia del sistema nervioso y sus síntomas pueden durar muchos años. Los pacientes que padecen de la neuropatía tienen más probabilidades de tener problemas de equilibrio y de caerse.83
Neutropenia
La neutropenia es la falta de neutrófilos en la sangre. Los neutrófilos son una clase de célula inmunológica, y funcionan como la primera línea de defensa ante las infecciones. Los neutrófilos migran hacia a áreas dañadas o infectadas y destruyen a partículas o microogranismos extraños. Si un individuo tiene una cantidad baja de neutrófilos su probabilidad de contraer infecciones es alta. El número de neutrófilos presentes en la periferia de la sangre se calcula con el recuento absoluto de neutrófilos, y se computa de la siguiente manera:84
Número total de leucocitos x porcentaje de neutrófilos= ANC
- ANC Normal - entre 1500 y 7800 células/uL
- Neutropenia leve - ANC entre 1000 y 1500 células/uL
- Neutropenia moderada - ANC entre 500 y 1000 células/uL
- Neutropenia severa - ANC debajo de las 500 células/uL
En un 40-80% de los pacientes la neutropenia se puede desarrollar como efecto secundario de la quimioterapia.84. También puede ser consecuencia del cáncer de la médula ósea y de tumores avanzados que han ejecutado la metástasis. La neutropenia puede presentar un gran riesgo para la salud de los pacientes con cáncer, por lo cual se debe mantener un esfuerzo para controlarla efectivamente. Uno de los medicamentos que se usan para imitar la producción de neutrófilos es el filgrastim (NEUPOGEN®). 84
Filgrastim (NEUPOGEN®)
Problemas orales
La cirugía o la radioterapia en la cabeza y en el cuello pueden ser la causa de varias molestias en la boca, los dientes, las encías, las glándulas salivales y/o en la mandíbula. Para agregar, algunos tipos de quimioterapia pueden provocar la sequedad en la boca, caries/otros problemas dentales, la pérdida o cambios en el sentido del gusto, infecciones bucales, y la rigidez u otros en la mandíbula. Es importante que la boca se mantenga limpia y húmeda para limitar la aparición y/o la gravedad de estos efectos secundarios. 85, 86, 87
Los tratamientos para la inflamación oral (mucositis) incluyen a varios tipos diferentes de enjuagues bucales (agua esterilizada, solución salina, bicarbonato de sodio, entre otros). Algunos de los enjuagues bucales pueden contener analgésicos. Adicionalmente, existe una variedad de agentes nuevos que están bajo investigación para corroborar su eficacia para prevenir o tratar las llagas en la boca que surgen de los tratamientos contra el cáncer; a estos se los clasifica dentro de cuatro categorías: agentes antimicrobianos, de recubrimiento, antiinflamatorios y biológicos. El objetivo de estos tratamientos es la prevención o el control de la inflamación. 88, 89, 90, 91
En los casos más severos, especialmente cuando el cáncer que se esta tratando está ubicado en la cabeza o en el área del cuello, el paciente podría necesitar un tubo gástrico para recibir una nutrición adecuada.
Aprender más acerca de los tubos gástricos: Gastrectomía (Tubo Gástrico)
Dolor
Introducción
Es común pensar que el dolor es una consecuencia normal del tratamiento del cáncer o de la misma enfermedad. Muchos esperan que el dolor venga con el tratamiento y deciden simplemente "lidiar con él" cuando llegue. El dolor no tiene por qué ser un efecto inevitable del cáncer o de sus tratamientos. Existen varias formas de tratar el dolor relacionado con el cáncer y casi siempre se puede aliviar. Cualquier paciente tiene el derecho de aliviar su dolor y debe informar a su médico si siente alguna molestia.92 Si su médico general no puede establecer un procedimiento adecuado para aliviar su dolor, contacte a un especialista en el dolor. El dolor se asocia con lesiones en los tejidos internos y es más fácil de aliviar cuando se trata lo más antes posible. En un 90% de los pacientes con cáncer, el dolor se puede controlar; desafortunadamente, no se suele tratar el dolor de manera adecuada.93 Buscar ayuda para aliviar el dolor no es una señal de debilidad. Avísele a su médico cualquier dolor o incomodidad que tenga.94
Importancia
El dolor es muy frecuente en pacientes que reciben tratamiento para el cáncer y que experimentan altos niveles de ansiedad.95 Si el dolor no se controla, el riesgo que presente la depresión y la contemplación del suicidio es alto.96, 97, 98
Tratamiento
Además de facilitar el mismo tratamiento del cáncer, el l tratamiento para el dolor puede hacer que la vida del paciente sea más agradable. Algunos pacientes suelen preocuparse por el riesgo de la adicción a los analgésicos, sin embargo la realidad es que la cantidad de pacientes que se vuelven adictos a los analgésicos (incluyendo a los analgésicos más fuertes como los opioides/narcóticos) es muy pequeña. 94 Las náuseas, la somnolencia y el estreñimiento son los efectos secundarios más comunes asociados con el uso de los opioides. Por lo general, los efectos secundarios desaparecen unos días después de comenzar el tratamiento.
Un diario o un registro del dolor puede ser útil para que el médico pueda tratarlo de manera eficaz. El propósito del tratamiento para el dolor crónico es disminuir la incomodidad mientras se mantiene la normalidad en la capacidad de pensamiento, el bienestar emocional y en las interacciones con amigos y familiares.99
A seguir se encuentra una lista breve de medicinas para el dolor. Tome en cuenta que este listado no es exhaustivo, y que existen varios mecanismos por los cuales funcionan los fármacos. Además, hay muchas marcas diferentes para cada medicina y es probable que no se incluya a cada marca disponible de cada medicamento.
Antiinflamatorios no esteroideos (AINE)
- Aspirina
- Ibuprofeno
Inhibidores COX2
Este medicamento funciona por medio de la inhibición de la enzima ciclooxigenasa-2
- Celecoxib (Celebrex®)
Opiáceos y derivados
Los opiáceos son un grupo de medicamentos que provienen del el opio, un líquido de la amapola. Los opiáceos se consumen como analgésicos, pueden reducir la ansiedad, e inducir una sensación de euforia o de relajación.
- Codeína
- Fetanilo
- Hidrocodona
- Hidromofrona
- Meperidina
- Metadona
- Morfina
- Oxicodona
Otros analgésicos:
- Acetaminofen
Información acerca del tratamiento del dolor de la sociedad americana de anestesiólogos
- Tratamientos con opioides: https://www.asahq.org/whensecondscount/pain-management/opioid-treatment/
- Tratamientos sin opioides: https://www.asahq.org/whensecondscount/pain-management/non-opioid-treatment/
Problemas sexuales
Los problemas sexuales son muy comunes en los sobrevivientes de cáncer masculinos y femeninos, sin embargo reciben poca atención por parte de los médicos. Los tratamientos populares del cáncer como la cirugía, la quimioterapia y la radioterapia, suelen ser la causa de una gran variedad de cambios físicos que afectan al deseo sexual. Para agregar, el estrés y los efectos psicológicos provocados por la misma enfermedad y la necesidad de someterse al tratamiento pueden ejercer efectos negativos en la vida sexual de un paciente. La disfunción sexual puede durar años después de que termine el tratamiento.
Un obstáculo al que se enfrentan los pacientes que sufren de la disfunción sexual, e incluso sus médicos, es el estigma y la vergüenza que se asocia con el tema. Varios estudios indican que es poco común que los médicos atiendan de manera adecuada a los efectos secundarios que ejerce el cáncer y su tratamiento en la vida sexual del paciente. 100, 101 Adicionalmente, el sexo no se suele percibir como un tema de importancia en comparación con la gravedad de un diagnóstico de cáncer. Existen múltiples tratamientos para muchos de estos problemas físicos/psicológicos, por ende se recomienda que converse con su médico sobre cualquier inquietud que tenga.
La naturaleza de algunos tipos de cáncer (cáncer de próstata, cáncer testicular, cáncer de cuello uterino y otros cánceres del tracto reproductivo femenino) hace que su tratamiento tenga más probabilidades de afectar la función sexual de manera negativa. Éstos tipos de cáncer incluyen a:
Cáncer de próstata - El tratamiento del cáncer de próstata por medio de la cirugía o la radioterapia puede reducir la capacidad de tener y mantener una erección. Además, el tratamiento del cáncer de próstata con medicamentos que bloquean la actividad de la testosterona también puede afectar la función sexual y/o el interés en el sexo. Por ende recomendamos que los hombres que reciben tratamiento para el cáncer de próstata analicen los posibles efectos que puede ejercer cada opción de tratamiento en su función sexual futura.102
Cáncer testicular - Muchos sobrevivientes de cáncer testicular sufren de la disfunción sexual. Los síntomas varían desde una falta general de interés, problemas de rendimiento (de erección o eyaculación), y/o un autoestima bajo..
Cánceres del cuello uterino y otros cánceres de las vías reproductoras en las mujeres - Los tratamientos para estos tipos de cáncer incluyen a la cirugía, la radioterapia y la quimioterapia, y pueden afectar la función sexual en las mujeres de manera muy directa. Por ejemplo, el sexo suele ser doloroso al ser consecuencia de la falta de lubricación natural del canal vaginal. Los procedimientos quirúrgicos que alteran la anatomía del aparato reproductor también pueden afectar la función y el interés sexual de la mujer. Estas complicaciones se pueden aliviar con cremas vaginales hidratantes (aplicadas a diario para restaurar la estructura normal de los tejidos) y lubricantes que se pueden utilizar durante el sexo.
Cáncer de seno - Los tratamientos contra el cáncer de seno también pueden alterar la función sexual, tanto directa como indirectamente. Los cánceres de mama se suelen tratar con fármacos que bloquean la actividad o la producción de la hormona sexual femenina, el estrógeno. Estos tratamientos pueden conducir a síntomas similares a aquellos que se presentan durante la menopausia, como la sequedad vaginal.76 Las mujeres que ya han pasado por la menopausia también pueden experimentar cambios en sus vidas sexuales a causa de los medicamentos hormonales que se emplean al tratar el cáncer.78 Para agregar, las sobrevivientes de cáncer de mama suelen tener una imagen corporal negativa. Lo más grave es que los médicos no suelen prestar la atención suficiente que se necesita para tratar estas preocupaciones .103, 104Más información sobre el cáncer y la menopausia.
Cáncer colorrectal - los sobrevivientes masculinos y femeninos del cáncer de colon y del cáncer rectal suelen experimentar problemas sexuales. Los sobrevivientes del cáncer rectal son más propensos a pasar por estas complicaciones. Tome en cuenta que ambos sexos pueden verse afectados. Los síntomas en las mujeres incluyen a la sequedad vaginal y el sexo doloroso. Por otro lado, los hombres experimentan dificultades eréctiles y de eyaculación. 105
Tenga en cuenta que la lista anterior solamente proporciona algunos ejemplos de los cánceres asociados con los problemas sexuales. Ya que existe una amplia variedad de síntomas, no se incluyen a los tratamientos respectivos en esta página. Se recomienda que los pacientes y/o sus parejas conversen con un médico para poder abordar cualquier problema que se presente. Este es un tema importante que a menudo pasa desapercibido, ¡así que es importante hablar!
Hinchazón
Los tratamientos del cáncer (radiación y cirugía) pueden provocar la hinchazón de una parte del cuerpo al causar la acumulación frecuente de líquido linfático en los brazos, piernas, cara o cuello. Este tipo de hinchazón también se conoce como linfedema. Los cánceres vinculados al linfedema incluyen al cáncer de mama, el melanoma, los cánceres de los órganos reproductores masculinos o femeninos y los cánceres que se han propagado a la zona abdominal inferior. 51, 52, 53
Existen varios métodos para tratar los linfedemas, como los vendajes, el ejercicio o la medicina. La prevención de los síntomas comunes de la hinchazón y la infección se pueden manifestar el enrojecimiento de la piel, dolor, calor y/o fiebre. Estos síntomas se pueden prevenir al mantener el área afectada por el tratamiento o la cirugía protegida al evitar cortes, picaduras de insectos y quemaduras del sol. También recomendamos que evite cualquier trauma en el área, la exposición a cambios extremos de temperatura, el levantamiento de objetos pesados y el ejercicio excesivo. Tome en cuenta que existen evidencias recientes que indican que el ejercicio leve de las extremidades afectadas por la hinchazón puede ayudar a reducir dichos síntomas. 61, 62
Aprenda más y vea un documental acerca de los lifedemas.
Aprenda más acerca de los tratamientos para los linfedemas.
Cambios de peso y hábitos alimenticios
La quimioterapia y otros medicamentos para el tratamiento del cáncer pueden causar el aumento o la pérdida de peso. Por ejemplo, en el caso del cáncer de mama, la quimioterapia puede provocar una pérdida de masa muscular y un aumento en el volumen graso. Asimismo, los métodos habituales para perder peso (lo que alguna vez funcionó) pueden perder su eficacia en algunos pacientes. Por otro lado, la radioterapia o la quimioterapia también pueden ocasionar problemas al tragar. Aunque con el tiempo estas complicaciones suelen resolverse, la reducción en el apetito y/o la capacidad para comer puede desnutrir al paciente y empeorar los síntomas del mismo cáncer. 10, 11, 12
Para aquellos que han experimentado una pérdida de apetito como resultado del tratamiento del cáncer, hay algunos consejos clave que pueden ayudar a aumentar el consumo de alimentos y reducir la pérdida de peso.
- realizar actividad física ya que puede aumentar el apetito
- comer en cantidades pequeñas durante la recuperación
- no sacrificar las comidas favoritas
Los suplementos alimenticios también pueden aportar con calorías y nutrientes, pero recuerde que los suplementos alimenticios NO reemplazan una comida balanceada. Algunos suplementos alimenticios son: Ensure®, BOOST® y RESOURCE®.
En muchos casos, especialmente en pacientes con cáncer en la cabeza o área del cuello, se puede necesitar un tracto gastrointestinal para obtener una nutrición adecuada.
Aprenda más sobre la gastrostomía (tracto gastrointestinal)
Tablas de tratamientos para los efectos secundarios
Tratamientos para los efectos secundarios
A continuación se encuentra una tabla de algunos efectos secundarios y sus tratamientos correspondientes. Haga clic en los enlaces si desea aprender más acerca de algún medicamento o efecto secundario en particular. Si no logra encontrar la información que desea, utilice su navegador para ubicarla.
Encuentre más información acerca de estos fármacos en la página web FDA Approved Over the Counter and Prescription Drug y/o en Principios de Harrison de la Medicina Interna en línea. Esta página esta disponible únicamente para personas suscritas. También esta disponible en un libro por McGraw Hill Publishers.
Puede encontrar más información acerca de este tema en el Capítulo 16 de Biología del cáncer por Robert A. Weinberg.
- 1ab Auvinen PK, Mähönen UA, Soininen KM, Paananen PK, Ranta-Koponen PH, Saavalainen IE, Johansson RT. The effectiveness of a scalp cooling cap in preventing chemotherapy-induced alopecia. Tumori. 2010 Mar-Apr;96(2):271-5. [PUBMED]
- 2abc van den Hurk CJ, van den Akker-van Marle ME, Breed WP, van de Poll-Franse LV, Nortier JW, Coebergh JW. Cost-effectiveness analysis of scalp cooling to reduce chemotherapy-induced alopecia. Acta Oncol. 2013 Sep 23. [Epub ahead of print] [PUBMED]
- 3abc van den Hurk CJ, Peerbooms M, van de Poll-Franse LV, Nortier JW, Coebergh JW, Breed WP. Scalp cooling for hair preservation and associated characteristics in 1411 chemotherapy patients - results of the Dutch Scalp Cooling Registry. Acta Oncol. 2012 Apr;51(4):497-504. Epub 2012 Feb 6. [PUBMED]
- 4ab Grevelman EG, Breed WP. Prevention of chemotherapy-induced hair loss by scalp cooling. Ann Oncol. 2005 Mar;16(3):352-8. Epub 2005 Jan 10. [PUBMED]
- 5ab Corina J. G. van den Hurk, Wim P. M. Breed, Floortje Mols. Chemotherapy-induced hair loss. in the Handbook of hair in health and disease. Human Health Handbooks no. 1 Volume 1, 2012, pp 402-416 [http://link.springer.com/chapter/10.3920/978-90-8686-728-8_20]
- 6ab Borsellino M, Young MM. Anticipatory coping: taking control of hair loss. Clin J Oncol Nurs. 2011 Jun;15(3):311-5. [PUBMED]
- 7 van den Hurk CJ, van de Poll-Franse LV, Breed WP, Coebergh JW, Nortier JW. Scalp cooling to prevent alopecia after chemotherapy can be considered safe in patients with breast cancer. Breast. 2013 Oct;22(5):1001-4. Epub 2013 Aug 22.
- 8 National Comprehensive Cancer Network. NCCN Clinical Practice Guidelines in Oncology: Cancer-and Treatment Related Anemia. Version III, 2007. [http://www.nccn.org/professionals/physician_gls/PDF/anemia.pdf]
- 9 B Hurter, NJ Bush. Cancer-related anemia: clinical review and management update. Clinical Journal of Oncology Nursing. 2007 Jun;11(3):349-59. [PUBMED]
- 10ab Brown JK, Byers T, Doyle C, Coumeya KS, Demark-Wahnefried W, Kushi LH, McTieman A, Rock CL, Aziz N, Bloch AS, Eldridge B, Hamilton K, Katzin C, Koonce A, Main J, Mobley C, Morra ME, Pierce MS, Sawyer KA; American Cancer Society. Nutrition and physical activity during and after cancer treatment: an American Cancer Society guide for informed choices. CA Cancer J Clin. 2003 Sep-Oct;53(5):268-91. [PUBMED]
- 11ab van Wayenburg CA, Rasmussen-Conrad EL, van den Berg MG, Merkx MA, van Staveren WA, van Weel C, van Binsbergen JJ. Weight loss in head and neck cancer patients little noticed in general practice. J Prim Health Care. 2010 Mar;2(1):16-21. [PUBMED]
- 12ab Ströhle A, Zänker K, Hahn A. Nutrition in oncology: the case of micronutrients. Oncol Rep. 2010 Oct;24(4):815-28. [PUBMED]
- 13 Van Cutsem E, Arends J. The causes and consequences of cancer-associated malnutrition. Eur J Oncol Nurs. 2005;9 Suppl 2:S51-63. [PUBMED]
- 14 Paakauskas S., Pundzius J. and Giedrius Barauskas. Venous thromboembolism and prophylaxis in cancer patients. (2008) Medicina (Kaunas) 44(3) 175-181 [PUBMED]
- 15ab Stanley A, Young A. Primary prevention of venous thromboembolism in medical and surgical oncology patients. Br J Cancer. 2010 Apr 13;102 Suppl 1:S10-6. [PUBMED]
- 16 Hoult JR, Payá M. Pharmacological and biochemical actions of simple coumarins: natural products with therapeutic potential. Gen Pharmacol. 1996 Jun;27(4):713-22. [PUBMED]
- 17 Ener1 R. A., Meglathery1 S. B. and M. Styler. Extravasation of systemic hemato-oncological therapies. (2004) Annals of Oncology (15)858862 [PUBMED]
- 18ab Richardson G, Dobish R. Chemotherapy induced diarrhea. J Oncol Pharm Pract. 2007 Dec;13(4):181-98. [PUBMED]
- 19 Visich KL, Yeo TP. The prophylactic use of probiotics in the prevention of radiation therapy-induced diarrhea. Clin J Oncol Nurs. 2010 Aug;14(4):467-73. [PUBMED]
- 20 Benson AB 3rd, Ajani JA, Catalano RB, Engelking C, Kornblau SM, Martenson JA Jr, McCallum R, Mitchell EP, O'Dorisio TM, Vokes EE, Wadler S. Recommended guidelines for the treatment of cancer treatment-induced diarrhea. J Clin Oncol. 2004 Jul 15;22(14):2918-26. [PUBMED]
- 21 Hwang SS, Chang VT, Cogswell J, Kasimis BS. Clinical relevance of fatigue levels in cancer patients at a Veterans Administration Medical Center. Cancer 2002 94: 2481-9 [PUBMED]
- 22 Chang VT, Hwang SS, Feuerman M, Kasimis BS. Symptom and quality of life survey of medical oncology patients at a Veterans Affairs medical center: a role for symptom assessment. Cancer 2000;88:1175-83 [PUBMED]
- 23 Stasi R, Abriani L, Beccaglia P, Terzoli E, Amadori S. Cancer related fatigue: evolving concepts in evaluation and treatment. Cancer. (2003) 98: 1786-1801 [PUBMED]
- 24 Stasi R, Abriani L, Beccaglia P, Terzoli E, Amadori S. Cancer related fatigue: evolving concepts in evaluation and treatment. Cancer. (2003) 98: 1786-1801
- 25 The National Cancer Institute. Fatigue. U.S. National Institutes of Health. Accessed Aug. 8, 2007. [http://www.cancer.gov/cancertopics/pdq/supportivecare/fatigue/patient]
- 26 Curt GA, Breitbart W, Cella D, Groopman JE, Horning SJ, Itri LM, et al. Impact of cancer-related fatigue on the lives of patients: new findings from the Fatigue Coalition. Oncologist 2000 5:353-60. [PUBMED]
- 27 Stone P, Hardy J, Broadley K, et al. Fatigue in advanced cancer: A prospective controlled cross-sectional study. Br J Cancer 1999;79:1479-1486 [PUBMED]
- 28ab National Comprehensive Cancer Network. Cancer-related fatigue. In: Clinical Practice Guidelines in Oncology. Accessed June 20, 2006 [http://www.nccn.org/professionals/physician_gls/default.asp]
- 29 Smith GF, Toonen TR. Primary care of the patient with cancer. Am Fam Physician. 2007 Apr 15;75(8):1207-14 [PUBMED]
- 30 Uitterhoeve RJ, Vernooy M, Litjens M, Potting K, Bensing J, De Mulder P, et al. Psychosocial interventions for patients with advanced cancera systematic review of the literature. Br J Cancer 2004;91:1050-62 [PUBMED]
- 31abc Dittrich R, Maltaris T, Hoffmann I, Oppelt PG, Beckmann MW, Mueller A. Fertility preservation in cancer patients. Minerva Ginecol. 2010 Feb;62(1):63-80. [PUBMED]
- 32ab Schmidt KT, Larsen EC, Andersen CY, Andersen AN. Risk of ovarian failure and fertility preserving methods in girls and adolescents with a malignant disease. BJOG. 2010 Jan;117(2):163-74. [PUBMED]
- 33ab Mitchell RT, Saunders PT, Sharpe RM, Kelnar CJ, Wallace WH. Male fertility and strategies for fertility preservation following childhood cancer treatment. Endocr Dev. 2009;15:101-34. Epub 2009 Mar 3. [PUBMED]
- 34ab Meirow D, Nugent D. The effects of radiotherapy and chemotherapy on female reproduction. Hum Reprod Update. 2001 Nov-Dec;7(6):535-43. [PUBMED]
- 35 Georgescu ES, Goldberg JM, du Plessis SS, Agarwal A. Present and future fertility preservation strategies for female cancer patients. Obstet Gynecol Surv. 2008 Nov;63(11):725-32. [PUBMED]
- 36 Miriam Lango. "Multimodal treatment for head and neck cancer." (2009) Surgical Clin N. America 89. p43-52 [PUBMED]
- 37 Jormain Cady. "Nutritional support during radiotherapy for head and neck cancer." (2006) Clinical Journal of Oncology Nursing. 11(6) p 875-880 [PUBMED]
- 38ab Miller, K., Gorcey, L., & McLellan, B. (2014). Chemotherapy-induced hand-foot syndrome and nail changes: a review of clinical presentation, etiology, pathogenesis, and management. Journal of the American Academy of Dermatology, 71(4), 787–94. http://doi.org/10.1016/j.jaad.2014.03.019 (Original work published octubre de 2014) [PUBMED]
- 39 Wilkes, G., & Doyle, D. (2005). Palmar-plantar erythrodysesthesia. Clinical journal of oncology nursing, 9(1), 103–6. (Original work published marzo de 2005) [PUBMED]
- 40 Wahab, A., Khakwani, M., Ehsan, H., & Bellam, N. (2020). Paclitaxel-Induced Palmar-Plantar Erythrodysesthesia. Cureus, 12(11), e11507. http://doi.org/10.7759/cureus.11507 (Original work published noviembre de 2020) [PUBMED]
- 41ab Lumachi F, Brunello A, Roma A, Basso U. Cancer-induced hypercalcemia. Anticancer Res. 2009 May;29(5):1551-5. [PUBMED]
- 42ab Lumachi F, Brunello A, Roma A, Basso U. Medical treatment of malignancy-associated hypercalcemia. Curr Med Chem. 2008;15(4):415-21. [PUBMED]
- 43ab
- 44 Goldner W. Cancer-Related Hypercalcemia. J Oncol Pract. 2016;12(5):426–432. doi:10.1200/JOP.2016.011155 [PubMed]
- 45ab Gafter-Gvili A, Fraser A, Paul M, Vidal L, Lawrie TA, van de Wetering MD, Kremer LC, Leibovici L. Antibiotic prophylaxis for bacterial infections in afebrile neutropenic patients following chemotherapy. Cochrane Database Syst Rev. 2012 Jan 18;1:CD004386. [PUBMED]
- 46 Vento S, Cainelli F. Infections in patients with cancer undergoing chemotherapy: aetiology, prevention, and treatment. Lancet Oncol. 2003 Oct;4(10):595-604. [PUBMED]
- 47 Heckman MA, Weil J, Gonzalez de Mejia E. Caffeine (1, 3, 7-trimethylxanthine) in foods: a comprehensive review on consumption, functionality, safety, and regulatory matters. J Food Sci. 2010 Apr;75(3):R77-87. [PUBMED]
- 48 Howell D, Oliver TK, Keller-Olaman S, Davidson J, Garland S, Samuels C, Savard J, Harris C, Aubin M, Olson K, Sussman J, Macfarlane J, Taylor C; as the Sleep Disturbance Expert Panel on behalf of the Cancer Journey Advisory Group of the Canadian Partnership Against Cancer. A Pan-Canadian practice guideline: prevention, screening, assessment, and treatment of sleep disturbances in adults with cancer. Support Care Cancer. 2013 May 25. [PUBMED]
- 49ab Wang Y, Oliver G. Current views on the function of the lymphatic vasculature in health and disease. Genes Dev. 2010 Oct 1;24(19):2115-26. [PUBMED]
- 50abcd Cormier JN, Askew RL, Mungovan KS, Xing Y, Ross MI, Armer JM. Lymphedema beyond breast cancer: a systematic review and meta-analysis of cancer-related secondary lymphedema. Cancer. 2010 Nov 15;116(22):5138-49 [PUBMED]
- 51ab Hinrichs CS, Watroba NL, Rezaishiraz H, Giese W, Hurd T, Fassl KA, Edge SB. Lymphedema secondary to postmastectomy radiation: incidence and risk factors. Ann Surg Oncol. 2004 Jun;11(6):573-80. [PUBMED]
- 52ab Fu MR, Ridner SH, Armer J. Post-breast cancer. Lymphedema: part 1. Am J Nurs. 2009 Jul;109(7):48-54; quiz 55. [PUBMED]
- 53ab Fu MR, Ridner SH, Armer J. Post-breast cancer lymphedema: part 2. Am J Nurs. 2009 Aug;109(8):34-41; quiz 42. [PUBMED]
- 54ab National Lymphedema Network. A Brief Overview. Accessed July 24, 2007. [http://www.lymphnet.org/lymphedemaFAQs/overview.htm]
- 55ab National Cancer Institute. Lymphedema. Accessed July 24, 2007 [http://www.cancer.gov/cancertopics/pdq/supportivecare/lymphedema/Patient/page2]
- 56 American Cancer Society. Understanding Lymphedema. Accessed on 8/3/2010 [http://www.cancer.org/docroot/MIT/content/MIT_7_2x_Understanding_Lymphedema.asp]
- 57 Badger C, Preston N, Seers K, Mortimer P. Benzo-pyrones for reducing and controlling lymphoedema of the limbs. Cochrane Database Syst Rev. 2004;(2):CD003140. [PUBMED]
- 58ab Lawenda BD, Mondry TE, Johnstone PA. Lymphedema: a primer on the identification and management of a chronic condition in oncologic treatment. CA Cancer J Clin. 2009 Jan-Feb;59(1):8-24. [PUBMED]
- 59 Bennett Britton TM, Purushotham AD. Understanding breast cancer-related lymphoedema. Surgeon. 2009 Apr;7(2):120-4. [PUBMED]
- 60ab Schmitz KH. Balancing lymphedema risk: exercise versus deconditioning for breast cancer survivors. Exerc Sport Sci Rev. 2010 Jan;38(1):17-24. [PUBMED]
- 61ab McNeely ML, Campbell K, Ospina M, Rowe BH, Dabbs K, Klassen TP, Mackey J, Courneya K. Exercise interventions for upper-limb dysfunction due to breast cancer treatment.Cochrane Database Syst Rev. 2010 Jun 16;6:CD005211. [PUBMED]
- 62ab McCausland LL. Dragon boat racing: life after breast cancer treatment. Am J Nurs. 2010 Oct;110(10):48-54. [PUBMED]
- 63abcd Morrow M, Mehrara B. "Prophylactic mastectomy and the timing of breast reconstruction." The British Journal of Surgery. 2009 Jan;96(1):1-2. [PUBMED]
- 64abc Zakaria S, Degnim AC. "Prophylactic mastectomy." Surg Clin North Am. 2007 Apr;87(2):317-31. [PUBMED]
- 65 Spear SL, Schwarz KA, Venturi ML, Barbosa T, Al-Attar A. "Prophylactic mastectomy and reconstruction: clinical outcomes and patient satisfaction." Plast Reconstr Surg. 2008 Jul;122(1):1-9. [PUBMED]
- 66abc Cordeiro PG. "Breast reconstruction after surgery for breast cancer." N Engl J Med. 2008 Oct 9;359(15):1590-601. [PUBMED]
- 67ab N. Kropf, C. M. McCarthy, J. J. Disa."Breast Cancer Local Recurrence After Breast Reconstruction."Handchir Mikrochir Plast Chir 2008; 40: 219-224 [PUBMED]
- 68ab Hu E, Alderman AK. "Breast reconstruction." Surg Clin North Am. 2007 Apr;87(2):453-67. [PUBMED]
- 69 Ross JS, Fletcher JA, Linette GP, Stec J, Clark E, Ayers M, Symmans WF, Pusztai L, Bloom KJ. "The HER-2/neu gene and protein in breast cancer 2003: biomarker and target of therapy." The Oncologist (2003); 8:307-325 [PUBMED]
- 70ab Parker PA, Youssef A, Walker S, Basen-Engquist K, Cohen L, Gritz ER, Wei QX, Robb GL. "Short-term and long-term psychosocial adjustment and quality of life in women undergoing different surgical procedures for breast cancer." Ann Surg Oncol. 2007 Nov;14(11):3035-6. [PUBMED]
- 71 Weiss B. Evaluation of multiple neurotoxic outcomes in cancer chemotherapy. Adv Exp Med Biol. 2010;678:96-112. [PUBMED]
- 72 Weiss B. Chemobrain: a translational challenge for neurotoxicology. Neurotoxicology. 2008 Sep;29(5):891-8. Epub 2008 Apr 9. [PUBMED]
- 73 Meyers CA. "How chemotherapy damages the central nervous system." Journal of Biology (2008)7(4): 11 [http://www.pubmedcentral.nih.gov/articlerender.fcgi?tool=pmcentrez&artid=2397491]
- 74 CancerCare Chemobrain Information Series Cognitive Problems After Chemotherapy. [http://www.cancercare.org/pdf/fact_sheets/fs_chemobrain_cognitive.pdf]
- 75 Torino F, Barnabei A, De Vecchis L, Appetecchia M, Strigari L, Corsello SM. Recognizing menopause in women with amenorrhea induced by cytotoxic chemotherapy for endocrine-responsive early breast cancer. Endocr Relat Cancer. 2012 Apr 10;19(2):R21-33. Print 2012 Apr. [PUBMED]
- 76ab Choueiri TK, Alemany CA, Abou-Jawde RM, Budd GT. Role of aromatase inhibitors in the treatment of breast cancer. Clin Ther. 2004 Aug;26(8):1199-214. [PUBMED]
- 77 Roush K. Managing menopausal symptoms. Am J Nurs. 2012 Jun;112(6):28-35. [PUBMED]
- 78ab Baumgart J, Nilsson K, Evers AS, Kallak TK, Poromaa IS. Sexual dysfunction in women on adjuvant endocrine therapy after breast cancer. Menopause. 2012 Sep 17. [Epub ahead of print] [PUBMED]
- 79 Jordan K, Sippel C, Schmoll HJ. Guidelines for antiemetic treatment of chemotherapy-induced nausea and vomiting: past, present, and future recommendations. Oncologist. 2007 Sep;12(9):1143-50. [PUBMED]
- 80 Frame DG.Best practice management of CINV in oncology patients: I. Physiology and treatment of CINV. Multiple neurotransmitters and receptors and the need for combination therapeutic approaches. J Support Oncol. 2010 Mar-Apr;8(2 Suppl 1):5-9. [PUBMED]
- 81 Wickham R. Best practice management of CINV in oncology patients: II. Antiemetic guidelines and rationale for use. J Support Oncol. 2010 Mar-Apr;8(2 Suppl 1):10-5. [PUBMED]
- 82 Dropcho EJ. Neurotoxicity of cancer chemotherapy. Semin Neurol. 2010 Jul;30(3):273-86. Epub 2010 Jun 24. [https://www.thieme-connect.com/DOI/DOI?10.1055/s-0030-1255217] [PUBMED]
- 83 Tofthagen C, Overcash J, Kip K. Falls in persons with chemotherapy-induced peripheral neuropathy. Support Care Cancer. 2011 Mar 5. [Epub ahead of print] [http://www.springerlink.com/content/lj27414666214x2g/] [PUBMED]
- 84abc LS Schwartzber. Neutropenia: Etiology and Pathogenesis. Clinical Cornerstone. 2006; 8 [Suppl 5]: S5-S11. [PUBMED]
- 85 Vissink A, Jansma J, Spijkervet FK, Burlage FR, Coppes RP. Oral sequelae of head and neck radiotherapy. Crit Rev Oral Biol Med. 2003;14(3):199-212. [PUBMED]
- 86 Sun HB, Gao XJ, Deng J, Li NY, Lu HJ. Progress of oral sequelae during head-neck radiotherapy. Chin J Dent Res. 2010;13(1):51-5. [PUBMED]
- 87 Djuric M, Cakic S, Hadzi-Mihailovic M, Petrovic D, Jankovic L. Oral status in patients receiving 5-fluorouracil for colorectal cancer. J BUON. 2010 Jul-Sep;15(3):475-9. [PUBMED]
- 88 Dodd MJ, Miaskowski C, Greenspan D, MacPhail L, Shih AS, Shiba G, Facione N, Paul SM. Radiation-induced mucositis: a randomized clinical trial of micronized sucralfate versus salt & soda mouthwashes. Cancer Invest. 2003;21(1):21-33. [PUBMED]
- 89 Clarkson JE, Worthington HV, Furness S, McCabe M, Khalid T, Meyer S. Interventions for treating oral mucositis for patients with cancer receiving treatment. Cochrane Database Syst Rev. 2010 Aug 4;8:CD001973. [PUBMED]
- 90 Keefe DM, Sonis ST, Bowen JM. Emerging drugs for chemotherapy-induced mucositis. Expert Opin Emerg Drugs. 2008 Sep;13(3):511-22. [PUBMED]
- 91 Worthington HV, Clarkson JE, Eden OB. Interventions for preventing oral mucositis for patients with cancer receiving treatment. Cochrane Database Syst Rev. 2007 Oct 17;(4):CD000978. [PUBMED]
- 92 Brennan F, Carr DB, Cousins M. Pain management: a fundamental human right. Anesth Analg. 2007 105(1):205-21 [PUBMED]
- 93 Weiss SC, Emanuel LL, Fairclough DL, et al.: Understanding the experience of pain in terminally ill patients. Lancet 357 (9265): 1311-5, 2001 [PUBMED]
- 94ab The National Cancer Institute. Pain. U.S. National Institutes of Health. Accessed Aug. 8, 2007. [http://www.cancer.gov/cancertopics/pdq/supportivecare/pain/]
- 95 Stark D, Kiely M, Smith A, et al. Anxiety disorders in cancer patients: their nature, associations, and relation to quality of life. J Clin Oncol (2002) 20(14): 3137-48 [PUBMED]
- 96 Patrick DL, Ferketich SL, Frame PS, et al.: National Institutes of Health State-of-the-Science Conference Statement: Symptom Management in Cancer: Pain, Depression, and Fatigue, J Natl Cancer Inst. (2003) 95(15): 1110-7 [PUBMED]
- 97 Ciaramella A, Poli P: Assessment of depression among cancer patients: the role of pain, cancer type and treatment. Psychooncology (2001) 10 (2): 156-65 [PUBMED]
- 98 Breitbart W, Chochinov HM, Passik SD. Psychiatric symptoms in palliative medicine. In: Doyle D, Hanks G, Cherny N, Calman K (eds). The Oxford textbook of palliative medicine, 3rd edn. Oxford: Oxford University Press, 2004:74671.
- 99 Liu, Z., Schwimer, J., Liu, D., Greenway, F. L. et al., Black raspberry extract and fractions contain angiogenesis inhibitors, J. Agric. Food. Chem. 2005, 53, 39093915 [PUBMED]
- 100 Scanlon M, Blaes A, Geller M, Majhail NS, Lindgren B, Haddad T. Patient Satisfaction with Physician Discussions of Treatment Impact on Fertility, Menopause and Sexual Health among Pre-menopausal Women with Cancer. J Cancer. 2012;3:217-25.
- 101 Sobecki JN, Curlin FA, Rasinski KA, Lindau ST. What We Don't Talk about When We Don't Talk about Sex(1) : Results of a National Survey of U.S. Obstetrician/Gynecologists. J Sex Med. 2012 Mar 22.
- 102 Kyrdalen AE, Dahl AA, Hernes E, Småstuen MC, Fosså SD. A national study of adverse effects and global quality of life among candidates for curative treatment for prostate cancer. BJU Int. 2012 Jun 6. doi: 10.1111/j.1464-410X.2012.11198.x. [Epub ahead of print] [PUBMED]
- 103 Lewis PE, Sheng M, Rhodes MM, Jackson KE, Schover LR. Psychosocial concerns of young African American breast cancer survivors. J Psychosoc Oncol. 2012 Mar;30(2):168-84. [PUBMED]
- 104 Ussher JM, Perz J, Gilbert E. Information needs associated with changes to sexual well-being after breast cancer. J Adv Nurs. 2012 Apr 15. doi: 10.1111/j.1365-2648.2012.06010.x. [Epub ahead of print] [PUBMED]
- 105 Den Oudsten BL, Traa MJ, Thong MS, Martijn H, De Hingh IH, Bosscha K, van de Poll-Franse LV. Higher prevalence of sexual dysfunction in colon and rectal cancer survivors compared with the normative population: A population-based study. Eur J Cancer. 2012 May 16. [Epub ahead of print] [PUBMED]
