Una de las causas principales del fracaso en el tratamiento del cáncer es el desarrollo de la resistencia a los medicamentos por parte de las células cancerígenas. Este es un problema muy grave puesto a que provoca la recurrencia de la enfermedad o incluso la muerte. Esta sección tiene como objetivo presentar algunas de las principales formas en que las células cancerígenas pueden resistir los tratamientos. Es posible que múltiples mecanismos de resistencia puedan ocurrir en un caso singular. Esta página contiene información sobre:
- La selección de células resistentes (panorama general)
- Amplificación de genes
- Resistencia a múltiples fármacos
- Barrera hematoencefálica
- Cambios en las moléculas de destino
Vista cercana a la resistencia a medicamentos: metotrexato
El estudio de las funciones del metotrexato ha permitido comprender mejor el desarrollo de la resistencia a los medicamentos. La célula puede adquirir inmunidad a los efectos de este antagonista de folato a través de tres mecanismos distintos:
-
La disminución de la concentración del fármaco en la célula: la concentración del metotrexato dentro de la célula puede verse reducida a causa de un cambio en el sistema de transporte que mueve el fármaco al interior de la célula. Si el número de canales que emplea el metotrexato para desplazarse se reduce, habrá menos cantidad del fármaco dentro de la célula. Además, la concentración del fármaco en la célula se regula mediante la alteración de la actividad del metabolismo. Cuando el medicamento se metaboliza, se elimina con más facilidad fuera de la célula, disminuyendo su concentración y por ende, su actividad dentro de la célula.1
-
El aumento de la concentración de la proteína DHFR en la célula: la amplificación del gen DHFR provoca un aumento en la cantidad de su producto proteico. Se ha demostrado que este incremento se correlaciona con una reacción corporal al tratamiento con metotrexato reducida.1
-
Mutaciones en el gen DHFR que reducen la cantidad de la proteína DHFR: unión de metotrexato: el metotrexato debe unirse a la proteína DHFR para prevenir su actividad. Si un cambio genético altera la región de unión de la DHFR de una manera que reduce la unión de metotrexato, la DHFR continuará activando los folatos y la eficacia del tratamiento disminuirá. 1
Todos estos resultados se han relacionado con el aumento de la resistencia al metotrexato, una de las principales complicaciones del tratamiento con el fármaco.2
La resistencia a los medicamentos de quimioterapia es un factor clave en el fracaso de muchos tratamientos.
Aprenda cómo se descubren y desarrollan los medicamentos contra el cáncer.
La selección de células resistentes
La selección de células cancerígenas resistentes a un medicamento en particular: si bien se presume que la mayoría de los cánceres surgen de una sola célula precursora, sería un error considerar que un tumor consiste en una colección de células genéticamente idénticas. Una de las características del cáncer es el aumento de la inestabilidad genética y las tasas de mutación. Estos cambios significan que las células cancerígenas en división adquieren cambios genéticos (mutaciones) a un ritmo elevado. Por lo tanto las células pertenecientes al mismo tumor, aunque similares, NO son idénticas. Cuando se las expone a un medicamento contra el cáncer, las células que son sensibles a los efectos del medicamento mueren. Por otro lado, las resistentes sobrevivirán y se multiplicarán. El resultado es el nuevo crecimiento de un tumor que no tiene sensibilidad al fármaco original. A continuación se describen varias razones de la existencia de las células resistentes a los fármacos iniciales en el tumor original. Por esta razón, y otras, los medicamentos de quimioterapia a menudo se administran en combinación. Si bien la probabilidad de que una célula tumoral en particular sea resistente a varios medicamentos, especialmente a aquellos que atacan diferentes procesos celulares, es poco probable que una gran cantidad de células cancerígenas en un tumor lo haga una posibilidad real.3
Amplificación de genes
Como se describió en las secciones anteriores, los medicamentos contra el cáncer funcionan mediante una variedad de mecanismos. ¿Cómo es posible que las células cancerígenas se vuelvan resistentes a estos diferentes fármacos? A continuación se enumeran algunas de las formas comunes en que las células cancerosas evitan la muerte celular frente a la quimioterapia y otros tratamientos.
Mayor expresión de proteínas de objetivo: algunos medicamentos contra el cáncer, como el metotrexato, están diseñados para inhibir enzimas específicas activas en vías clave que controlan el crecimiento y la división celular. El aumento de la expresión (transcripción) del gen que controla los niveles de estas molécula de objetivo puede provocar un gran aumento en la cantidad de las mismas en la célula. Dado que la concentración del fármaco en la célula está limitada por las dosis que se pueden administrar, el aumento del número de moléculas de destino significa que muchos de los objetivos no se ven afectados por el fármaco. Son demasiados para la cantidad de moléculas de fármaco presentes. En la siguiente animación se puede observar que en la primera situación, todas las moléculas 'objetivo' (verde) están unidas por el fármaco (rojo). En la segunda situación, se presentan demasiadas moléculas de destino. En una célula, esto significaría que la eficacia del fármaco disminuiría, quizás hasta un punto en el que ya no ralentice el crecimiento celular. 3
Un mecanismo por el cual la expresión de los genes de destino puede elevarse es mediante el proceso de la amplificación de genes. Este proceso implica la replicación selectiva de una región de un cromosoma. Este proceso se puede repetir muchas veces, produciendo muchas copias de esa región en particular. El evento de amplificación del gen se representa esquemáticamente a continuación. El proceso de replicación normal se muestra a la izquierda y la amplificación de una porción del cromosoma se muestra a la derecha.
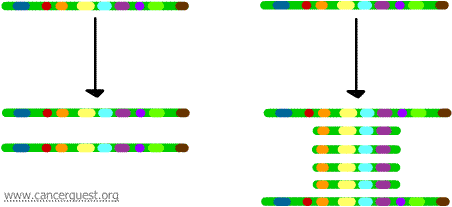
Cada uno de los genes dentro de la porción amplificada del cromosoma puede transcribirse, lo que lleva a la producción de una gran cantidad de proteínas codificadas por esos genes.1
Resistencia a múltiples medicamentos
Fracaso de los medicamentos para ingresar a la célula de destino y/o expulsión del medicamento: Existen varias razones por las cuales los medicamentos no logran alcanzar niveles terapéuticos dentro de las células cancerígenas. Uno de los problemas más frecuentes es la amplificación de un gen comúnmente conocido como MDR1 que permite la resistencia a múltiples fármacos. Otro nombre común para el producto proteico es la Glucoproteína-P. Este gen codifica la producción de dicha proteína transmembrana que tiene la capacidad de a) evitar que ciertos medicamentos entren en una célula y b) expulsar medicamentos de la célula una vez que hayan ingresado. Esta combinación de capacidades hace que la Glucoproteína-P sea muy eficaz en reducir las concentraciones intracelulares de una variedad de agentes de quimioterapia. Si bien la función normal de esta proteína no tiene nada que ver con los medicamentos de quimioterapia, a menudo es la razón del fracaso de los medicamentos de quimioterapia. La prevención de la entrada y la expulsión de drogas se ilustra en la siguiente animación. 1
La importancia de la resistencia a fármacos mediada por el gen MDR ha impulsado las varias investigaciones de fármacos diseñados para inhibir la actividad de esta proteína. 4 Además, la MDR se está examinando como un tratamiento de terapia génetica que podría usarse para aumentar la tolerancia a los medicamentos en personas que se someten a quimioterapia. El gen MDR se inserta en células madre de la médula ósea que luego se vuelven a introducir al paciente. El aumento de la expresión del MDR en las células de la médula ósea las hace menos susceptibles a los efectos nocivos de los fármacos y permite que el paciente tolere dosis más altas de los fármacos de quimioterapia. Se espera que el aumento de los niveles de los medicamentos elimine el cáncer de manera más eficaz.5
Para aprender mas acerca de MDR, visite la OMIM.
Barrera hematoencefálica
Según el tamaño y la ubicación del tumor, es posible que los tratamientos que se estén utilizando no puedan acceder a las células de destino. En los tumores grandes, las porciones centrales pueden ser difíciles de alcanzar debido al suministro limitado de sangre al tumor. Se presenta un problema diferente en el tratamiento de cánceres localizados en la cavidad cerebral. El cerebro recibe nutrientes a través de una red de vasos sanguíneos, construidos de una manera poco diferente a la mayoría del sistema circulatorio. Los cambios en estos vasos obstaculizan el cruce de varios tipos de moléculas hacia el espacio que rodea al cerebro. El movimiento restringido de moléculas a través de estos vasos se denomina barrera hematoencefálica. Por esta razón, ciertos medicamentos son ineficaces contra los tumores cerebrales. El proceso de movimiento selectivo a través de la barrera hematoencefálica se muestra a continuación.3
Cambios en las moléculas de objetivo
La molécula de objetivo está ausente: es posible que el objetivo de un tratamiento en particular se pierda durante la progresión del desarrollo del cáncer. Un ejemplo sería la pérdida del receptor de estrógeno (RE) de las células de cáncer de mama o de ovario. Este cambio teóricamente haría que el uso del fármaco antiestrógeno tamoxifeno fuera mucho menos efectivo. La pérdida del RE en estas células es una indica que las células ya no dependen de la presencia del estrógeno como estímulo para el crecimiento. Por esta razón, la presencia o ausencia del receptor del estrógeno a menudo se determina durante la fase inicial del diagnóstico de cáncer de mama y de ovario. 3
La molécula de objetivo presenta alteraciones: la mutación genética es común en las células cancerígenas. La exposición a los medicamentos de quimioterapia puede matar las células que tienen una versión normal de un objetivo en particular, al tiempo que evita las que han adquirido una versión modificada del gen. Si bien la versión poco alterada del gen aún puede funcionar en la célula, ese fármaco en particular ya no puede inhibirla. El proceso se describe a continuación.3
Un ejemplo del proceso anterior es la selección de resistencia a los medicamentos en pacientes tratados con el inhibidor de quinasas Gleevec®. Varias investigaciones recientes han identificado mutaciones específicas en el gen de objetivo provocan la resistencia hacia el fármaco.6
- 1abcde Bredel M, Zentner J. "Brain-tumour drug resistance: the bare essentials." Lancet Oncol (2002). 3(7): 397-406. [PUBMED]
- 2 Physician's Desk Reference, 56th ed., 2002. Medcial Economics: Thomson Healthcare.
- 3abcde Gottesman MM. "Mechanisms of cancer drug resistance." Annu Rev Med (2002). 53: 615-27. [PUBMED]
- 4 Xenova Group. Tariquidar. (August 2002) [http://www.xenova.co.uk/dc_xr9576.html]
- 5 Carpinteiro A, Peinert S, Ostertag W, Zander AR, Hossfeld DK, Kuhlcke K, Eckert HG, Baum C, Hegewisch-Becker S. "Genetic protection of repopulating hematopoietic cells with an improved MDR1-retrovirus allows administration of intensified chemotherapy following stem cell transplantation in mice." Int J Cancer (Apr 10 2002). 98(5):785-92. [PUBMED]
- 6 Shah NP, Nicoll JM, Nagar B, Gorre ME, Paquette RL, Kuriyan J, and Sawyers CL. "Multiple BCR-ABL kinase domain mutations confer polyclonal resistance to the tyrosine kinase inhibitor imatinib (STI571) in chronic phase and blast crisis chronic myeloid leukemia." Cancer Cell (August, 2002). 2(2): 117-125. [PUBMED]
