Ese video fue hecho por la Sociedad americana de cáncer (American Cancer Society)
- ¿Cuál es la diferencia entre la quimioterapia y la radioterapia?
- ¿Cómo funciona la radioterapia?
- Tipos de cáncer que se tratan con la radioterapia
- Planificación
- Tipos de Radioterapia
- Radioterapia de haz externo
- Terapia con protones
- Terapia con fotones
- ¿Cuál es la diferencia entre la terapia con protones y con fotones?
- Braquiterapia
- Radioterapia de haz externo
- La radioterapia y la cirugía
- Las ventajas y desventajas de la radioterapia
- Los posibles efectos secundarios de la radioterapia
- El futuro de la radioterapia
- Conozca el flujo: Radioterapia
- Preguntas frecuentes acerca de la radioterapia
¿Cuál es la diferencia entre la quimioterapia y la radioterapia?
La radioterapia utiliza partículas u ondas de alta energía que matan a células cancerígenas. Todo tipo de célula crece y se reproduce con fines de crear células nuevas que remplazan a aquellas que se han envejecido o que presentan daños. En comparación con las células normales, las células cancerígenas se reproducen de manera descontrolada y a velocidades más rápidas. Las partículas (u ondas) de alta energía matan a células cancerígenas al provocar daños en la información genética (ADN). El ADN contiene información que se emplea para controlar el crecimiento y la división celular.1
La radioterapia es un tratamiento localizado, pues los rayos de alta energía se dirigen directamente hacia el cáncer. Los expertos hacen lo posible para evitar el contacto entre las células saludables y la radiación. Ya que esta terapia se enfoca en un área específica del cuerpo, no es muy eficaz en el tratamiento de cánceres que ya se han proliferado hacia otros sitios. La radioterapia se utiliza para curar o reducir el cáncer en sus etapas tempranas, para prevenir la recurrencia del cáncer, para tratar a síntomas de cánceres avanzados y a cánceres que han regresado. 1
Por otro lado, la quimioterapia cuenta con el uso de medicamentos para tratar el cáncer. A diferencia de la radioterapia que se concentra en una región específica del cuerpo, los fármacos de la quimioterapia recorren el cuerpo entero. La quimioterapia se emplea cuando los tumores no logran ser removidos mediante la cirugía, cuando el cáncer se ha propagado desde el tumor original hacia otras partes del cuerpo y cuando los doctores no logran determinar si el cáncer se ha proliferado o no. Al igual que la radioterapia, los medicamentos quimioterapéuticos se enfocan en la división y actividad de las células cancerígenas con fines de matarlas. 2
El uso de la quimioterapia puede curar el cáncer, retrasar la propagación del cáncer y disminuir el dolor provocado por la misma enfermedad. Ya que los fármacos quimioterapéuticos afectan tanto a células saludables como a cancerígenas, los médicos deben administrar dosis (calculadas para cada paciente) que logran mantener un equilibrio entre la muerte de las células cancerígenas y la supervivencia de las células saludables.3
Cómo funciona la radioterapia
Vea la entrevista completa con el Dr. Jonathon Beitler.
La terapia con radiación (o radioterapia) es una técnica eficaz para encoger tumores. Este tipo de tratamiento emplea ondas de alta energía que se dirigen hacia el área donde se encuentran las células cancerígenas. Estas ondas interrumpen varios procesos celulares involucrados en la división celular, provocando la muerte de las células cancerígenas.4 Consecuentemente, la muerte de las células de cáncer encoge al tumor. Una desventaja de la radioterapia es que la radiación no se dirige específicamente hacia las células cancerígenas, por lo que también puede perjudicar a las células sanas.
La reacción de los tumores y de los tejidos normales hacia la radiación depende de cómo el crecimiento de los mismos se llevó a cabo antes y durante el tratamiento.5 La radiación mata a las células al interactuar con el ADN y otros objetivos moleculares. La muerte no es instantánea sino que ocurre cuando las células intentan dividirse pero fracasan mediante un proceso conocido como mitosis abortiva. Por esta razón, el daño celular proveniente de la radiación ocurre con más frecuencia y velocidad en tejidos compuestos por células que se dividen rápidamente.6
Al acelerar la división de las células restantes, el tejido normal remplaza las células que murieron durante el tratamiento con radiación. Por otro lado, como resultado de la reducción en el tamaño del tumor, las células tumorígenas se dividen lentamente después de la radioterapia. La velocidad del encogimiento del tumor depende del equilibrio entre la producción y la muerte de las células. Los carcinomas, un tipo de cáncer caracterizado por una división celular bastante rápida, suelen reacciona bien a la radioterapia. Una dosis apropiada de la radiación correspondiente a las características específicas del tumor puede retrasar el crecimiento cancerígeno al terminar la terapia. Para prevenir que el tumor crezca de nuevo, comúnmente se administra la radioterapia en conjunto con la quimioterapia y/o una cirugía.7
Tipos de cáncer que se tratan con la radioterapia
Vea la entrevista completa con el Dr. Jonathon Beitler.
La radioterapia puede tratar a varios tipos de cáncer. Aproximadamente el 60% de casos requieren el uso de la radioterapia. 8 A continuación se encuentra un listado de algunos de los tipos de cáncer que se tratan mediante la radioterapia: cáncer de próstata, de piel (melanoma), de cabeza/cuello, de garganta, de laringe, de pecho (mama), de cerebro, de colon (colorrectal), de ovario, de útero, pulmonar, óseo y la leucemia.
Algunos tumores reaccionan mejor a la radioterapia que otros. La cantidad y el tipo de radiación necesaria depende de cada caso individual, tomando en consideración el tamaño del tumor, la etapa del cáncer, la ubicación del tumor, el estado de salud del paciente, el método de emisión de la radiación y la dosis total. 5
Se considera que algunos tipos de cáncer son más reactivos a la radioterapia en comparación con otros. En algunos de estos casos, la radiación puede detener el crecimiento del tumor con éxito sin perjudicar permanentemente el tejido normal adyacente. Si el tratamiento de estos tumores empieza en una etapa temprana (antes de la metástasis), la probabilidad de una cura completa es alta. 5
Tipos de cáncer en esta categoría:
- cáncer de piel y labio
- cáncer de cabeza y cuello
- cáncer de seno
- cáncer del cuello uterino y endometrio
- cáncer de próstata
- enfermedad de Hodgkin y linfoma extranodal local
- seminoma de testículo y disgerminoma de ovario
- meduloblastoma, germinoma pineal y ependimoma
- retinoblastoma
- melanoma de coroides
Otros tumores cuya reacción a la radiación es limitada pero que se pueden curar con terapias combinadas:
- tumor de Wilms
- rabdomiosarcoma
- cáncer colorrectal
- carcinoma de tejido blando
- carcinoma embrionario testicular
Muchos otros cánceres se pueden curar mediante la radiación, pues es difícil detectarlos en sus etapas tempranas y/o crecen a velocidades mucho más altas. Es difícil tratar a tumores ubicados específicamente en tejidos sensibles con la dosis necesaria para eliminarlos. También se sabe que la radiación es poco efectiva en contra de tumores altamente metastáticos. En pocas instancias, se ha logrado la cura después de la cirugía, la radioterapia, o la combinación de ambas.5
Planificando la radioterapia
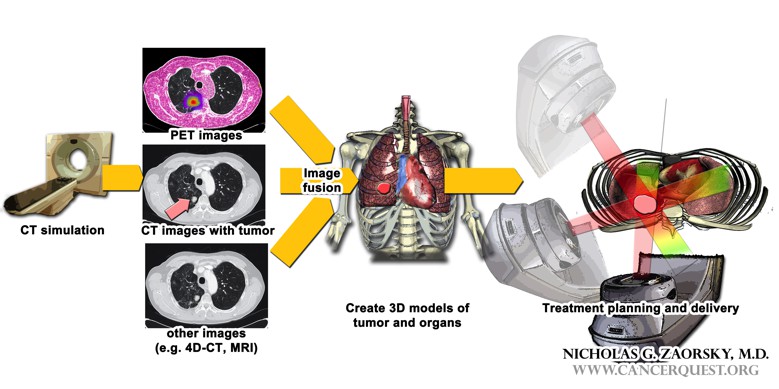
La radioterapia se puede administrar por sí sola o en conjunto con otros tratamientos (terapias sistémicas, cirugía) con el objetivo de curar o estabilizar el cáncer. Al igual que otras terapias, la decisión acerca del uso de la radiación en el tratamiento del cáncer depende de una variedad de factores, por ejemplo: el tipo de cáncer, el estado de salud del paciente, la etapa del cáncer y la ubicación del tumor. Previo a la radioterapia se crean modelos del tumor y sus alrededores en 3D, pues la radiación se debe dirigir al tumor con precisión para evitar el contacto con los tejidos normales.
Radioterapia - planificación y lógica
La radiación puede provocar daños tanto en tejidos normales como en cancerígenos, por lo cual el enfoque de la radioterapia consta en maximizar el daño ocasionado en las células de cáncer y minimizarlo en los tejidos normales. Este tratamiento se basa en la alta sensibilidad ante la radiación que poseen las células en división rápida (células cancerígenas por ejemplo); además, es menos probable que las células cancerígenas logren regenerarse después de sufrir dichas lesiones en comparación con los tejidos normales. Las técnicas que se emplean en una radioterapia dependen del propósito del tratamiento, del tipo de cáncer, del grado de propagación y de la ubicación del cáncer.
Planificación
Previo a cualquier radioterapia, el paciente debe someterse a procedimientos de imagen médica (ej. tomografías, resonancias magnéticas, etc...) para obtener la información necesaria para comenzar el tratamiento; para la radioterapia externa, este proceso se conoce como la simulación. Generalmente, las imágenes se 'fusionan' para proveer información detallada de la extensión del tumor y los órganos circundantes. Se crean modelos tridimensionales del tumor y sus órganos circundantes, mediante el uso de un programa de computadora. Luego, un equipo de físicos, dosimetristas y médicos crean un itinerario del tratamiento con fines de maximizar la eficacia de la radioterapia mientras se minimiza el daño colateral a los tejidos normales.
Tipos de Radioterapia

-
La radioterapia externa utiliza rayos de alta energía producidos por una máquina que los dirige hacia el tumor.

-
La radiación interna o braquiterapia utiliza una fuente radioactiva que se introduce del cuerpo, dentro o cerca del tumor, que secreta partículas energizadas que atacan a las células cancerígenas.
-
La radiación sistémica involucra la introducción de químicos radioactivos al cuerpo, oralmente o mediante inyecciones intravenosas.
Radioterapia externa
La radioterapia externa se lleva a cabo mediante una mesa de tratamiento (la estructura negra en la imagen superior), sobre cual el paciente se tiende. Una fuente externa de radiación dirige los rayos hacia el tumor que se analizó durante la planificación, minimizando la cantidad de radiación que entra en contacto con los tejidos cercanos . El paciente está despierto durante el tratamiento, no siente los rayos de la radiación, y puede reanudar sus actividades inmediatamente después de la terapia.
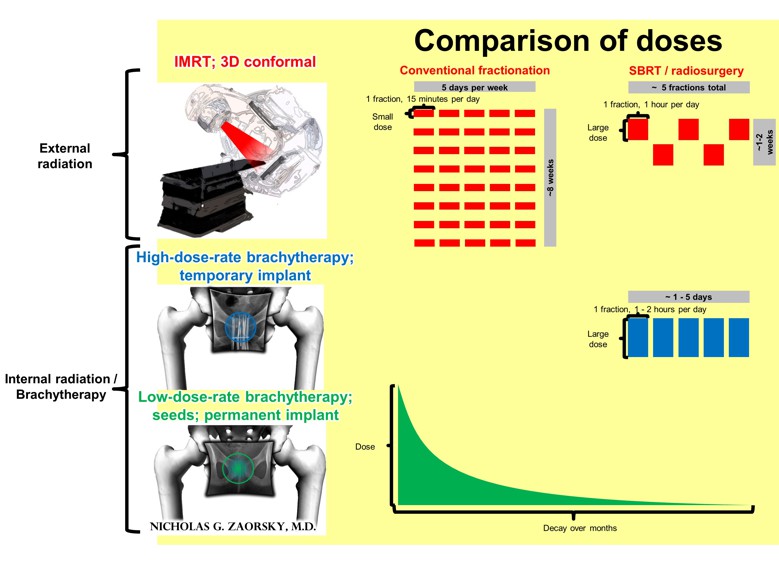
Los tipos más comunes de radiación externa son: (1) la radioterapia de intensidad modulada (abreviada como IMRT por sus siglas en inglés) y (2) la radioterapia conformada de tres dimensiones (abreviada como RT3D). La IMRT es un tipo de radioterapia externa que utiliza un colimador multilámina, un dispositivo compuesto por láminas individuales de un material con un alto número atómico que es capaz de moverse independientemente dentro y fuera de la trayectoria que sigue un haz de partículas según la forma del tumor, además de algunos algoritmos elaborados en la planificación avanzada del tratamiento que facilitan la optimización inversa del posicionamiento del colimador en la administración de dosis complejas. En comparación con la RT3D, las dosis de radiación que se administran en la IMRT ejercen menos efectos sobre los tejidos normales alrededor del tumor.
El fraccionamiento tradicional de la dosis de la radioterapia externa consta en una dosis pequeña por 15 minutos diarios, 5 días a la semana por 2 a 8 semanas (la duración total del tratamiento depende del propósito de la terapia y de los tratamientos adicionales que recibe el paciente). Por otro lado, las radioterapias hipofraccionadas (ej. radioterapia estereotáctica, radiocirugía estereotáctica) se caracterizan por la administración de una dosis grande al tumor, dividida en cinco o menos fracciones. El tipo de fraccionamiento que se elige depende de muchos factores.
Radioterapia de fotones
La terapia de fotones utiliza rayos de alta energía compuesto por partículas energizadas denominadas fotones. La radiación con fotones inhibe la actividad molecular de las células cancerígenas, interfiriendo con sus funciones celulares. Los tipos de radiación de fotones más comunes son:
- Rayos Gamma: productos de la desintegración de isótopos radioactivos de elementos como el cobalto-60 y el radio.
- Rayos X: producidos en máquinas que excitan a los electrones con tubos de rayos catódicos o aceleradores lineales.9
Estas partículas de alta energía se producen dentro de una máquina denominada "acelerador lineal", muchas veces llamado "linac" por su abreviación en inglés. Este aparato se utiliza para dirigir los haces de fotones hacia los tumores. 10 No obstante, la terapia de fotones también puede lesionar a las células sanas del cuerpo.11 Por ende, aquellos doctores que administran este tipo de terapia deben asegurarse de mantener la dosis alta dirigida hacia el tumor mientras que el daño colateral de las células sanas se mantenga minimizado. Para lograr esto, los médicos toman ciertas medidas12:
-
Dirigir el haz de fotones hacia el tumor de tal manera de que la radiación no se aproxime a órganos vitales
-
Dirigir el haz de fotones hacia el tumor desde distintos ángulos para que las células sanas no se expongan a la radiación por tiempos prolongados e innecesarios
-
Dividir la dosis total de la radiación en dosis más pequeñas y administrarlas en múltiples sesiones de tratamiento
El paciente se tiende sobre una mesa mientras que el linac se mueve a su alrededor emitiendo los haces de fotones desde distintos ángulos. Una sesión de tratamiento normalmente dura entre 10 a 30 minutos. Este procedimiento no requiere hospitalización, y se lleva a cabo 5 veces por semana. Ya que la radioterapia externa consta en la introducción de haces externos hacia el interior del cuerpo, los tejidos normales que entran en contacto con la radiación pueden sufrir lesiones. Los tratamientos se programan con esto en mente para que el cuerpo tenga suficiente tiempo para recuperarse.13
Radioterapia de protones
Este tipo de radioterapia se caracteriza por su uso de un grupo de partículas pequeñas denominadas protones. Los protones son muy eficaces al matar células, y además, la radioterapia de protones no lesiona a tejidos normales con tanta severidad en comparación con el tratamiento con fotones debido a su mecanismo de emisión enérgica. Por ende, se puede administrar una dosis más alta de radiación sin afectar a muchas células sanas. 14
Una máquina conocida como sincrotrón 'acelera' los protones y los emite en haces. La velocidad inicial de las partículas cargadas eléctricamente determina la profundidad a la que el haz alcanzará dentro del cuerpo previo a la emisión de energía, mientras que la fuerza del haz (el impacto o la cantidad de energía que emite) determina la dosis de radiación que se dirigirá hacia el tumor. 12
Un paciente se somete a sesiones de radioterapia de protones alrededor de 5 veces por semana por varias semanas o meses, dependiendo de su condición. La sesión completa dura entre 30 a 45 minutos, pero la emisión de protones en sí solamente se demora un minuto. La radiación no se siente, y por ende el tratamiento no causa dolor. Para monitorear la eficacia del tratamiento, los médicos realizan estudios de imagen, tal como las tomografías computarizadas. 15
La radioterapia con protones es infrecuente en la práctica clínica, pues los equipos necesarios con muy complejos y costosos, sin embargo tiene varias ventajas. Este tipo de tratamiento permite que se administren dosis altas de radiación sin lesionar a los tejidos próximos con mucha severidad. Por ende, el tratamiento podría ser más eficaz y reducir los efectos secundarios.
¿Cuál es la diferencia entre las radioterapias con fotones y protones?
Aunque ambos tratamientos sean tipos de radioterapia, el uso de fotones y protones se distinguen por dos diferencias principales.
a) El tipo de partícula que se dirige hacia el tumor: los fotones, como los rayos-X por ejemplo, se emiten en forma de ondas que no cambian mientras transmiten energía durante todo el proceso de emisión. Por otro lado, el protón es una partícula muy pequeña (sub-atómica) con una carga electrónica positiva; la profundidad dentro del cuerpo que logra alcanzar un protón depende de su velocidad al emitirse. 16
b) El efecto que ejerce la radiación sobre la células cercanas al tumor: La energía que se encuentra en los fotones (ej. Rayos-X) se absorbe gradualmente mientras que el haz se mueve a través de los tejidos, proceso en el cual varios tejidos sufren lesiones hasta que los fotones entren en contacto con el tumor. Si el tumor no absorbe la energía restante del haz en su totalidad, los fotones continúan moviéndose a través de las células sanas, ocasionando la lesión o la muerte de las mismas hasta que el haz salga del cuerpo del paciente. 16
Los protones emiten toda su energía en un solo instante. No ocasionan ningún daño celular hasta que emitan su energía en su totalidad de una vez. La distancia que un protón recorre previo a la emisión de la energía se determina según la velocidad a la que se mueve. Los haces de protones se emiten a velocidades que causan que casi toda la energía se disperse dentro del tumor. Ya que toda la energía de la radiación se dirige hacia el tumor, poca energía entra en contacto con los tejidos próximos al tumor, previniendo su lesión. 17
Usualmente, la radioterapia de fotones se administra mediante varios haces débiles enfocados en el tumor. La radioterapia de fotones involucra a un solo haz. Ningún tipo de haz es visible.
Braquiterapia
La braquiterapia es una especie de radioterapia que consta en colocar la fuente de radiación dentro o junto al área que requiere tratamiento. El tratamiento se lleva a cabo con cápsulas o cables que contienen químicos radioactivos. Usualmente, la fuente radioactiva se introduce al cuerpo utilizando agujas o un catéter. Para determinar la ubicación exacta en la cual se debe colocar la fuente radioactiva, los médicos se guían con distintos exámenes de imagen, como las ecografías o tomografías computarizadas. Las fuentes radioactivas dispensan partículas energizadas que se introducen dentro de las células cancerígenas cercanas y las matan. Los tumores afectados por la braquiterapia mueren por dentro. Las dosis de radiación de la braquiterapia están diseñadas para atacar a todo el tejido cancerígeno sin lesionar a los tejidos normales próximos. Algunos efectos secundarios de la braquiterapia son: dolor, hinchazón y/o sangrado en el área donde se encuentra la fuente radioactiva. 18
Los tipos de cáncer que se tratan con la braquiterapia incluyen a:
- Cáncer de próstata
- Cáncer de cuello uterino
- Cáncer de mama
- Cáncer pulmonar
- Cáncer rectal
- Cáncer del ojo
- Cáncer de piel
Dependiendo de cada caso, la braquiterapia se puede administrar mediante dosis altas (se abrevia como HDR por sus siglas en inglés) o bajas (se abrevia como LDR por sus siglas en inglés). Normalmente se le seda al paciente con anestesia general durante una sesión de braquiterapia. En la mayoría de los casos el paciente puede reanudar su actividades normales después de unos pocos días.
En la braquiterapia HDR, se utiliza una máquina que dispensa una pequeña fuente radioactiva (generalmente el iridio 192) a través de una aguja. Luego, la fuente radioactiva emite altas dosis de radiación por unos minutos divididos en 'fracciones', durante 1-10 días. La máquina utilizada en la braquiterapia HDR facilita el control sobre la posición en la cual se debe detener la fuente de radiación por un período de tiempo predeterminado. El uso de la braquiterapia HDR es frecuente en los tratamientos de cáncer de próstata, cuello uterino, de útero y a veces en casos de cáncer de pulmón y de mama.
La braquiterapia LDR consiste de la introducción permanente de una fuente radioactiva (usualmente de iodo o paladio) encapsulada que dispensa dosis bajas de radiación que se disminuyen con el pasar del tiempo. La braquiterapia LDR es más común en casos de cáncer de próstata. Durante el procedimiento, las cápsilas radioactivas (cada una de solamente unos pocos milímetros de diámetro) se implantan directamente dentro del tumor. Aproximadamente, la implantación se demora una hora. Se recomienda que los hombres que se encuentran bajo una braquiterapia LDR para tratar el cáncer de próstata no carguen o sienten a sus niños sobre sus piernas durante las primeras semanas después de la implantación, ya que puede haber una cantidad muy pequeña (pero detectable) de radiación alrededor de la pelvis después del tratamiento durante este período de tiempo. Al igual que la braquiterapia HDR, la braquiterapia LDR se puede administrar por sí sola o en conjunto con otro tratamiento, como la radioterapia externa por ejemplo.
La radioterapia y la cirugía
Actualmente existe un debate sobre los respectivos beneficios de la radiación pre-operativa y pos-operativa. Ambas tienen ventajas y desventajas. El resultado depende de las características únicas del tumor y del paciente. En teoría las células cancerígenas se proliferan con más rapidez antes de la cirugía, por lo que deberían de ser más susceptibles a la radiación que en la etapa post-operativa debido a la posible deficiencia de oxígeno. Sin embargo, cada caso debe ser analizado individualmente para determinar el mejor tratamiento a seguir. 5
Radioterapia Pre-operativa:
El objetivo de este procedimiento es matar a células cancerígenas, disminuyendo así el tamaño del tumor y el riesgo metastático. La reducción en el tamaño del tumor mediante la radiación facilita su remoción, aun si previamente se lo consideraba inoperable. La dosis de radiación utilizada en este procedimiento generalmente es intermedia. La radioterapia pre-operativa es más común en el tratamiento de tumores avanzados o medianos en la cabeza, en el cuello, en el colon, en el recto, en la vejiga, en sarcomas de partes blandas y otros.
- Ventajas:
- bajo riesgo de recurrencia local y metástasis distante.
- Desventajas:
- posiblemente oculta la extensión real del tumor ya que el tamaño de este y sus márgenes se han reducido; esto puede afectar negativamente a la eficacia de la cirugía.
- el retraso de la cirugía puede causar ansiedad en algunos pacientes.
- aumenta el riesgo de complicaciones post-operativas.
Radioterapia Pos-operativa:
Se ha demostrado que este procedimiento es capaz de erradicar cualquier célula tumorígena no eliminada durante la cirugía y de reducir la recurrencia de la enfermedad en el área operada o en los nodos linfáticos adyacentes. Generalmente, el tratamiento se realiza entre 4 y 6 semanas después de la cirugía, una vez que la herida ya ha sanado. También se ha demostrado que la radioterapia pos-operativa mejora el control local de los cánceres en la cabeza y cuello, pecho/mama, gastrointestinales, sarcomas; etc. 5
Las ventajas y las desventajas de la radioterapia
Las ventajas de la radioterapia incluyen:
- La muerte de una gran proporción de células cancerígenas dentro de todo el tumor (las células cancerígenas que quedan son mínimas o nulas y se encuentran dentro de pequeños tumores; además, una radioterapia adicional se podría realizar para eliminar a aquellos tumores pequeños)
- La muerte de una enfermedad microscópica en la periferia del tumor que podría no haber sido visible a simple vista (durante una cirugía).
- La habilidad para encoger tumores (lo que también podría ayudar a aliviar los efectos de tamaño; o podría ser realizado antes de una cirugía para reducir el tamaño y cambiar el estatus de un paciente de irresecable a resecable)
- Una cierta seguridad para el paciente (la radiación se puede administrar externamente, se enfoca en el tumor, no es dolorosa y generalmente no requiere anestesia).
- Combinaciones exitosas con terapias sistémicas (se crea la habilidad de destruir a más células cancerígenas en comparación con el uso de las terapias individuales)
- La preservación del órgano (no es necesario remover el seno, la laringe, o parte del tracto gastrointestinal por ejemplo, lo cual tendría un impacto negativo en la calidad de vida del paciente)
- La estimulación de la reacción inmune en contra del tumor.
Las desventajas de la radioterapia incluyen:
- El daño a los tejidos cercanos al tumor
- Dificultad al a matar células cancerígenas que no se pueden visualizar mediante los exámenes de imagen (ej: cerca de los ganglios linfáticos, enfermedad metastásica) que se realizan al planificar el proceso de la radioterapia
- No logra matar a todas las células cancerígenas dentro de los tumores (particularmente en tumores grandes)
- No logra disipar el efecto que ejerció el tamaño del tumor (ej: cuando el tumor empuja y presiona a estructuras normales a su alrededor) en ciertas partes del cuerpo (ej: el cerebro), y por lo tanto aun se requiriría la cirugía.
- No es eficaz al matar a células cancerígenas que se encuentran en áreas que no reciben mucho oxígeno (ej: en un área recién operada, en una extremidad que carece de oxígeno)
- La probabilidad de que se presenten complicaciones en las heridas, como una cicatrización deficiente (ej: si se le opera al paciente después de la radioterapia; o en partes sin circulación)
- El itinerario de las sesiones puede ser inconveniente (ej: en algunos casos las sesiones son diarias, 5 días a la semana, durante 1-2 meses)
- Se pueden presentar contraindicaciones (ej: con radioterapias previas; con ciertas condiciones médicas)
Posibles efectos secundarios de la radioterapia
La radioterapia utiliza ondas de alta energía que lesionan y matan a células cancerígenas. Ya que la radiación puede afectar a células normales, los efectos secundarios son comunes. Los efectos secundarios presentes en cualquier paciente dependen del tipo y de la cantidad de radiación que se administra, así como del área que se esté tratando. En general:
- El efecto secundario más común es la fatiga (se debe en parte a la energía que se desgasta durante la regeneración de células sanas afectadas por la radiación)
- La piel en el sitio de la radiación se puede irritar o ponerse áspera
- No existen efectos secundarios en sitios específicos
- El desarrollo de un segundo cáncer, causado por la radioterapia, es poco común pero puede ocurrir. Qué tan probable es que ocurra, depende de varios factores, incluyendo el área de enfoque del tratamiento y de la edad del paciente.
Para todas las formas de radioterapia:
- el tratamiento es indoloro (el paciente no puede "sentir" la radiación")
- el paciente no puede "ver la radiación" (al igual que cuando se obtiene un examen de rayos-x en el dentista)
- el paciente no se "ilumina" ni emite una luz
- el paciente no es radioactivo (hay una pequeña advertencia con el implante de semillas)
- el paciente no puede "activar" alarmas en una tienda o en un aeropuerto.
- el paciente no pierde el cabello en áreas que no se han tratado (ej: una mujer en tratamiento para el cáncer de mama no perdera cabello en la cabeza)
- el paciente no experimentará nausea o vómito, a menos que el tratamiento se enfoque en órganos digestivos (ej: esófago, estómago, tracto gastrointestinal)
- la radioterapia no es lo mismo que la exposición a radiación no controlada (ej: bomba atómica, fusión nuclear)
- el paciente no adquiere super poderes
El futuro de la radioterapia
La radioterapia es un enfoque importante dentro de la investigación acerca del cáncer. Uno de los objetivos clave es la elaboración de tratamientos más selectivos en cuanto a sus efectos, lesionando a las células cancerígenas y dejando intactas a las células normales. A continuación se hablará de uno de los tratamientos que actualmente se encuentra bajo investigación: la terapia radiogénica y la dosis uniforme equivalente (abreviada como EUD por sus siglas en inglés) en conjunto con la radioterapia de intensidad modulada (abreviada como IMRT por sus siglas en inglés).
El uso de la terapia radiogénica ha sido propuesta como un método para inducir la producción de agentes citotóxicos (mortales para las células) dentro de las células cancerígenas mediante el uso de la radiación.19 El uso de una baja dosis de radiación con un agente biológico puede proporcionar el mismo resultado que el uso de una alta dosis de radiación de toxicidad reducida. Existen tres clases de terapia radiogénica:
- La estimulación radioactiva que produce agentes citotóxicos directa o indirectamente. El objetivo de esta técnica es obtener el control sobre los genes que tienen un promotor inducible por la radiación, ocasionando así la producción de proteínas citotóxicas o enzimas activan al fármaco. La forma activa del medicamento elimina a células cancerígenas.
- Moléculas radiomarcadas que emiten electrones Auger. Estas terapias logran controlar el cáncer al emitir la radiación con un enfoque en las células que tienen un receptor específico. Los electrones Auger se emiten a través de isótopos radioactivos (Yodo-125 o Indio-111). La distancia que recorren los electrones al moverse es muy limitada y por ende tienen el potencial de enfocarse en un grupo específico de células, dejando intactas a las células sanas.
- La activación radioactiva de genes que producen una proteína que sirve como objetivo molecular para agentes citotóxicos.
Mire la entrevista completa con el Dr. Jonathan Beitler.
La dosis uniforme equivalente ha sido propuesta como una opción alternativa radioterapia de intensidad modulada (IMRT). Varios investigadores han hallado que la administración de dosis bajas y consistentes de radiación produce los mismos beneficios terapéuticos que el suministro de dosis variantes que dependen del volumen del tumor. 20 Mientras que cantidad de radiación empleada en la IMRT varía, la EUD distribuye las mismas intensidades con la misma eficacia pero con niveles reducidos de toxicidad.
Preguntas frecuentes acerca de la radioterapia
LA RADIOTERAPIA PARA EL CÁNCER
PREGUNTA: ¿Cuáles son las opciones principales para el tratamiento del cáncer? ¿Cómo se incluye la radioterapia dentro de estas opciones?
RESPUESTA:. Las opciones principales para el tratamiento del cáncer son la cirugía, la terapia sistémica (la quimioterapia o la terapia hormonal por ejemplo) y la radioterapia. La radioterapia se puede llevar a cabo mediante la radiación interna o externa. A veces, el tratamiento solamente consiste de un tipo de terapia (por ejemplo, el tratamiento de algunos cánceres de próstata mediante la radioterapia interna); otras veces, el tratamiento requiere el uso de varios tipos de terapias (por ejemplo, la cirugía y la radioterapia para algunos cánceres de mama.
PREGUNTA: ¿Cuál es el objetivo de la radioterapia dentro del tratamiento del cáncer?
RESPUESTA: Cuando se diagnostica el cáncer, se elige uno de dos objetivos:
(1) Cura - para deshacerse del cáncer por completo y previene la aparición de la enfermedad.
(2) Tratamiento paliativo - en casos en que la cura no es posible, el tratamiento se enfoca en aliviar los síntomas del paciente, mejorando su calidad de vida. Este tipo de tratamiento se administra a pacientes que padecen de cánceres que se han propagado hacia partes distintas del cuerpo.
La mayoría de radioterapias se enfocan en curar el cáncer del paciente. Previo al tratamiento, debe conversar con su médico para determinar la meta de la terapia.
PREGUNTA: ¿Cuáles son los tipos de cánceres que se tratan con radioterapias externas? ¿Y cuales con radioterapias internas?
RESPUESTA: La radioterapia externa es la más común entre estos tipos de tratamientos. Los rayos-x de alta energía se utilizan con frecuencia en el tratamiento de los cánceres del pulmón, del cuello/cabeza, de la próstata, de la mama, del útero, del ducto gastrointestinal (por ejemplo, el recto, el páncreas, el esófago), del cerebro, y de muchos otros. La radioterapia interna, en la cual se utiliza un tipo de implante, se utiliza frecuentemente el el tratamiento del cáncer de próstata, de cánceres ginecológicos (específicamente aquellos en el endometrio o en el cuello uterino) y algunos cánceres cerebrales.
PREGUNTA: ¿Me puede curar la radioterapia por sí sola (sin la quimioterapia o la cirugía)?
RESPUESTA: Sí. En algunos casos, la radioterapia por sí sola puede curar a los pacientes que la reciben. Converse con su doctor acerca de las mejores opciones de tratamiento para usted.
PREGUNTA: ¿Quién administra la radioterapia? ¿Un radiólogo?
RESPUESTA: La radioterapia se lleva a cabo en el departamento de oncología radioterápica de un centro médico. Su médico será un(a) oncólogo(a) radioterapeuta, quien trabajará con un equipo médico para cuidar de usted, y diseñar y administrar el tratamiento. Por ejemplo, un grupo de físicos radioterapeuta y dosimetristas puede diseñar su plan de tratamiento con el oncólogo radioterapeuta. Por otro lado, los radioterapeutas son aquellos que llevan a cabo la sesión de radioterapia externa bajo la supervisión del oncólogo radioterapeuta. Adicionalmente, usted conocerá a enfermeros/as y otros especialistas médicos que trabajarán con usted.
Comúnmente, se confunden a los radiólogos con los oncólogos radioterapeutas. Los radiólogos son médicos que realizan exámenes de imagen para diagnosticar o descartar enfermedades (como los rayos-x o las resonancias magnéticas); ellos se encargan de revisar sus exámenes, pero no están involucrados en el diseño del tratamiento o su administración. Su oncólogo radioterapeuta también trabajará con otros doctores especialistas en el cáncer (como los cirujanos oncólogos o los oncólogos médicos) para definir el mejor tratamiento para usted.
PREGUNTA: ¿Comenzaré mi radioterapia el mismo día en que conozca a mi oncólogo radioterapeuta?
RESPUESTA: Lo más probable es que este no sea el caso. Si su oncólogo radioterapeuta recomienda la radioterapia, es probable que este tratamiento comience unos días o semanas después -- explicaremos esto con más detalle en las siguientes preguntas. Para algunas emergencias relacionadas al cáncer (por ejemplo, si el tumor se encuentra cerca de la médula espinal o un vaso sanguíneo importante), se recomienda que la radioterapia comienza el mismo día en el que conozca a su médico.
PREGUNTA: ¿Si mi tratamiento previo incluía la radioterapia, puedo recibirla de nuevo para tratar a una parte diferente de mi cuerpo? ¿Y para la misma parte corporal?
RESPUESTA: Si usted ya recibió un tratamiento que incluía la radioterapia, la radioterapia se puede administrar de nuevo para tratar a otro órgano o tejido. Por ejemplo, una mujer que recibió la radioterapia para tratar su cáncer de mama, podría desarrollar un cáncer uterino y pasar por más radioterapias.
Si un cáncer que ya fue tratado reaparece, la radioterapia se podría utilizar de nuevo para tratar al mismo tejido, así como esta opción también no se podría llevar a cabo. El cuerpo 'recuerda' donde fue que absorbió los haces radioactivos, y existe un límite de la cantidad de radiación que pueden tolerar los órganos cercanos al área afectada.
PREGUNTA: ¿Pueden los niños someterse a la radioterapia?
RESPUESTA: Sí.
PREGUNTA: ¿Puede la radioterapia ser la causa del desarrollo de un cáncer?
RESPUESTA: Es posible, sin embargo el riesgo es bajo para la mayoría de pacientes. Estimamos que el riesgo de desarrollar un cáncer a causa de la radioterapia es menor a un 0.2% por año. Por ende, si al paciente le quedan décadas por vivir (como a un niño), el riesgo se acumula con el tiempo. Por otro lado, para un adulto, el riesgo es excepcionalmente bajo. Si un segundo cáncer se desarrollaría, el área afectada se encontraría cerca de la región previamente tratada; por lo tanto, el desarrollo de un cáncer cerebral sería poco probable si el tratamiento previo era para un cáncer de próstata o de seno.
PREGUNTA: ¿Debo seguir una dieta especial mientras reciba radioterapia?
RESPUESTA: Debería continuar llevando una dieta saludable. A veces, el cáncer o el tratamiento podría complicar la digestión de algunas comidas. Converse con su médico acerca de los detalles.
PREGUNTA: ¿Debo tomar vitaminas mientras esté bajo radioterapia? ¿Afectan a la eficacia del tratamiento?
RESPUESTA: No se recomienda que el paciente ingiera ciertas vitaminas o suplementos mientras esté bajo la radioterapia. Tome estos medicamentos solamente si se los requiere para el tratamiento de otra condición, como la vitamina D para la deficiencia de la misma. Si este no es el caso, el tratamiento de una enfermedad que no se ha diagnosticado es innecesario. Las dosis altas de antioxidantes podrían reducir la eficacia de la radioterapia en el caso de algunos cánceres.
RADIOTERAPIA EXTERNA
PREGUNTA: ¿Cómo se planifica la administración de la radioterapia?
RESPUESTA: Para que la radioterapia se lleve a cabo con eficacia, una sesión dedicada a la planificación o 'simulación' de la misma se debe dar. Durante esta sesión, se realiza una tomografía computarizada en conjunto con una imagen por resonancia magnética para visualizar la anatomía del paciente. Un equipo de expertos luego elabora modelos tri-dimensionales basados en dichas imágenes del cáncer y los órganos normales a su alrededor (que se deben evitar). El haz de la radiación se genera dentro de un aparato especial denominado acelerador lineal, o un LINAC. Parte del LINAC gira alrededor del paciente durante el tratamiento mientras que cientos de haces pequeños de rayos-x se emiten con dirección al área afectada por el cáncer.
La anatomía de cada paciente es única, y el equipo médico se demora entre 1-2 semanas para planificar y diseñar el tratamiento para el cáncer particular del paciente. Después de completar este proceso, la radioterapia puede comenzar.
PREGUNTA: ¿Cómo se siente la radioterapia externa?
RESPUESTA: La radiación no se siente al recibirla. La radioterapia se puede comparar con un rayos-x de pecho que se enfoca en el tumor. El paciente se encuentra despierto durante la sesión, no logra ver ni sentir los haces radioactivos. A diferencia a lo que se ve en las películas, nada se "quema". El paciente no emitirá luz después del tratamiento. El paciente tampoco perderá cabello en la cabeza al menos que el tratamiento se dirija hacia el cerebro. El paciente no se vuelve radioactivo, ni representa un peligro para otros ni se 'intoxica' con la radiación. El paciente tampoco activará alarmas ni alertas en el aeropuerto.
Los efectos secundarios de la radioterapia externa dependen del área en el cual se enfoca el tratamiento y de la dosis de la radiación. Los efectos secundarios de la radioterapia externa dependen de los órganos normales que se encuentran cerca del tumor. El paciente debe conversar con su médico acerca de los efectos secundarios comunes que se podrían presentar después del tratamiento y de cómo lidiar con ellos.
PREGUNTA: ¿Cuánto se demora una sesión de tratamiento?
RESPUESTA: Una sesión de tratamiento (conocida como una 'fracción') se demora aproximadamente una hora, empezando desde el momento que el paciente llegue al centro médico, hasta que reciba el tratamiento y salga del hospital. El tratamiento en sí normalmente se demora menos de cinco minutos.
PREGUNTA: ¿Qué sale de la máquina de radiación (LINAC)?
RESPUESTA: En la radioterapia externa, la energía que se emplea viene en forma de rayos-x o protones. Estos rayos-x se parecen a aquellos que se utilizan en los rayos-x de pecho o en tomografías computarizadas pero tienen más potencia.
La radioterapia con protones también está disponible en algunos centros médicos para el tratamiento de ciertos cánceres (específicamente, para los cánceres pedriátricos). Para la mayoría de cánceres adultos, la radioterapia de protones es experimental y solo se ha utilizado en situaciones específicas.
PREGUNTA : ¿Cómo se puede saber que la radiación está afectando al tumor?
RESPUESTA: Típicamente, se realizan exámenes médicos de imagen con rayos-x semanales o diarios para facilitar la dirección de la radiación. A veces, antes de comenzar la radioterapia para ciertos cánceres, el paciente recibe un implante dentro del tumor para facilitar el monitoreo del tratamiento; este implante se logra visualizar en las imágenes producidas por los exámenes médicos. Este tipo de implantación es común en los pacientes que se someten a la radioterapia para tratar al cáncer de próstata, pulmón o de hígado. El implante se queda dentro del cuerpo permanentemente. Tome en cuenta que estos implantes son diferentes a aquellos que son fuentes radioactivas.
PREGUNTA: ¿Se logra visualizar la muerte del tumor?
RESPUESTA: El comienzo de la radioterapia se compara con la inversión inicial de una cuenta inversionista: el tratamiento no da frutos hasta después de algunas semanas o a veces meses. Los efectos de la radioterapia se observan en el transcurso de varios meses incluso hasta después que el tratamiento termine. Por ende, la muerte del tumor no es visible durante el tratamiento, ni tomamos fotos para confirmarlo. Los médicos le dirán qué exámenes debe realizarse después de una sesión de tratamiento.
PREGUNTA: ¿Puedo continuar la actividad sexual durante o después de la radioterapia externa? ¿Se volverá radioactivo/a mi pareja?
RESPUESTA: Generalmente, para la mayoría de cánceres, la actividad sexual no necesita detenerse, aunque debería hablar con su médico para recibir más detalles. Ni tu ni tu pareja se volverán radioactivos.
RADIOTERAPIA INTERNA
PREGUNTA: Creo que comprendo más acerca de la radioterapia externa. ¿Cómo se planifica la radioterapia interna?
RESPUESTA: Comúnmente, la radioterapia interna también se conoce como 'braquiterapia'. La radioterapia interna utiliza fuentes radioactivas que se implantan dentro del tumor. La radioterapia interna se utiliza frecuentemente para el cáncer de próstata, los cánceres ginecológicos (específicamente, el cáncer endometrial y el de cuello uterino) y para ciertos cánceres de mama. Para que funcione la radioterapia interna, el implante radioactivo se debe introducir dentro del paciente por algunos minutos (conocida como braquiterapia de tasa de dosis alta, abreviada como braquiterapia HDR por sus siglas en inglés) o permanentemente (conocida como braquiterapia de tasa de dosis baja, abreviada como braquiterapia LDR por sus siglas en inglés). Lo primero que se hace antes de comenzar la radioterapia, es una tomografía computarizada, un ultrasonido o una imagen por resonancia magnética para conocer el tamaño del tumor.
PREGUNTA: ¿Porqué no simplemente utilizar la braquiterapia de tasa de dosis alta (HDR) en vez de la braquiterapia de tasa de dosis baja? ¿Mi dosis no sería más alta?
RESPUESTA: El tamaño de la dosis total es la misma para ambos tipos de braquiterapias; la diferencia consta en la cómo se divide la dosis en múltiples sesiones de tratamiento.
PREGUNTA: ¿Estoy despierto durante el tratamiento?
RESPUESTA: Depende del tipo de tumor que está bajo tratamiento. Para un paciente de cáncer de próstata, el paciente se encuentra sedado. Si el tratamiento es para un cáncer endometrial, el paciente está despierto. Para los cánceres en el cuello uterino, el paciente podría estar sedado. Se recomienda que el paciente converse con su médico de antemano para recibir más detalles.
PREGUNTA: ¿Atraviesan mi cuerpo los haces de la radioterapia interna, al igual que en la radioterapia externa?
RESPUESTA: Mientras la radioterapia externa se puede comparar con una linterna, la radioterapia interna se asemeja a una vela pequeña; la fuerza de la llama se concentra alrededor de la mecha y se minimiza al alejarse de ella. Docenas de fuentes radioactivas pequeñas se implantan dentro del paciente, dentro o cerca del tumor para matar a células cancerígenas. No se preocupe, el procedimiento no involucra nada de 'llamas' ni 'quemaduras' - es bastante parecido a aquello de la radioterapia externa.
PREGUNTA: ¿Qué es la braquiterapia de tasa de dosis baja?
RESPUESTA: A la braquiterapia de tasa de dosis baja también se conoce como 'implante' o 'implante permanente'. Su uso es más común en el tratamiento del cáncer de próstata. Estos implantes se distinguen de aquellos que mencionamos que guían los procedimientos de la radioterapia externa. Estas fuentes radioactivas se colocan dentro de la próstata y dispensan las dosis por un periodo de varios meses. Este proceso se compara con una 'nube' de radiación que encubre la próstata. Esta implantación se realiza una sola vez.
PREGUNTA: ¿Qué es la braquiterapia de tasa de dosis alta?
RESPUESTA: A la braquiterapia de tasa de dosis alta también se le conoce como 'implante temporal'. Primeramente, se introducen catéteres dentro o cerca del tumor. Luego, una fuente altamente radioactiva se moviliza a través de los catéteres y dispensa una dosis de radiación dirigida hacia el tumor. El área próxima a las células cancerígenas se llena de radiación. En el caso de este tipo de tratamiento, este procedimiento se realiza unas pocas veces, cada dos semanas.
PREGUNTA: ¿Cómo se siente una sesión de radioterapia interna?
RESPUESTA: Al igual que la radioterapia externa, los haces de la radioterapia interna no se ven ni se sienten. El paciente no se 'ilumina' después de una sesión de tratamiento, ni perderá cabello ni representará un peligro. El paciente no activará ninguna alarma en el aeropuerto.
Los efectos secundarios de la radioterapia interna pueden seguir presentes aun de semanas, meses o años después de que termine el tratamiento. Los efectos secundarios dependerán de los órganos que se encuentren cerca del tumor. Se recomienda que el paciente hable con su médico acerca de los efectos secundarios que pueden presentarse después del tratamiento.
PREGUNTA: ¿Se logra visualizar la muerte del tumor?
RESPUESTA: Los resultados de la radioterapia interna no se manifiestan semanas o a veces meses después del comienzo del tratamiento. Los efectos del tratamiento también persisten por meses después de que termine el tratamiento. Por lo tanto, la muerte del tumor no es visible durante el tratamiento, y no se toman fotos ni imágenes al momento del procedimiento para revisar. Se le informará al paciente cuáles son los exámenes médicos que se debe realizar al concluir el tratamiento.
PREGUNTA: ¿Puedo continuar con mi vida sexual durante o después de la radioterapia interna?
RESPUESTA: Ya que muchas radioterapias internas se utilizan en el tratamiento de cánceres ubicados cerca de la pelvis (por ejemplo, en el cánceres de próstata, útero y del cuello uterino), es bastante difícil determinar si el paciente se encuentra preparado para reanudar su vida sexual. Se recomienda que el paciente hable con su médico para recibir más detalles.
Nota: Los médicos Nicholas G Zaorsky, MD; Joshua E Meyer, MD; and Eric M Horwitz, MD del departamento de oncología radioterápica del centro de cáncer Fox Chase Cancer Center.
Conozca el flujo: Radioterapia
Conozca el flujo, un juego educativo para probar su conocimiento. Para jugar:
- Arrastre las respuestas correctas de la columna de la derecha y póngalas en orden en las cajas de la izquierda. Dese cuenta de que sólo utilizará cinco de las seis opciones para completar el juego.
- Cuando termine, haga click en Checar para revisar cuántas respuestas contestó correctamente.
- Para respuestas incorrectas, haga click en Descripción para repasar la información sobre los procesos.
- Para intentarlo nuevamente, seleccione Reiniciar y comience de nuevo.
Please visit us on a larger screen to play this game.
- 1ab Radiation Therapy Basics. American Cancer Society. Accessed on 8/8/18 [LINK]
- 2 How is Chemotherapy Used to Treat Cancer? American Cancer Society. Accessed on 8/8/18 [LINK]
- 3 https://www.cancer.org/treatment/treatments-and-side-effects/treatment-types/chemotherapy/how-is-chemotherapy-used-to-treat-cancer.html
- 4 Cancer Facts: Radiotherapy. National Cancer Institute, 1992. (April 2002.) [http://cis.nci.nih.gov/fact/7_1.htm]
- 5abcdef Wang, C., M.D., ed. Clinical Radiation Oncology: Indications, Techniques, and Results. 2nd Edition. Wiley-Liss, Inc., 2000. 1-5.
- 6 Elizabeth Cohen-Jonathan, Eric J Bernhard and W Gillies McKenna. "How does radiation kill cells?" Current Opinion in Chemical Biology. (1999) 3(1): 77-83. [http://www.sciencedirect.com/science/article/B6VRX-419K3PM-G/1/24047f65a8465973ac3e7ce4fcbfe009] [PUBMED]
- 7 Denekemp J. Cell Kinetics and Cancer Therapy. Charles C. Thomas Publisher: Illinois, 1982. 3-5, 67-69, 88-89.
- 8 RadiologyInfo.org. Accessed 10-5-2010 [http://www.radiologyinfo.org/en/info.cfm?pg=intro_onco]
- 9 Radiation Therapy. Lica, Lorraine. (April 2002).
- 10 "Photon Beam Radiation Therapy". National Cancer Institute. Accessed on 8/8/18 [LINK]
- 11 "External Beam Radiation Therapy". American Cancer Society. Accessed on 8/8/18 [LINK]
- 12ab Trikalinos TA, Terasawa T, Ip S, et al. Particle Beam Radiation Therapies for Cancer [Internet]. Rockville (MD): Agency for Healthcare Research and Quality (US); 2009 Nov. (Comparative Effectiveness Technical Briefs, No. 1.) Introduction. Accessed on 8/8/18 [LINK]
- 13 Radiation Therapy. Mayo Clinic. Accessed on 8/8/18 Accessed on [LINK]
- 14 External Beam Radiation Therapy. American Cancer Society. Accessed on 8/8/18 [LINK]
- 15 Proton Therapy. Mayo Clinic. Accessed on 8/8/18 [LINK]
- 16ab Trikalinos TA, Terasawa T, Ip S, et al. Particle Beam Radiation Therapies for Cancer [Internet]. Rockville (MD): Agency for Healthcare Research and Quality (US); 2009 Nov. (Comparative Effectiveness Technical Briefs, No. 1.) Introduction. Accessed on 8/8/18 [LINK] and An Introduction to Proton Therapy. OncoLink by UPenn Medicine. Accessed on 8/8/18 Accessed on [LINK]
- 17 An Introduction to Proton Therapy. OncoLink by UPenn Medicine. Accessed on 8/8/18 Accessed on [LINK]
- 18 What is Brachytherapy? Memorial Sloan Kettering Cancer Center. Accessed on 8/8/18 Accessed on [LINK]
- 19 Kaminski JM, Kaminski RJ, Dicker AP, Urbain JLC. "Defining a future role for radiogenic therapy." Cancer Treatment Reviews (2001). 27: 289-94. [PUBMED]
- 20 Wu Q, Mohan R, Niemeirko A, Schmidt UR. "Optimization of intensity-modulated radiotherapy plans based on the equivalent uniform dose." International Journal of Radiation Oncology: Biology and Physics (2002). 52: 224-35. [PUBMED]