根据美国癌症协会统计,2021年将会有60,430人被诊断为胰腺癌并且将会导致48,220人死亡。这些统计数据使胰腺癌在男性和女性中都成为美国第四大导致死亡的癌症。1
胰腺的解剖学
胰腺是一个在腹部的椭圆形器官,它位于胃的后方,形状类似于字母“J”。 胰腺在消化中起着重要的作用,并且有两个主要功能。 胰腺含有特殊的外分泌细胞来生产消化酶,在消化过程中消化酶被分泌到十二指肠中。 不同的内分泌细胞分泌不同的激素,如胰岛素和胰高血糖素,从而帮助调节葡萄糖代谢。2
在消化过程中,小肠的上皮内壁细胞释放促胰液素和胆囊收缩素(CCK),这两种激素在胰腺上起作用,它们刺激其外分泌细胞产生消化酶和碳酸氢根离子。 这些消化液从胰腺管流入十二指肠,来帮助消化脂质和蛋白质。3
上皮外分泌细胞是大多数胰腺肿瘤的起源细胞。 肿瘤形成和生长可能会阻碍胰腺运输酶和消化液到小肠的能力,从而引起一系列并发症。
种类
胰腺中的癌症类型基于肿瘤的细胞类型和位置。 超过95%的胰腺癌是外分泌胰腺的腺癌。
- 胰癌 - 这是排列在胰腺管的外分泌细胞的癌症。大多数胰腺癌是这种类型。
- 囊性肿瘤 - 在胰腺中引起充满液体的囊, 大多数是良性的。
- 腺泡细胞癌 - 在胰管末端中分泌酶的细胞里形成的肿瘤。
- 肉瘤 - 在结缔组织中将胰腺细胞绑定在一起的肿瘤,这种肿瘤十分罕见。
- 壶腹癌 - 在壶腹中发展的癌症,位于胰管和胆管合并的地方。4
大多数腺癌发生在胰腺的头部,也就是最接近小肠的部分。 这会影响肝脏从胆管中排出胆汁的能力,从而导致黄疸,使皮肤和眼睛发黄。 有关详细信息,请参阅症状部分。
危险因素
胰腺癌既有遗传因素也有行为的危险因素。
遗传因素
胰腺癌没有确定的家族性遗传形式,但是在约5%的患者中有遗传关联。在p16肿瘤抑制基因中的突变可能会增加患上肿瘤的风险。 BRCA-2是一种乳腺癌易感基因,在多例胰腺癌的家族中,这个基因发生改变。 胰腺癌的发生率在男性中略高于女性。5, 6
危险因素
年龄:大多数患者在60-80岁期间被诊断出
增加的身体质量指数(BMI):BMI用于确定个体是否处于健康体重,超重和肥胖的人具有更高的BMI指数。 研究发现,BMI的增加和胰腺癌之间有一定的相关性。
吸烟:吸烟者的胰腺癌发病率是非吸烟者的两倍。
糖尿病:胰腺的异常功能与胰腺癌有关。在糖尿病患者中,胰腺不能产生足量的胰岛素。
慢性炎症:胰腺炎是胰腺的慢性炎症。 慢性炎症可能会导致升高的DNA损伤水平,以及其它有利于癌症发展的因素。 当与吸烟或使用无烟烟草结合时,胰腺炎很可能会增大胰腺癌的风险。7, 8
预防胰腺癌
抗氧化剂:饮食在一些胰腺癌的病例中起作用。 欧洲癌症前瞻性研究(EPIC)的研究结果表明,含有多量抗氧化剂(维生素C、E和硒)的饮食可以显着降低胰腺癌的风险。9
症状
在早期,胰腺癌没有很多特别明显的症状。 症状经常是细微而不被发现的。因此,很多胰腺癌患者都是在晚期被诊断出的。胰腺癌的症状主要包括10:
- 黄疸: 眼睛和皮肤发黄,这是由于连接胰管的胆管阻塞而引起的。
- 体重减轻: 体重减轻,但无明显原因。
- 腹部和背部的疼痛: 腹部的钝痛扩散到背部,饭后疼痛可能会更加严重。
- 脂肪痢: 这是脂肪粪便的排泄。 因为粪便含有大量的脂肪,它们明显的漂浮在水中。
- 葡萄糖不耐症: 异常高的血糖水平。
检测和诊断
目前我们还没有找到在早期检测胰腺癌的方法。
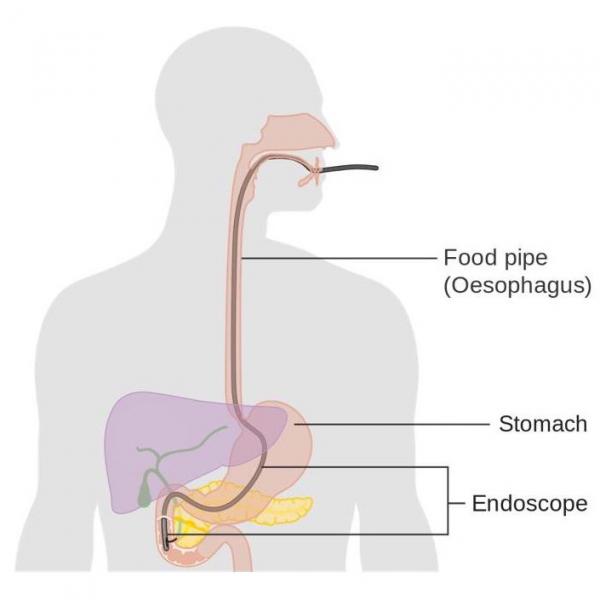
胰腺癌是通过成像技术被诊断出,通常是在胰腺中发现肿块或导管扩张之后。 用于检测胰腺癌的方法包括CT扫描和超声。 成像结果有助于临床医生确定癌症的类型和扩展,也可用于评估治疗的选择。 如果在胰腺中没有发现可见的肿块,医生还可以使用其他医疗技术,例如内镜下逆行胰胆管造影术(ERCP)。 该技术结合了x射线和内窥镜,内窥镜用于能注射增强x射线图像的染料。 尽管在外科手术之前不需要活检,但在使用辅助治疗之前通常是需要的。11, 12
分期
胰腺癌是通过TNM分期系统来评估的。 在TNM分期系统中,T (tumor)是指测量原发性肿瘤的大小,N(node)是指区域淋巴结的受累情况,M(metastases)是指远端转移是否存在。 通过癌症生长的程度来评估手术切除的可能性是非常重要的,较大的胰腺癌太建议通过手术来治疗因为成功的可能性较低。
胰腺癌可被分为以下四类基于分期结果:
- 可切除的: 这些肿瘤可能通过手术切除
- 边缘可切除的
- 局部晚期不可切除的
- 扩散的
这个评估系统是基于成像结果,可用于帮助外科医生判断成功的可能性。11, 13
肿瘤生物学
超过90%的胰腺癌不确定是否与遗传性缺陷相关。癌症是通过长时间的突变积累而引发的,被认为参与胰腺癌发展的基因包括以下这几种:14
K-Ras
Ras是原癌基因,该基因的蛋白质产物参与细胞信号传导。当Ras基因发生突变使Ras蛋白不被激活时,Ras可引起不受控制的细胞生长。 在75-90%的胰腺癌中涉及该基因中的点突变。
PTEN
PTEN蛋白是肿瘤抑制剂,它是磷酸酶,可以去除靶细胞的磷酸基团。如果PTEN基因发生功能丧失的突变,那么细胞控制细胞分裂的能力会降低。
HER2/neu
这是位于细胞外表面(质膜)上的生长因子受体。HER2/neu基因突变和过度活跃通常会导致乳腺癌,并且在一些胰腺癌中出现。
AKT2
AKT2是原癌基因,它在60%的胰腺癌中被扩增。AKT2蛋白质产物是细胞凋亡蛋白的抑制剂。
TP53
这种肿瘤抑制因子在异常细胞中有着至关重要的生死决定权。超过50%的胰腺癌在这个关键基因中丧失功能。
SHH
该基因产生调节神经系统发育的蛋白质,并且可能在胰腺癌的形成中发挥作用。
最近研究人员还发现了胰腺癌干细胞(CSC),这些细胞可能参与胰腺癌的引发和复发,目前科学研究正锁定这些CSC。15
治疗
胰腺癌的治疗取决于被诊断的阶段。治疗包括手术,化疗和放射治疗。治疗选择取决于肿瘤的大小、在胰腺的位置、和癌症的阶段。16, 17
由于我们的重点是癌症生物学及其治疗,在这里我们不提供详细的治疗指南。但是我们会提供一些美国组织的链接,这些组织有详细的治疗指南。11, 13
美国国家综合癌症网络(NCCN)列出了以下治疗用于胰腺癌:
有关临床试验的信息:
胰腺癌资源
本章摘要
前言
- 由于通常在晚期被诊断出,所以具有较差的预后
- 能否成功治疗非常取决于癌症阶段
- 美国癌症死亡的第四大原因
胰腺癌的类型
- 95%的胰腺癌是外分泌细胞的腺癌
- 其他类型包括肉瘤,囊性肿瘤,腺泡细胞癌和壶腹癌
危险因素
- 大多数胰腺癌是散发性的(非家族性)
- 男性的比率略高
- 风险因素包括高BMI指数和糖尿病
- 慢性炎症,如胰腺炎发挥一定的作用
- 吸烟和无烟烟草的使用会增加患癌风险
症状
- 在癌症早期症状较少,许多是不明显的
- 症状包括黄疸,体重减轻,背/腹部疼痛,腰痛
阶段和病理报告
- 使用TNM系统来评估肿瘤大小、淋巴结受累情况、和转移
- 阶段包括:可切除的,边缘可切除的,局部晚期不可切除的,扩散的
诊断
- 术前成像用CT扫描或超声波来确定肿瘤的位置和大小
- ERCP和活检可用于进一步评估肿瘤
胰腺癌肿瘤生物学
- 被转化的细胞包含关键基因的突变集合。
- 关键基因包括:K-Ras,AKT2,SHH,TP53,HER2 / new,PTEN
- 被改变的基因可能获得或丧失功能
- 癌症干细胞可能在肿瘤复发和转移中起一定的作用
治疗
- 治疗取决于癌症的阶段
- 治疗选择包括:手术切除,化疗,放射治疗,姑息治疗和疼痛管理。
- 1 American Cancer Society.Cancer Facts & Figures 2023. Atlanta: American Cancer Society. (2023). 取读于 从 https://www.cancer.org/research/cancer-facts-statistics/all-cancer-facts-figures/2023-cancer-facts-figures.html
- 2 Lee, Y. and Jun, H. "Glucagon-like peptide-1 receptor agonist and glucagon increase glucose-stimulated insulin secretion in beta cells via distinct adenylyl cyclases." International Journal of Medical Sciences. (2018); 15(6): 603-609. [PUBMED.]
- 3 Widmaier E. "Vander's Human Physiology 10th Edition." 2006. McGraw-Hill. NY
- 4 Ahn, DH and Bekaii-Saab, T. "Ampullary cancer: an overview" American Society of Clinical Oncology Educational Book. (2014); 112-115. [PUBMED]
- 5 AB Lowenfels, P Maisonneuve. Epidemiologic and etiologic factors of pancreatic cancer. Hematology/Oncology Clinics of North America. 2002; 16:1-16. [PUBMED]
- 6 AB Lowenfels and P Maisonneuve. Epidemiology and Prevention of Pancreatic Cancer. Japanese Journal of Clinical Oncology. 2004; 34(5): 238-44. [PUBMED]
- 7 Zhang, L., Sanagapalli, S., and Stoita, A. "Challenges in diagnosis of pancreatic cancer." World Journal of Gastroenterology. (2018); 24(19):2047-2060. [PUBMED]
- 8 Kikuyama, M., Kamisawa, T., Kuruma, S., Chiba, K., Kawaguchi, S., Terada, S., Satoh, T. "Early diagnosis to improve the poor prognosis of pancreatic cancer." Cancers (Base!) (2018); 10(2): 48. [PUBMED]
- 9 Banim PJ, Luben R, McTaggart A, Welch A, Wareham N, Khaw KT, Hart AR. Dietary antioxidants and the aetiology of pancreatic cancer: a cohort study using data from food diaries and biomarkers. Gut. 2012 Jul 23. [Epub ahead of print] [PUBMED]
- 10 American Cancer Society. Signs and Symptoms of Pancreatic Cancer. [https://www.cancer.org/cancer/pancreatic-cancer/detection-diagnosis-staging/signs-and-symptoms.html]
- 11abc National Comprehensive Cancer Network. "Pancreatic Adenocarcinoma." NCCN Clinical Practice Guidelines in Oncology V. 1.2008. (2007) [http://www.nccn.org/professionals/physician_gls/PDF/pancreatic.pdf]
- 12 American Cancer Society. Tests for Pancreatic Cancer. [https://www.cancer.org/cancer/pancreatic-cancer/detection-diagnosis-staging/how-diagnosed.html]
- 13ab R Freelove and AD Walling. Pancreatic Cancer: Diagnosis and Management. American Family Physician. 2006; 73(1):485-92. [PUBMED]
- 14 Ghaneh P, Costello E, Neoptolemos JP. "Biology and Management of Pancreatic Cancer." Gut (2007); 56:1134-1152 [PUBMED]
- 15 Lee CJ, Dosch J, Simeone DM. "Pancreatic Cancer Stem Cells." Journal of Clinical Oncology (2008); 26(17):2806-12 [PUBMED]
- 16 Thomson BN, Banting SW, Gibbs P. Pancreatic cancer - current management. Australian Family Physician. 2006; 35(4): 212-17 [PUBMED]
- 17 American Cancer Society. Treating Pancreatic Cancer. [https://www.cancer.org/cancer/pancreatic-cancer/treating.html]
